உயர்த்தப்பட்ட இரத்த குளுக்கோஸ் பல வாஸ்குலர் மற்றும் வளர்சிதை மாற்றக் கோளாறுகளுக்கு வழிவகுக்கிறது, இது முக்கிய உறுப்புகள் உட்பட கிட்டத்தட்ட அனைத்து உடல் திசுக்களிலும் மீள முடியாத விளைவுகளுக்கு வழிவகுக்கிறது. நீரிழிவு நோயின் சிக்கல்களைத் தடுக்க, நோயாளிகளுக்கு குளுக்கோஸை இயல்பாக்குவதற்கு விரைவில் சிகிச்சை பரிந்துரைக்கப்படுகிறது.

கிளைசீமியாவுக்கு கூடுதலாக, இரத்த அழுத்தத்தின் அளவு மற்றும் பரம்பரை காரணிகளும் சிக்கல்களின் வீதத்தை பாதிக்கின்றன. போதிய கிளைசெமிக் கட்டுப்பாடு இல்லாத சில நோயாளிகளில், கோளாறுகள் பல தசாப்தங்களுக்குப் பிறகு தொடங்குகின்றன, ஆனால் பெரும்பான்மையான நீரிழிவு நோயாளிகள் 5 வருட நோய்களுக்குள் அவற்றை அனுபவிக்கின்றனர். டைப் 2 நோய், ஒரு விதியாக, நோயாளிகளுக்கு முதல் பிரச்சினைகள் ஏற்கனவே தொடங்கியுள்ளபோது மிகவும் தாமதமாக கண்டறியப்படுகிறது.
நீரிழிவு நோயின் சிக்கல்கள் என்ன?
நீரிழிவு நோயின் சிக்கல்கள் பொதுவாக 2 தொகுதி குழுக்களாக பிரிக்கப்படுகின்றன - கடுமையான மற்றும் தாமதமானவை. கடுமையான நிலைமைகளில் பல மணிநேரங்களில், தீவிர நிகழ்வுகளில், பல நாட்களில் உருவாகும் நிலைமைகள் அடங்கும். அவற்றின் காரணம் மிகவும் குறைவான அல்லது மிக உயர்ந்த சர்க்கரை ஆகும். இரண்டு நிகழ்வுகளிலும், வளர்சிதை மாற்றம் மற்றும் உறுப்பு செயல்பாட்டில் பல மாற்றங்கள் தொடங்குகின்றன, கோமா ஏற்படுகிறது, பின்னர் ஒரு அபாயகரமான விளைவு. நோயாளிக்கு உடனடி மருத்துவ சிகிச்சை தேவைதீவிர சிகிச்சை பிரிவில் உடல் செயல்பாடுகளை மீட்டெடுக்கவும்.
நீரிழிவு மற்றும் உயர் இரத்த அழுத்தம்
- சர்க்கரையின் இயல்பாக்கம் -95%
- நரம்பு த்ரோம்போசிஸை நீக்குதல் - 70%
- வலுவான இதயத் துடிப்பை நீக்குதல் -90%
- உயர் இரத்த அழுத்தத்திலிருந்து விடுபடுவது - 92%
- பகலில் ஆற்றல் அதிகரிப்பு, இரவில் தூக்கத்தை மேம்படுத்துதல் -97%
பிற்கால சிக்கல்கள் பல தசாப்தங்களாக குவிகின்றன, அவற்றின் காரணம் நீரிழிவு நோயைக் குறைக்கிறது. சராசரி இரத்த சர்க்கரை அதிகமாக இருப்பதால், தீவிரமாக கோளாறுகள் உருவாகின்றன. தாமதமான சிக்கல்கள் நரம்பு திசுக்கள் மற்றும் பாத்திரங்களில் மேக்ரோ மற்றும் மைக்ரோ மட்டங்களில் செயல்படுகின்றன. முதலாவதாக, மிகவும் பாதிக்கப்படக்கூடிய உறுப்புகளின் வேலை பாதிக்கப்படுகிறது: சிறுநீரகங்கள் மற்றும் கண்கள். இறுதியில், ஒரு நீரிழிவு நோயாளி நாள்பட்ட நோய்களின் முழு "கொத்து" யையும் சேகரிக்கிறார்: நெஃப்ரோபதியிலிருந்து நீரிழிவு கால் வரை. குழந்தைகளில், பருவமடையும் போது பெரும்பாலான சிக்கல்கள் தோன்றும்.
நீரிழிவு நோயாளிகளில் கடுமையான சிக்கல்கள்
ஒரு நீரிழிவு நோயாளி மட்டுமல்ல, அவரது உறவினர்களும் கடுமையான சிக்கல்களுக்கு சாத்தியமான விருப்பங்களைப் பற்றி அறிந்திருக்க வேண்டும். எல்லா சந்தர்ப்பங்களிலும், இவை கோமா. நீரிழிவு நோய் (ஹைபரோஸ்மோலார் மற்றும் கெட்டோஅசிடோடிக் கோமா), அல்லது ஹைபோகிளைசெமிக் முகவர்கள் (ஹைபோகிளைசெமிக் கோமா) அதிகப்படியான அளவு அல்லது வெளிப்புற காரணங்களின் (லாக்டிக் அமிலத்தன்மை கோமா) செல்வாக்கின் கீழ் லாக்டேட்டின் அதிகப்படியான உருவாக்கம் ஆகியவற்றால் அவை ஏற்படுகின்றன. ஆரம்ப கட்டத்தில் கடுமையான சிக்கல்களை அடையாளம் காண எப்போதும் சாத்தியமில்லை. நிலைமையின் தீவிரம் அதிகரிக்கும் போது, நோயாளி விரைவாக இறந்துவிடுவார், அவருக்கு மற்றவர்களின் உதவி தேவை.
இரத்தச் சர்க்கரைக் குறைவு
சிறப்பியல்பு அறிகுறிகள் இருந்தால் ஆரோக்கியமான மக்களில் இரத்தச் சர்க்கரைக் குறைவு 2.6 க்குக் கீழே சர்க்கரையின் வீழ்ச்சியாகக் கருதப்படுகிறது: உற்சாகம், உட்புற நடுக்கம், பசி, தலைவலி, சுறுசுறுப்பான வியர்வை, கவனம் செலுத்த இயலாமை. இந்த அறிகுறிகள் இல்லாவிட்டால், 2.2 மிமீல் / எல் ஒரு முக்கியமான நுழைவாயிலாக கருதப்படுகிறது. நீரிழிவு நோயால், இரத்தச் சர்க்கரைக் குறைவின் கருத்து பலவீனமடையக்கூடும். நோயாளிகள், பெரும்பாலும் சர்க்கரை சொட்டுகளால் அவதிப்படுகிறார்கள், எப்போதும் அவற்றை உணர மாட்டார்கள். மாறாக, தொடர்ந்து அதிகரித்த குளுக்கோஸுடன், சர்க்கரை 5 ஆக குறையும் போது அறிகுறிகளை உணர முடியும். மருந்து சிகிச்சையுடன், கிளைசீமியா 3.3 என்ற குறைந்த வரம்பிற்கு உயர்த்தப்படுகிறது.
லேசான இரத்தச் சர்க்கரைக் குறைவு சர்க்கரையின் அளவு மற்றும் அறிகுறிகளின் தீவிரத்தைப் பொருட்படுத்தாமல் நோயாளியைத் தாங்களே நிறுத்திக் கொள்ள முடிந்தது. ஒவ்வொரு வகை 1 நீரிழிவு நோயாளியும் வாரத்திற்கு ஒரு முறையாவது அவர்களை எதிர்கொள்கிறது, நோய் ஈடுசெய்யப்பட்டாலும் கூட.
கடுமையான இரத்தச் சர்க்கரைக் குறைவு சிக்கல்களில் நீரிழிவு நோயாளிகளுக்கு வெளிநாட்டினரின் உதவி தேவைப்படும் நிலைமைகள் அடங்கும். நீரிழிவு நோயாளிகளில் 4% பேர் கடுமையான இரத்தச் சர்க்கரைக் குறைவால் இறக்கின்றனர். பெரும்பாலான சந்தர்ப்பங்களில், மரணத்திற்கான காரணம் மூளை பட்டினி அல்ல (பாத்திரங்களில் குளுக்கோஸ் இல்லாததன் நேரடி விளைவு), ஆனால் தொடர்புடைய காரணிகள்: போதை, இதய தாள இடையூறுகள், த்ரோம்போசிஸ். கடுமையான இரத்தச் சர்க்கரைக் குறைவின் அதிர்வெண்: வகை 1 நீரிழிவு நோய் - ஒரு நபருக்கு ஆண்டுக்கு 0.08-0.14 வழக்குகள், வகை 2 - 0.03-0.11 வழக்குகள்.
இரத்தச் சர்க்கரைக் குறைவுடன் என்ன செய்வது - முதலுதவி
கெட்டோஅசிடோடிக் கோமா
நீரிழிவு நோயின் கடுமையான சிதைவு காரணமாக கெட்டோஅசிடோசிஸ் உருவாகிறது. இதன் அறிகுறிகள் உயர் இரத்த சர்க்கரை (> 13.9), சிறுநீரில் உள்ள கீட்டோன் உடல்கள் (> ++) மற்றும் இரத்தம் (> 5), வளர்சிதை மாற்ற அமிலத்தன்மை (இரத்த pH <7.3), வெவ்வேறு நிலைகளில் பலவீனமான நனவு. வாழ்நாளில், 1-6% நீரிழிவு நோயாளிகளில் கெட்டோஅசிடோடிக் கோமா உருவாகிறது, நாள்பட்ட உயர் சர்க்கரை நோயாளிகளுக்கு அதிக ஆபத்து உள்ளது. ஹைப்பர் கிளைசெமிக் சீப்புகளில், கெட்டோஅசிடோடிக் மற்றவற்றை விட பொதுவானது, தீவிர சிகிச்சையில் அனுமதிக்கப்பட்ட 90% நோயாளிகளை காப்பாற்ற முடியும். நீரிழிவு மற்றும் பிற இணக்க நோய்களின் பல தாமதமான சிக்கல்களைக் கொண்ட நபர்களில் மரண ஆபத்து அதிகமாக உள்ளது.
கெட்டோஅசிடோடிக் கோமா - அறிகுறிகள் மற்றும் சிகிச்சை
ஹைப்பரோஸ்மோலர் கோமா
இந்த சிக்கலுக்கு கடுமையான ஹைப்பர் கிளைசீமியாவும் காரணமாகும், ஆனால் வளர்சிதை மாற்றக் கோளாறுகள் வேறு வழியில் உருவாகின்றன. நோயாளிகளில் கெட்டோசிஸ் மற்றும் அமிலத்தன்மை இல்லை, சர்க்கரை கூர்மையாக 35 மிமீல் / எல் மற்றும் அதற்கு மேல் உயர்கிறது, இரத்த சவ்வூடுபரவல் (அடர்த்தி) அதிகரிக்கிறது, கடுமையான நீரிழப்பு தொடங்குகிறது.
கீட்டோஅசிடோடிக் விட ஹைபரோஸ்மோலார் கோமா 10 மடங்கு குறைவாக பொதுவானது. ஒரு பொதுவான நோயாளி வகை 2 நீரிழிவு நோயால் பாதிக்கப்பட்ட ஒரு வயதான நபர். ஆபத்து காரணிகள் பெண், தொற்று நோய்கள். ஹைபரோஸ்மோலார் கோமா நோயாளிகளில் மூன்றில் ஒரு பகுதியினர் தங்களுக்கு நீரிழிவு நோய் இருப்பதாக முன்னர் அறிந்திருக்கவில்லை.
நீரிழிவு நோயாளிக்கு அதிக சர்க்கரை மற்றும் நீரிழப்பு அறிகுறிகள் மட்டுமே இருப்பதால், இந்த சிக்கலை ஆரம்ப கட்டத்தில் கண்டறிவது மிகவும் கடினம். வளர்சிதை மாற்றக் கோளாறுகள் எவ்வாறு உருவாகத் தொடங்குகின்றன என்பதைக் கணிக்க முடியாது. கெட்டோஅசிடோடிக் கோமாவை விட ஹைபரோஸ்மோலார் கோமாவுடன் கூடிய அபாயகரமான விளைவுகள் மிகவும் பொதுவானவை: சராசரி இறப்பு 12-15%, கடுமையான கட்டத்தில் சிகிச்சை தொடங்கப்பட்டால் - 60% வரை.
ஹைபரோஸ்மோலார் கோமா பற்றி - //diabetiya.ru/oslozhneniya/giperosmolyarnaya-koma.html
ஹைப்பர்லாக்டாசிடெமிக் கோமா
நீரிழிவு நோயாளிகளில், லாக்டேட்டுகள் இரத்தத்தில் சேரக்கூடும். இவை வளர்சிதை மாற்ற தயாரிப்புகளாகும், அவை ஆரோக்கியமான மக்களில் கல்லீரலால் சரியான நேரத்தில் உட்கொள்ளப்படுகின்றன. சில காரணங்களால் இந்த செயல்முறை சாத்தியமில்லை என்றால், லாக்டிக் அமிலத்தன்மை உருவாகிறது. சிக்கலானது பாத்திரங்களில் அதிக அளவு லாக்டிக் அமிலத்தால் வகைப்படுத்தப்படுகிறது, இது ஒரு பெரிய அனானிக் வேறுபாடு. நீரிழப்பு பொதுவாக இல்லை. லாக்டிக் அமிலத்தன்மை கடுமையான கட்டத்திற்குச் செல்லும்போது, அனைத்து வகையான வளர்சிதை மாற்றமும் பாதிக்கப்படுகிறது, கடுமையான போதை தொடங்குகிறது.
ஹைப்பர்லாக்டாசிடெமிக் (லாக்டிக் அமிலத்தன்மை) கோமா என்பது அரிதான மற்றும் மிகவும் ஆபத்தான கோமா வகை. 0.06% நீரிழிவு நோயாளிகளில் சிக்கல்கள் ஏற்படுகின்றன, பெரும்பாலான நோயாளிகளுக்கு (பல்வேறு மதிப்பீடுகளின்படி, 50 முதல் 90% வரை), இது ஆபத்தானது. வகை 2 நோயுடன், லாக்டிக் அமிலத்தன்மையின் ஆபத்து அதிகரிக்கிறது:
- மெட்ஃபோர்மின் அளவு;
- நீரிழிவு நோயின் சிதைவு;
- குடிப்பழக்கம்;
- உயர் உடல் செயல்பாடு;
- கல்லீரல், இதய, சிறுநீரக அல்லது சுவாச செயலிழப்பு;
- இரத்த சோகை
- மேம்பட்ட வயது.
ஒரே நேரத்தில் அதிகமான காரணிகள் உள்ளன, லாக்டிக் அமிலத்தன்மை அதிக வாய்ப்புள்ளது.

நீரிழிவு நோயாளிகளுக்கு தாமதமான சிக்கல்கள்
மோசமாக ஈடுசெய்யப்பட்ட நீரிழிவு நோயால், பாத்திரங்கள் மற்றும் நரம்பு இழைகளில் கோளாறுகள் படிப்படியாக உருவாகின்றன. இதன் விளைவாக, உடலின் பாகங்கள் மற்றும் முழு உறுப்புகளும் இயல்பான ஊட்டச்சத்தை இழக்கின்றன, நாட்பட்ட நோய்கள் எழுகின்றன, அவை நோயாளிகளின் வாழ்க்கையை கணிசமாக மோசமாக்குகின்றன, இயலாமை மற்றும் அகால மரணத்திற்கு வழிவகுக்கும். இத்தகைய நீரிழிவு சிக்கல்கள் தாமதமாக அழைக்கப்படுகின்றன, ஏனெனில் அவற்றின் வளர்ச்சிக்கு ஆண்டுகள் அல்லது பல தசாப்தங்கள் தேவைப்படுகின்றன. ஒரு விதியாக, நோய் தொடங்கிய 5 ஆண்டுகளுக்குப் பிறகு கோளாறுகளின் முதல் அறிகுறிகள் கண்டறியப்படுகின்றன. சிறந்த குளுக்கோஸ் கட்டுப்பாடு, நீரிழிவு நோயின் சிக்கல்கள் பின்னர் தொடங்கும்.
பிற்கால சிக்கல்கள் 3 பெரிய குழுக்களாக பிரிக்கப்பட்டுள்ளன, அவை ஒவ்வொன்றும் பல நாட்பட்ட நோய்களின் வளர்ச்சிக்கு வழிவகுக்கிறது:
- மைக்ரோவாஸ்குலர்
- மேக்ரோவாஸ்குலர்
- நரம்பியல்.
மைக்ரோவாஸ்குலர் சிக்கல்கள்
இந்த குழுவில் நீரிழிவு நுண்ணுயிரியல் நோய்கள் உள்ளன. இவை நம் உடலின் மிகச்சிறிய பாத்திரங்களின் புண்கள்: தந்துகிகள், வீனல்கள் மற்றும் தமனிகள். மைக்ரோஅங்கியோபதிகள் நீரிழிவு நோயாளிகளில் மட்டுமே காணப்படுகின்றன, வேறு எந்த நோயும் இத்தகைய கோளாறுகளுக்கு வழிவகுக்காது.
மைக்ரோவாஸ்குலர் சிக்கல்களுக்கு முக்கிய காரணம் கிளைசேஷனின் செல்வாக்கின் கீழ் இரத்த நாளங்களின் சுவர்களில் ஏற்படும் மாற்றமாகும், இது இரத்த ஓட்டத்தில் சர்க்கரையின் அளவைப் பொறுத்தது. டைப் 2 நீரிழிவு நோயின் சிறப்பியல்பு, ஃப்ரீ ரேடிக்கல்களின் அதிகப்படியான மற்றும் அதிகரித்த இரத்த லிப்பிட் உள்ளடக்கம் நோயின் வளர்ச்சியை துரிதப்படுத்துகிறது. இதன் விளைவாக, இரத்த நாளங்களின் சுவர்கள் அதிகமாக விரிவடைந்து, நீட்டி, மெல்லியதாகி, அவ்வப்போது ரத்தக்கசிவு ஏற்படுகிறது. புதிய கப்பல்களின் கட்டுப்பாடற்ற வளர்ச்சி, போதுமான ஊட்டச்சத்து இல்லாமல் விரைவாக சரிந்து விடும்.
இந்த செயல்முறை சரியான நேரத்தில் நிறுத்தப்படாவிட்டால், முக்கிய உறுப்புகள் இரத்த சப்ளை இல்லாமல் இருக்க முடியும். மைக்ரோவாஸ்குலர் சிக்கல்கள் முதன்மையாக விழித்திரை மற்றும் சிறுநீரக குளோமருலியை சேதப்படுத்தும்.
மேக்ரோவாஸ்குலர் சிக்கல்கள்
மேக்ரோஅங்கியோபதிஸ் என்பது பெருந்தமனி தடிப்புத் தோல் அழற்சியின் விளைவாகும், இது நீரிழிவு நோயாளிகளுக்கு மட்டுமல்ல. ஆயினும்கூட, இந்த சிக்கல்கள் நீரிழிவு நோயாளிகளுக்கு பாதுகாப்பாகக் கூறப்படலாம், ஏனெனில் அவை கார்போஹைட்ரேட் வளர்சிதை மாற்றத்தின் கோளாறுகளுடன் 3.5 மடங்கு அதிகமாக நிகழ்கின்றன. கரோனரி இதய நோய், புற நாளங்களின் பலவீனமான காப்புரிமை, பெருமூளை இஸ்கெமியா, பக்கவாதம் ஆகியவை மேக்ரோஅங்கிபதியின் விளைவுகள்.
வாஸ்குலர் சிக்கல்களின் அபாயத்தை அதிகரிக்கும் காரணிகள்:
- நீரிழிவு காலம்;
- ஹைப்பர் கிளைசீமியா, GH> 6% இன் நிலை முக்கியமானதாகும்;
- இன்சுலின் எதிர்ப்பு;
- வகை 2 நீரிழிவு நோயின் சிறப்பியல்பு உயர்த்தப்பட்ட இன்சுலின் அளவு;
- உயர் இரத்த அழுத்தம்
- இரத்தத்தில் லிப்பிட்களின் விகிதத்தை மீறுதல்;
- அதிக எடை;
- மேம்பட்ட வயது;
- புகைத்தல் மற்றும் குடிப்பழக்கம்;
- பரம்பரை.
நரம்பியல்
நீரிழிவு நரம்பியல் நோயும் கிளைசீமியாவின் விளைவாகும். சர்க்கரையின் செல்வாக்கின் கீழ், மத்திய அல்லது புற நரம்பு மண்டலம் பாதிக்கப்படுகிறது. நரம்பு இழைகளுக்கு சேவை செய்யும் பாத்திரங்களில் மைக்ரோஅங்கியோபதி முன்னிலையில், நரம்பியல் வேகமாக உருவாகிறது.
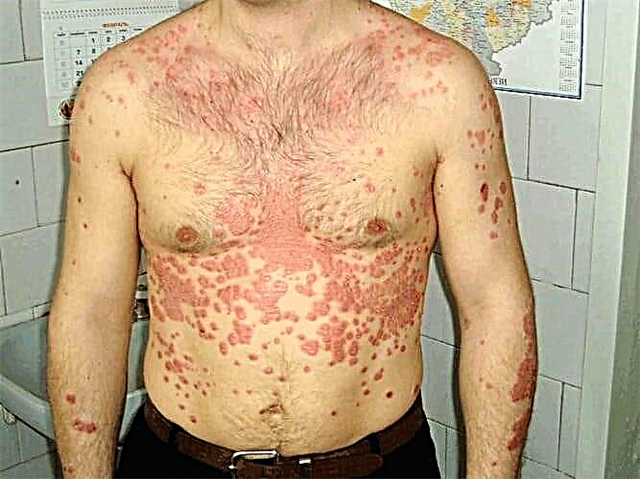
இந்த சிக்கலில் குறிப்பிட்ட அறிகுறிகள் உள்ளன: உணர்வின்மை, எரியும், நெல்லிக்காய்கள், உணர்திறனின் குறைந்த வாசல். கீழ் மூட்டுகள் முதலில் பாதிக்கப்படுகின்றன, கோளாறுகளின் முன்னேற்றத்துடன், நீரிழிவு நோயாளியின் கைகள், வயிறு மற்றும் மார்பு ஆகியவை பாதிக்கப்படலாம்.
நரம்பியல் வலி ஒரு நபர் சாதாரண தூக்கத்தை முற்றிலுமாக இழக்கக்கூடும், இது கடுமையான மன அழுத்தத்திற்கு வழிவகுக்கும். அவள் உண்மையில் நோயாளியை சோர்வடையச் செய்கிறாள்; சிக்கலான சந்தர்ப்பங்களில், ஓபியாய்டுகள் மட்டுமே அதை அகற்ற முடியும். உணர்திறன் மீறல்கள் நீரிழிவு நோயாளிக்கு சிறிய காயங்கள், தீக்காயங்கள், கசப்பு போன்றவற்றை உணரவில்லை மற்றும் காயங்களின் தொற்றுடன் மட்டுமே சிகிச்சையைத் தொடங்குகிறது. கூடுதலாக, நீரிழிவு நோயுடன், திசுக்களின் மீளுருவாக்கம் திறன் குறைகிறது. ஆஞ்சியோபதியுடன் சேர்ந்து, நரம்பியல் நெக்ரோசிஸ் வரை சிக்கலான திசு சேதத்திற்கு வழிவகுக்கும். பெரும்பாலும், இந்த சிக்கல்கள் கால்களின் கால்களில் (நீரிழிவு கால்) உருவாகின்றன.
எந்த உறுப்பு நரம்பியல் நோய்க்கு இடையூறாக இருக்கும் என்பதை கணிக்க இயலாது. தலைச்சுற்றல், அரித்மியா, செரிமான பிரச்சினைகள், சிறுநீர் கழித்தல், விறைப்புத்தன்மை, வியர்வை, மற்றும் பல கோளாறுகள் ஏற்படலாம்.

நாள்பட்ட சிக்கல்கள்
ஆஞ்சியோபதி மற்றும் நரம்பியல் பல்வேறு நாட்பட்ட நோய்களுக்கு வழிவகுக்கிறது. நீரிழிவு நோயில் எந்த உறுப்பு அல்லது திசு தளமும் சேதமடையக்கூடும். கண்கள், சிறுநீரகங்கள் மற்றும் கால்கள் பொதுவாக முதலில் பாதிக்கப்படுகின்றன.
மிகவும் பொதுவான நாள்பட்ட சிக்கல்கள்:
| நோய் | விளக்கம் | சாத்தியமான விளைவுகள் |
| ரெட்டினோபதி | விழித்திரை சேதம். இது ரத்தக்கசிவு, எடிமா, வாஸ்குலர் நெட்வொர்க்கின் கட்டுப்பாடற்ற பெருக்கம் ஆகியவற்றுடன் உள்ளது. 8 வருட நோய்க்குப் பிறகு, நீரிழிவு நோயாளிகளில் பாதி பேர் கண்டறியப்படுகிறார்கள். | விழித்திரைப் பற்றின்மை, பார்வை இழப்பு. வயதான காலத்தில் குருட்டுத்தன்மைக்கு ரெட்டினோபதி மிகவும் பொதுவான காரணம். |
| நெஃப்ரோபதி | சிறுநீரக குளோமருலியில் உள்ள மைக்ரோஅங்கியோபதி வடு திசுக்களுடன் அவற்றை மாற்றுவதற்கு பங்களிக்கிறது. சிறுநீரக செயல்பாடு படிப்படியாக இழக்கப்படுகிறது. மற்ற சிக்கல்களைக் காட்டிலும் நெஃப்ரோபதி பெரும்பாலும் இயலாமைக்கு வழிவகுக்கிறது, இது 30% நீரிழிவு நோயாளிகளுக்கு ஏற்படுகிறது. | எடிமா, உயர் இரத்த அழுத்தம், போதை. மேம்பட்ட நிகழ்வுகளில் - சிறுநீரக செயலிழப்பு, நோயாளியை ஹீமோடையாலிசிஸுக்கு மாற்றுவது. |
| என்செபலோபதி | ஊட்டச்சத்து குறைபாடு காரணமாக மூளை பாதிப்பு. ஆரம்ப அறிகுறி நிலையில், இது கிட்டத்தட்ட அனைத்து நீரிழிவு நோயாளிகளிலும் உள்ளது. வகை 1 நோயால் பாதிக்கப்பட்ட குழந்தைகளில் மிகவும் ஆபத்தான என்செபலோபதி. | கடுமையான ஒற்றைத் தலைவலி, ஆன்மாவின் குறைபாடு, பகுதி முடக்கம், நினைவக பிரச்சினைகள், நுண்ணறிவு குறைதல். |
| நீரிழிவு கால் | கால்களில் உள்ள ஆஞ்சியோபதி மற்றும் நரம்பியல் கோளாறுகளின் சிக்கலானது. பெரும்பாலும் ஆர்த்ரோபதியுடன் சேர்ந்து. தோல், தசைகள், மூட்டுகள், எலும்புகள் பாதிக்கப்படுகின்றன. | நீண்ட காயம் குணப்படுத்துதல், டிராபிக் புண்கள், திசு நெக்ரோசிஸ். குறைந்த மூட்டு ஊனமுற்றதற்கு இது மிகவும் பொதுவான காரணம். |
| ஆர்த்ரோபதி | மூட்டு செயலிழப்பு. வலி, பலவீனமான இயக்கம், வீக்கம் ஆகியவற்றுடன். | மோட்டார் செயல்பாட்டின் பகுதி இழப்பு. |
| விறைப்புத்தன்மை | இரத்த வழங்கல் மற்றும் ஆண்குறி உணர்திறன் மீறல். நீரிழிவு நோயால், பாதி ஆண்களில் செயலிழப்பு ஏற்படுகிறது. | விறைப்புத்தன்மை தொடர்ந்து இல்லாதது. நீரிழிவு இயலாமை பற்றி |
| டெர்மோபதி | மெல்லிய, உலர்ந்த, அட்ரோபீட் சருமத்தின் பகுதிகள், வெளிப்புறமாக நிறமி அல்லது ஒத்த தீப்பொறிக்கு ஒத்தவை. | பொதுவாக இது பிரத்தியேகமாக ஒப்பனை குறைபாடு, அரிப்பு அரிதாகவே சாத்தியமாகும். |
வகை 1 மற்றும் வகை 2 நீரிழிவு நோய்களின் சிக்கல்களின் வளர்ச்சியின் அம்சங்கள்
நீரிழிவு நோயின் சிக்கல்கள் குறித்த ரஷ்ய புள்ளிவிவரங்கள், மருத்துவ நிறுவனங்களிலிருந்து பெறப்பட்ட 2016 ஆம் ஆண்டிற்கான தரவை அட்டவணை காட்டுகிறது.
| குறிகாட்டிகள் | நீரிழிவு நோயாளிகளின் மொத்த எண்ணிக்கையில்% | |
| 1 வகை | 2 வகை | |
| நரம்பியல் | 34 | 19 |
| ரெட்டினோபதி | 27 | 13 |
| நெஃப்ரோபதி | 20 | 6 |
| உயர் இரத்த அழுத்தம் | 17 | 41 |
| மேக்ரோஆங்கியோபதி | 12 | 6 |
| நீரிழிவு கால் | 4 | 2 |
| கோமாவுடன் கடுமையான சிக்கல்கள் | 2,1 | 0,1 |
| குழந்தைகளில் வளர்ச்சி கோளாறுகள் | 0,6 | - |
இந்த அட்டவணையில் உள்ள ஆர்வம் குறைத்து மதிப்பிடப்பட்டுள்ளது, ஏனெனில் ஏற்கனவே அடையாளம் காணப்பட்ட சிக்கல்கள் இங்கே சுட்டிக்காட்டப்பட்டுள்ளன. ஆரம்பகால மீறல்களை ஒரு முழு பரிசோதனையால் மட்டுமே கண்டறிய முடியும், இது ஒவ்வொரு நோயாளிக்கும் தாங்க முடியாது.
இரண்டாவது வகை நீரிழிவு சிக்கல்களின் அபாயத்தை அதிகரிக்கும் பல காரணிகளைக் கொண்டுள்ளது: முதுமை, உடல் பருமன், பலவீனமான இரத்த லிப்பிட் கலவை. எனவே, விஞ்ஞானிகள் மேற்கண்ட புள்ளிவிவரங்களுடன் திட்டவட்டமாக உடன்படவில்லை. டைப் 1 நீரிழிவு நோயாளிகளின் ஆரோக்கியம் சிறப்பாகக் கட்டுப்படுத்தப்படுகிறது என்று அவர்கள் நம்புகிறார்கள், அதே நேரத்தில் டைப் 2 நீரிழிவு நோயின் சிக்கல்கள் தாமதமான கட்டத்தில் கண்டறியப்படுகின்றன.
டைப் 2 நோய் நீண்ட காலமாகத் தோன்றாமல் போகலாம், ஆனால் பிரீடியாபயாட்டீஸ் காலத்தில் ஏற்கனவே சிக்கல்கள் உருவாகத் தொடங்குகின்றன. நோய் கண்டறியப்படுவதற்கு முன்பு சராசரியாக 5 ஆண்டுகள் ஆகும். முன்னதாக நீரிழிவு நோயைக் கண்டறிய, அவ்வப்போது மருத்துவ பரிசோதனைகளின் போது, வயது வந்தோர் குளுக்கோஸ் பரிசோதனையை மேற்கொள்கின்றனர். இந்த ஆய்வு ஏற்கனவே இருக்கும் நீரிழிவு நோயை அடையாளம் காண உதவும், ஆனால் முந்தைய நிலைமைகள் அல்ல. முதல் கார்போஹைட்ரேட் கோளாறுகளை குளுக்கோஸ் சகிப்புத்தன்மை பரிசோதனையின் உதவியுடன் கண்டறிய முடியும், இது மருத்துவ பரிசோதனை திட்டத்தில் சேர்க்கப்படவில்லை, அதை நீங்களே எடுத்துக் கொள்ள வேண்டும்.
சிக்கல்களைத் தடுப்பது - எவ்வாறு தடுப்பது
நீரிழிவு அதிக சர்க்கரையுடன் மட்டுமே சிக்கல்களை உருவாக்குகிறது என்பதை நினைவில் கொள்வது மதிப்பு. ஒரு நீரிழிவு நோயாளியால் கூட ஹைப்பர் கிளைசீமியாவை முற்றிலுமாக தவிர்க்க முடியாது, ஆனால் எல்லோரும் தங்கள் எண்ணிக்கையை குறைக்க முடியும்.
நீரிழிவு நோயை சிறப்பாக ஈடுசெய்ய, சிகிச்சை திருத்தம் தேவை:
- ஊட்டச்சத்தில் மாற்றம். சிறிய பகுதிகள், வேகமான கார்போஹைட்ரேட்டுகளின் பற்றாக்குறை, சிந்தனைமிக்க கலவை மற்றும் உணவின் கலோரி உள்ளடக்கம் ஆகியவை சாதாரண சர்க்கரைக்கு இன்றியமையாத படியாகும்.
- உடல் செயல்பாடு. கட்டாய குறைந்தபட்சம் - வாரத்திற்கு 1 மணிநேரம் 3 பாடங்கள். தினசரி உடற்பயிற்சி நீரிழிவு இழப்பீட்டை மேம்படுத்தும்.
- வழக்கமான கிளைசெமிக் கட்டுப்பாடு. சர்க்கரையின் அடிக்கடி அளவீடுகள் நோயாளியின் சிகிச்சையை கடைபிடிப்பதை மேம்படுத்துவதற்கும் கிளைகேட்டட் ஹீமோகுளோபின் அளவைக் குறைக்க உதவுவதற்கும் கண்டறியப்பட்டுள்ளன.
- அறிவுறுத்தலால் அனுமதிக்கப்பட்ட வரம்புகளுக்குள் மாத்திரைகளின் அளவை அதிகரிக்க பயப்பட வேண்டாம். அதிக சர்க்கரை காரணமாக ஏற்படும் சிக்கல்கள் சாத்தியமான பக்க விளைவுகளை விட மிகவும் ஆபத்தானவை.
- இரத்தச் சர்க்கரைக் குறைவு முகவர்கள் சாதாரண கிளைசீமியாவைக் கொடுக்கவில்லை என்றால், இன்சுலின் தேவைப்படுகிறது. நீரிழிவு நோயின் சிறந்த கட்டுப்பாடு தற்போது இன்சுலின் அனலாக்ஸ் மற்றும் இன்சுலின் பம்ப் மூலம் இன்சுலின் சிகிச்சையின் தீவிர விதிமுறைகளால் வழங்கப்படுகிறது.
சிக்கல்களின் ஆரம்ப கட்டத்தை முழுமையாக குணப்படுத்த முடியும். பின்னர் அது இருக்கும் கோளாறுகளின் முன்னேற்றத்தைத் தடுப்பதற்கு மட்டுமே வருகிறது.