இன்சுலின் சிகிச்சையின் சிக்கல்கள் அசாதாரணமானது அல்ல.
சில சந்தர்ப்பங்களில், அவை ஆரோக்கியத்தில் கடுமையான மாற்றங்களைச் செய்யாது மற்றும் எளிதில் சரிசெய்யப்படுகின்றன, மற்றவற்றில் அவை உயிருக்கு ஆபத்தானவை.
மிகவும் பொதுவான சிக்கல்களையும் அவற்றை எவ்வாறு தீர்ப்பது என்பதையும் கவனியுங்கள். சீரழிவைத் தடுப்பது எப்படி.
நீரிழிவு நோயாளிகளுக்கு இன்சுலின் சிகிச்சை எப்போது பரிந்துரைக்கப்படுகிறது
இன்சுலின் சிகிச்சை என்பது மனித இன்சுலின் ஒப்புமைகளை உடலில் அறிமுகப்படுத்துவதன் மூலம் கார்போஹைட்ரேட் வளர்சிதை மாற்றக் கோளாறுகளுக்கு ஈடுசெய்ய தேவையான மருத்துவ நடவடிக்கைகளின் சிக்கலாகும். டைப் 1 நீரிழிவு நோயால் பாதிக்கப்பட்டவர்களுக்கு சுகாதார காரணங்களுக்காக இத்தகைய ஊசி பரிந்துரைக்கப்படுகிறது. சில சந்தர்ப்பங்களில், அவை வகை 2 நோயியலுக்கும் குறிக்கப்படலாம்.
எனவே, இன்சுலின் சிகிச்சைக்கு பின்வரும் நிபந்தனைகள் காரணம்:
- வகை 1 நீரிழிவு நோய்;
- ஹைப்பர்லாக்டாசிடெமிக் கோமா;
- கெட்டோஅசிடோசிஸ்;
- நீரிழிவு ஹைபரோஸ்மோலார் கோமா;
- நீரிழிவு நோயாளிகளுக்கு கர்ப்பம் மற்றும் பிரசவம்;
- வகை 2 சர்க்கரை நோயியலுக்கான சிகிச்சையின் பிற முறைகளின் பெரிய அளவிலான சிதைவு மற்றும் திறமையின்மை;
- நீரிழிவு நோயாளிகளில் விரைவான எடை இழப்பு;
- பலவீனமான கார்போஹைட்ரேட் வளர்சிதை மாற்றம் காரணமாக நெஃப்ரோபதி.
இன்சுலின் சிகிச்சையுடன் தொடர்புடைய நோயாளி பிரச்சினைகள்
எந்தவொரு சிகிச்சையும், சில நிபந்தனைகளின் கீழ், ஆரோக்கியத்திலும் நல்வாழ்விலும் சரிவை ஏற்படுத்தும். மருந்து மற்றும் அளவைத் தேர்ந்தெடுப்பதில் பக்க விளைவுகள் மற்றும் பிழைகள் இரண்டுமே இதற்குக் காரணம்.
இரத்த சர்க்கரையின் கூர்மையான குறைவு (இரத்தச் சர்க்கரைக் குறைவு)
இன்சுலின் தயாரிப்புகளின் சிகிச்சையில் இரத்தச் சர்க்கரைக் குறைவு நிலை காரணமாக உருவாகலாம்:
- ஹார்மோனின் முறையற்ற அளவு;
- ஊசி விதிமுறைகளை மீறுதல்;
- திட்டமிடப்படாத உடல் செயல்பாடு (பொதுவாக நீரிழிவு நோயாளிகளுக்கு அவர்கள் இன்சுலின் அளவைக் குறைக்க வேண்டும் அல்லது உடல் செயல்பாடுகளுக்கு முன்பு அதிக கார்போஹைட்ரேட்டுகளை உட்கொள்ள வேண்டும் என்பது தெரியும்) அல்லது வெளிப்படையான காரணமின்றி.

இரத்தச் சர்க்கரைக் குறைவின் அறிகுறிகள்
நீரிழிவு நோயாளிகள் இரத்தச் சர்க்கரைக் குறைவின் அறிகுறிகளை அடையாளம் காண முடியும். இனிப்புகளால் மாநிலத்தை விரைவாக மேம்படுத்த முடியும் என்பதை அவர்கள் அறிவார்கள், எனவே அவர்கள் எப்போதும் இனிப்புகளை வைத்திருக்கிறார்கள். இருப்பினும், நீரிழிவு நோயாளிகளுக்கு அவர்களிடம் சிறப்பு அட்டைகள் அல்லது வளையல்கள் இருக்க வேண்டும் என்று மருத்துவர்கள் பரிந்துரைக்கின்றனர், அதில் நபர் இன்சுலின் சார்ந்தவர் என்ற தகவல் இருக்கும். வீட்டிற்கு வெளியே ஒரு நபர் நோய்வாய்ப்பட்டால் சரியான உதவிகளை வழங்குவதை இது துரிதப்படுத்தும்.
இன்சுலின் எதிர்ப்பு
 ஆறு மாதங்களுக்கும் மேலாக மருந்தைப் பெறுபவர்களுக்கு நோயெதிர்ப்பு இன்சுலின் உணர்வின்மை, அதற்கு ஆன்டிபாடிகள் தோன்றுவதால் உருவாகலாம்.
ஆறு மாதங்களுக்கும் மேலாக மருந்தைப் பெறுபவர்களுக்கு நோயெதிர்ப்பு இன்சுலின் உணர்வின்மை, அதற்கு ஆன்டிபாடிகள் தோன்றுவதால் உருவாகலாம்.
எதிர்வினை பரம்பரை சார்ந்தது.
எதிர்ப்பின் வளர்ச்சியுடன், ஒரு ஹார்மோனின் தேவை ஒரு நாளைக்கு 500 அலகுகளாக அதிகரிக்கிறது, ஆனால் 1000 அலகுகள் / நாள் அல்லது அதற்கு மேற்பட்டதை அடையலாம்.
நோய் எதிர்ப்பு சக்தி படிப்படியாக 200 யூனிட்டுகள் / நாள் மற்றும் அதற்கு மேல் அதிகரிப்பதன் மூலம் குறிக்கப்படுகிறது. அதே நேரத்தில், இரத்தத்தின் இன்சுலின் பிணைப்பு திறன் அதிகரிக்கிறது.
இரண்டு வாரங்களுக்கு ப்ரெட்னிசோன் பயன்படுத்துவதன் மூலம் இன்சுலின் தேவை குறைகிறது: ஒரு நாளைக்கு இரண்டு முறை 30 மி.கி உடன் தொடங்கவும், பின்னர் படிப்படியாக மருந்துகளின் அளவைக் குறைக்கவும், தேவையான அளவு இன்சுலின் குறைப்புக்கு ஏற்ப.
ஒவ்வாமை
 ஊசி பகுதியில் உள்ளூர் ஒவ்வாமை தோன்றும்.
ஊசி பகுதியில் உள்ளூர் ஒவ்வாமை தோன்றும்.
பன்றி அல்லது மனித இரத்த தயாரிப்புகளுடன் சிகிச்சையளிக்கும்போது, இது அரிதானது. ஒவ்வாமை புண் மற்றும் எரியுடன் சேர்ந்து, எரித்மா விரைவில் உருவாகிறது, இது பல நாட்கள் வரை நீடிக்கும்.
நோயெதிர்ப்பு மண்டலத்தின் எதிர்வினை மருந்தை நிறுத்துவதற்கு ஒரு காரணம் அல்ல, குறிப்பாக ஒவ்வாமை வெளிப்பாடுகள் தங்களைத் தாங்களே விட்டுச் செல்கின்றன. ஆண்டிஹிஸ்டமைன் சிகிச்சை பெரும்பாலும் தேவையில்லை.
இன்சுலின் ஒரு பொதுவான ஒவ்வாமை மிகவும் அரிதானது, ஆனால் சிகிச்சை குறுக்கிடப்பட்டு சில மாதங்கள் அல்லது ஆண்டுகளுக்குப் பிறகு மீண்டும் தொடங்கும் போது ஏற்படலாம். எந்தவொரு இன்சுலின் தயாரிப்பிற்கும் இத்தகைய உயிரின எதிர்வினை சாத்தியமாகும்.
உட்செலுத்தப்பட்ட சிறிது நேரத்திலேயே பொதுவான ஒவ்வாமை அறிகுறிகள் தோன்றும். அது இருக்கலாம்:
- சொறி மற்றும் ஆஞ்சியோடீமா;
- அரிப்பு மற்றும் எரிச்சல்;
- மூச்சுக்குழாய்-நுரையீரல் பிடிப்பு;
- கடுமையான வாஸ்குலர் பற்றாக்குறை.
முன்னேற்றத்திற்குப் பிறகு, இன்சுலின் தொடர்ந்து செலுத்துவது அவசியம் என்றால், அதன் வகைகளுக்கு தோல் எதிர்வினைகளை சரிபார்க்க நிலையான நிலைமைகளில் அவசியம், அத்துடன் ஒவ்வாமை மீண்டும் மீண்டும் நிர்வாகத்திற்கு உடலின் உணர்திறனைக் குறைக்க வேண்டும்.
லிபோடிஸ்ட்ரோபியின் உருவாக்கம்
 லிபோடிஸ்ட்ரோபியில் 2 வகைகள் உள்ளன:
லிபோடிஸ்ட்ரோபியில் 2 வகைகள் உள்ளன:
- ஹைபர்டிராஃபிக்;
- அட்ரோபிக்.
இது ஹைபர்டிராஃபிக் நோயியலின் நீண்ட போக்கின் பின்னணியில் தோன்றும்.
இந்த வெளிப்பாடுகளின் வளர்ச்சியின் வழிமுறை முழுமையாக புரிந்து கொள்ளப்படவில்லை.
இருப்பினும், அதற்கான காரணம் உள்ளூர் நரம்பியல் மாற்றங்களுடன் புற நரம்பு செயல்முறைகளுக்கு ஒரு முறையான அதிர்ச்சி என்று பரிந்துரைகள் உள்ளன. பிரச்சனையும் அதுவாக இருக்கலாம்:
- இன்சுலின் போதுமான அளவு சுத்திகரிக்கப்படவில்லை;
- மருந்து சரியாக செலுத்தப்படவில்லை, எடுத்துக்காட்டாக, இது உடலின் ஒரு சூப்பர் கூல்ட் பகுதிக்குள் செலுத்தப்பட்டது அல்லது தேவையானதை விட குறைந்த வெப்பநிலையைக் கொண்டிருந்தது.
நீரிழிவு நோயாளிகளுக்கு லிபோடிஸ்ட்ரோபிக்கு பரம்பரை முன்நிபந்தனைகள் இருக்கும்போது, இன்சுலின் சிகிச்சையின் விதிகளை கண்டிப்பாக கடைப்பிடிப்பது மதிப்பு, ஒவ்வொரு நாளும் ஊசி போடுவதற்கான இடங்களை மாற்றுதல். தடுப்பு நடவடிக்கைகளில் ஒன்று, நிர்வாகத்திற்கு முன் உடனடியாக நோவோகைன் (0.5%) உடன் ஹார்மோன் நீர்த்தல் ஆகும்.
நீரிழிவு நோயாளிகளில் பிற சிக்கல்கள்
மேற்கூறியவற்றைத் தவிர, இன்சுலின் ஊசி மற்ற சிக்கல்களையும் பக்க விளைவுகளையும் ஏற்படுத்தும்:

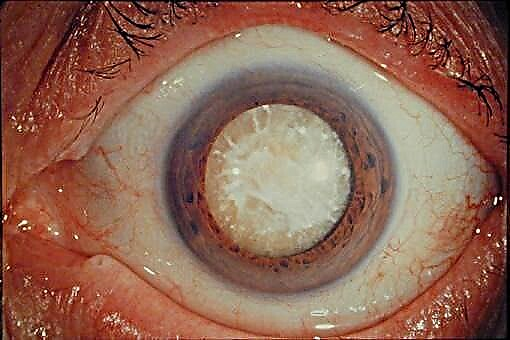
- என் கண்களுக்கு முன்பாக ஒரு சேற்று முக்காடு. இது அவ்வப்போது தோன்றும் மற்றும் குறிப்பிடத்தக்க அச .கரியத்தை ஏற்படுத்துகிறது. காரணம் லென்ஸ் ஒளிவிலகல் சிக்கல்கள். சில நேரங்களில் நீரிழிவு நோயாளிகள் ரெட்டினோபதிக்கு அவளை தவறு செய்கிறார்கள். இன்சுலின் சிகிச்சையின் பின்னணிக்கு எதிராக மேற்கொள்ளப்படும் சிறப்பு சிகிச்சை, அச om கரியத்திலிருந்து விடுபட உதவுகிறது.
- கால்களின் வீக்கம். இது ஒரு தற்காலிக நிகழ்வு. இன்சுலின் சிகிச்சையின் தொடக்கத்துடன், உடலில் இருந்து நீர் மோசமாக வெளியேற்றப்படுகிறது, ஆனால் காலப்போக்கில், வளர்சிதை மாற்றம் அதன் முந்தைய அளவிற்கு மீட்டமைக்கப்படுகிறது.
- உயர் இரத்த அழுத்தம். காரணம் உடலில் திரவம் வைத்திருப்பதாகவும் கருதப்படுகிறது, இது இன்சுலின் மூலம் சிகிச்சையின் ஆரம்பத்தில் ஏற்படக்கூடும்.
- விரைவான எடை அதிகரிப்பு. சராசரியாக, எடை 3-5 கிலோகிராம் வரை அதிகரிக்கலாம். ஹார்மோன்களின் பயன்பாடு பசியை அதிகரிக்கிறது மற்றும் கொழுப்புகளை உருவாக்குவதை ஊக்குவிக்கிறது என்பதே இதற்குக் காரணம். கூடுதல் பவுண்டுகளைத் தவிர்ப்பதற்கு, கலோரிகளின் எண்ணிக்கையைக் குறைக்கும் மற்றும் கண்டிப்பான உணவைக் கடைப்பிடிக்கும் திசையில் மெனுவைத் திருத்துவது மதிப்பு.
- இரத்த பொட்டாசியம் செறிவு குறைந்தது. ஹைபோகாலேமியாவின் வளர்ச்சியைத் தடுக்க, ஒரு சிறப்பு உணவு உதவும், அங்கு முட்டைக்கோசு காய்கறிகள், சிட்ரஸ் பழங்கள், பெர்ரி மற்றும் மூலிகைகள் நிறைய இருக்கும்.
இன்சுலின் அளவு மற்றும் கோமா
 இன்சுலின் அதிகப்படியான அளவு வெளிப்படுகிறது:
இன்சுலின் அதிகப்படியான அளவு வெளிப்படுகிறது:
- தசை தொனி குறைந்தது;
- நாக்கில் உணர்வின்மை;
- நடுங்கும் கைகள்;
- நிலையான தாகம்;
- குளிர், கசப்பான வியர்வை;
- நனவின் "நெபுலா".
மேற்கூறியவை அனைத்தும் இரத்தச் சர்க்கரையின் கூர்மையான குறைபாடு காரணமாக ஏற்படும் இரத்தச் சர்க்கரைக் குறைவு நோய்க்குறியின் அறிகுறிகளாகும்.
கோமாவாக மாறுவதைத் தவிர்ப்பதற்காக அதை விரைவாக நிறுத்துவது முக்கியம், ஏனெனில் இது உயிருக்கு அச்சுறுத்தலாக இருக்கிறது.
இரத்தச் சர்க்கரைக் கோமா மிகவும் ஆபத்தான நிலை. அதன் வெளிப்பாட்டின் 4 நிலைகளை வகைப்படுத்தவும். அவை ஒவ்வொன்றும் அதன் சொந்த அறிகுறிகளைக் கொண்டுள்ளன:

- முதலில், மூளை கட்டமைப்புகளின் ஹைபோக்ஸியா உருவாகிறது. இது மேலே குறிப்பிட்ட நிகழ்வுகளால் வெளிப்படுத்தப்படுகிறது;
- இரண்டாவது ஹைபோதாலமிக்-பிட்யூட்டரி அமைப்பை பாதிக்கிறது, இது ஒரு நடத்தை கோளாறு மற்றும் ஹைப்பர்ஹைட்ரோசிஸால் வெளிப்படுகிறது;
- மூன்றாவது இடத்தில், மிட்பிரைன் செயல்பாடு பாதிக்கப்படுகிறது. வலிப்பு ஏற்படுகிறது, வலிப்பு வலிப்புத்தாக்கத்தைப் போலவே மாணவர்களும் பெரிதாகிறார்கள்;
- நான்காவது நிலை ஒரு முக்கியமான நிலை. இது நனவு இழப்பு, படபடப்பு மற்றும் பிற கோளாறுகளால் வகைப்படுத்தப்படுகிறது. பெருமூளை வீக்கம் மற்றும் இறப்பு காரணமாக மருத்துவ சேவையை வழங்கத் தவறியது ஆபத்தானது.
சாதாரண சூழ்நிலைகளில் நீரிழிவு நோயாளியின் நல்வாழ்வு 2 மணி நேரத்திற்குப் பிறகு மோசமடைகிறது என்றால், உட்செலுத்துதல் சரியான நேரத்தில் செய்யப்படாவிட்டால், கோமாவுக்குப் பிறகு, ஒரு மணி நேரத்திற்குப் பிறகு, ஒரு நபர் ஆபத்தான அறிகுறிகளை அனுபவிக்கிறார்.
இன்சுலின் ஊசி போட்ட பிறகு, நீரிழிவு நோயாளியின் நிலை திடீரென்று மோசமடைகிறது என்றால் என்ன செய்வது
முதலில் நீங்கள் இன்சுலின் அளவை அதிகமாக மதிப்பிடுவதில் சரிவுக்கான காரணம் துல்லியமாக இருப்பதை உறுதி செய்ய வேண்டும். இதைச் செய்ய, ஒரு குளுக்கோமீட்டரை எடுத்து இரத்தத்தில் சர்க்கரை அளவை சரிபார்க்கவும். சோதனைக்குப் பிறகு 5 விநாடிகளுக்குப் பிறகு சாதனம் முடிவுகளைக் காண்பிக்கும். விதிமுறை 5 முதல் 7 மிமீல் / எல் வரை இருக்கும். குறைந்த எண்ணிக்கையில், உடல்நலக்குறைவின் அறிகுறிகள் பிரகாசமாக இருக்கும்.
 அதன் அளவை அதிகரிக்கும் நடவடிக்கைகளால் சர்க்கரை குறைபாட்டை சரிசெய்யவும்:
அதன் அளவை அதிகரிக்கும் நடவடிக்கைகளால் சர்க்கரை குறைபாட்டை சரிசெய்யவும்:
- சாக்லேட், சாக்லேட், ஸ்வீட் டீ அல்லது குளுக்கோஸ் டேப்லெட்டைக் கொடுங்கள்;
- குளுக்கோஸை நரம்பு வழியாக செலுத்தவும். ஒரு மருத்துவ நிபுணர் மட்டுமே இதை சரியாக செய்ய முடியும். இந்த வழக்கில், மருந்தின் அளவு நீரிழிவு நோயாளியின் நிலை, அதன் நோயியல் வகை மற்றும் பிற அளவுருக்களைப் பொறுத்தது.
இரத்தத்தில் சர்க்கரை இல்லாததை ஈடுசெய்ய முயற்சிக்கும்போது, கார்போஹைட்ரேட்டுகளுடன் அதை மிகைப்படுத்தாமல் இருப்பது முக்கியம். சாதாரண ஆரோக்கியத்தில், அதிகப்படியான ஆற்றல் கிளைக்கோஜன் வடிவத்தில் சேமிக்கப்படுகிறது. நீரிழிவு நோயால், நீரிழப்பு உருவாகலாம்.
இரத்த குளுக்கோஸின் அதிகரிப்புடன் இன்சுலின் உருவாக்கம்
இரத்தத்தில் சர்க்கரை அளவைக் கட்டுப்படுத்தும் ஒரே ஹார்மோன் இன்சுலின் ஆகும்.இது தசை மற்றும் கொழுப்பு திசுக்களால் குளுக்கோஸை உறிஞ்சுவதை ஊக்குவிக்கிறது.
இன்சுலின் முக்கிய பணி சாதாரண மற்றும் நிலையான அளவு குளுக்கோஸை (80-100 மி.கி / டெசிலிட்டர்) பராமரிப்பதாகும்.
இது அதிகமாக இருக்கும்போது, கணையம் இன்சுலினை ஒருங்கிணைக்கிறது, இது இரத்தத்தில் இருந்து அதிகப்படியான குளுக்கோஸை “எடுத்து” தசை மற்றும் கொழுப்பில் சேமிக்க வழிநடத்துகிறது.
இன்சுலின் சிகிச்சையின் எதிர்மறையான விளைவுகளின் அபாயத்தைக் குறைக்க, மருத்துவரின் மருந்துகளை கண்டிப்பாக பின்பற்றி, மருந்தை சரியாக நிர்வகிப்பது அவசியம்.
நீங்கள் மோசமாக உணர்ந்தால், நீங்கள் நிச்சயமாக உங்கள் சிகிச்சையளிக்கும் உட்சுரப்பியல் நிபுணரைத் தொடர்பு கொள்ள வேண்டும், மேலும் கடுமையான சந்தர்ப்பங்களில், உங்கள் சொந்தமாக அல்லது வெளிப்புற உதவியுடன் ஆம்புலன்ஸ் அழைக்கவும்.