நீரிழிவு நெருக்கடி என்பது பல காரணங்களுக்காக ஏற்படக்கூடிய ஒரு சிக்கலாகும். கலந்துகொள்ளும் மருத்துவர் அளித்த பரிந்துரைகளை ஒரு நபர் பின்பற்றாவிட்டால் பொதுவாக இது தோன்றும்.
நீரிழிவு நெருக்கடி ஹைப்பர் கிளைசெமிக் மற்றும் இரத்தச் சர்க்கரைக் குறைவாக இருக்கலாம். இரத்தத்தில் உள்ள சர்க்கரை அதிகரித்ததன் காரணமாகவும், இரத்தச் சர்க்கரைக் குறைவு காரணமாகவும் ஹைப்பர் கிளைசெமிக் தோன்றும் என்பது பெயரிலிருந்து தெளிவாகிறது.
ஆரம்ப கட்டங்களில் ஒரு சிக்கலை அங்கீகரிப்பது மிகவும் எளிது. நெருக்கடியின் முன்னேற்றத்துடன், நீங்கள் உடனடியாக ஆம்புலன்ஸ் ஒன்றை அழைக்க வேண்டும், நோயாளிக்கு முதலுதவி அளிக்க வேண்டும்.
ஹைப்பர் கிளைசெமிக் நெருக்கடியின் காரணங்கள் மற்றும் அறிகுறிகள்
நீரிழிவு நெருக்கடி எளிதில் ஹைப்பர் கிளைசெமிக் கோமாவை ஏற்படுத்தும். இது மரணத்திற்கு கூட வழிவகுக்கும், எனவே ஹைப்பர் கிளைசெமிக் நெருக்கடியின் காரணங்கள் மற்றும் அறிகுறிகள் என்ன என்பதை ஒவ்வொரு நபரும் தெரிந்து கொள்ள வேண்டும்.
ஒரு விதியாக, இந்த சிக்கலுக்கு காரணம் உணவை மீறுவதாகும். ஒரு நபர் உணவுகளின் கிளைசெமிக் குறியீட்டைப் பின்பற்றாவிட்டால், அதிகப்படியான கார்போஹைட்ரேட்டுகளை உட்கொள்கிறார், அல்லது ஆல்கஹால் குடிப்பார் என்றால், இரத்த சர்க்கரையின் கூர்மையான அதிகரிப்பு தவிர்க்க முடியாது.
அதனால்தான் நீரிழிவு நோயால் நோயாளி என்ன சாப்பிடுகிறார் என்பதைக் கண்காணிப்பது மிகவும் முக்கியம். நோயாளி உடல் பருமனால் அவதிப்படுகிறார் என்றால், அவர் கார்போஹைட்ரேட்டுகள் குறைவாக உள்ள கொழுப்பு நிறைந்த உணவுகளை மட்டுமே சாப்பிட வேண்டும்.
ஹைப்பர் கிளைசெமிக் நெருக்கடியின் தோற்றத்திற்கான காரணங்களும் பின்வருமாறு:
- இன்சுலின் மாற்றம். நோயாளி ஒரு வகை இன்சுலினை நீண்ட நேரம் பயன்படுத்தினால், திடீரென்று மற்றொன்றுக்கு மாறினால், இது இரத்த சர்க்கரையின் கூர்மையான அதிகரிப்புக்கு வழிவகுக்கும். இந்த காரணி நீரிழிவு நெருக்கடி மற்றும் கோமாவின் முன்னேற்றத்திற்கு சாதகமானது.
- உறைந்த அல்லது காலாவதியான இன்சுலின் பயன்பாடு. மருந்து ஒருபோதும் உறைந்து விடக்கூடாது என்பதை நினைவில் கொள்ள வேண்டும். வாங்கும் போது, இன்சுலின் அடுக்கு வாழ்க்கைக்கு கவனம் செலுத்த மறக்காதீர்கள், இல்லையெனில் ஊசிக்குப் பிறகு மிகவும் கடுமையான விளைவுகள் உருவாகக்கூடும்.
- இன்சுலின் தவறான அளவு. அளவைத் தேர்ந்தெடுப்பதில் மருத்துவர் அலட்சியமாக நடந்து கொண்டால், நீரிழிவு நெருக்கடியின் முன்னேற்றம் அதிகரிக்கும். எனவே, அதிக தகுதி வாய்ந்த நிபுணர்களின் உதவியை மட்டுமே பெற பரிந்துரைக்கப்படுகிறது.
- டையூரிடிக்ஸ் அல்லது ப்ரெட்னிசோலோனின் உயர்ந்த அளவுகள்.
தொற்று நோய்கள் ஒரு ஹைப்பர் கிளைசெமிக் நெருக்கடியின் தோற்றத்திற்கும் வழிவகுக்கும். ஒரு நபர் நீரிழிவு நோயால் பாதிக்கப்பட்டால், எந்தவொரு தொற்று நோயும் மிகவும் கடினம்.
டைப் 2 நீரிழிவு நோயாளிகளில், அதிக எடை காரணமாக ஹைப்பர் கிளைசெமிக் நெருக்கடி உருவாகிறது என்பது கவனிக்கத்தக்கது. அதனால்தான் இந்த வகை நீரிழிவு நோயால் உடல் நிறை குறியீட்டை கண்காணிப்பது மிகவும் முக்கியம்.
ஹைப்பர் கிளைசெமிக் நெருக்கடியின் முன்னேற்றத்தை எந்த அறிகுறிகள் குறிக்கின்றன? நீரிழிவு நோயின் சிக்கல் உருவாகிறது என்பதை பின்வரும் அறிகுறிகள் குறிப்பிடுகின்றன:
- பெரிய தாகம், வாய்வழி சளி வெளியே வறண்டு சேர்ந்து.
- குமட்டல் கடுமையான சந்தர்ப்பங்களில், வாந்தி தோன்றும்.
- கடுமையான தோல் அரிப்பு.
- போதை. இது பலவீனம், கடுமையான ஒற்றைத் தலைவலி, அதிகரித்த சோர்வு வடிவத்தில் வெளிப்படுகிறது. நோயாளி மந்தமான மற்றும் மயக்கமடைகிறார்.
- அடிக்கடி சிறுநீர் கழித்தல்.
ஒரு நபருக்கு நீங்கள் சரியான நேரத்தில் உதவி வழங்காவிட்டால், நோயாளியின் நிலை கூர்மையாக மோசமடைகிறது. ஹைப்பர் கிளைசெமிக் நெருக்கடியின் வளர்ச்சியுடன், வாயிலிருந்து அசிட்டோனின் வாசனை, வயிற்று வலி, வயிற்றுப்போக்கு, அடிக்கடி சிறுநீர் கழித்தல் தோன்றும்.
நோயியலின் முன்னேற்றம் விரைவான சுவாசத்தால் குறிக்கப்படுகிறது, அதோடு நனவு இழப்பு ஏற்படுகிறது. பெரும்பாலும் நாக்கில் ஒரு பழுப்பு பூச்சு தோன்றும்.
இரத்தச் சர்க்கரைக் குறைவின் காரணங்கள் மற்றும் அறிகுறிகள்
இரத்தச் சர்க்கரைக் குறைவு நெருக்கடியும் போதுமானது. அதனுடன், இரத்த சர்க்கரை குறைவாக உள்ளது. இரத்தச் சர்க்கரைக் குறைப்பை நீங்கள் சரியான நேரத்தில் குணப்படுத்தாவிட்டால், நீரிழிவு கோமா ஏற்படலாம்.
இந்த நோயியல் ஏன் உருவாகிறது? ஒரு விதியாக, இன்சுலின் முறையற்ற முறையில் தேர்ந்தெடுக்கப்பட்டதால் ஒரு நெருக்கடி ஏற்படுகிறது.
நோயாளிக்கு மருந்தின் அளவு அதிகமாக வழங்கப்பட்டால், இரத்த சர்க்கரை பெரிதும் குறைகிறது, இது நெருக்கடியின் முன்னேற்றத்திற்கு சாதகமான நிலைமைகளை உருவாக்குகிறது.
இரத்தச் சர்க்கரைக் குறைவு நெருக்கடியின் தோற்றத்திற்கான காரணங்கள் பின்வருமாறு:
- தவறான இன்சுலின் விநியோக நுட்பம். ஹார்மோன் தோலடி முறையில் நிர்வகிக்கப்பட வேண்டும் என்பதை நினைவில் கொள்ள வேண்டும், ஆனால் உள்ளுறுப்புடன் அல்ல. இல்லையெனில், விரும்பிய சிகிச்சை விளைவு வெறுமனே ஏற்படாது.
- தீவிர உடல் செயல்பாடு. விளையாட்டு விளையாடிய பிறகு நோயாளி சிக்கலான கார்போஹைட்ரேட்டுகளுடன் உணவை சாப்பிடவில்லை என்றால், ஒரு இரத்தச் சர்க்கரைக் குறைவு ஏற்படலாம்.
- சிறுநீரக செயலிழப்பு. நீரிழிவு நோயின் பின்னணிக்கு எதிராக இந்த நோயியல் வளர்ந்திருந்தால், சிகிச்சை முறையின் சரிசெய்தல் அவசியம். இல்லையெனில், ஒரு நெருக்கடி உருவாகலாம்.
- நீரிழிவு நோயில் கொழுப்பு கல்லீரல் ஹெபடோசிஸ் ஏற்படுவது.
- பிசியோதெரபியூடிக் நடைமுறைகள். இன்சுலின் செலுத்தப்பட்ட இடம் ஊசிக்குப் பிறகு மசாஜ் செய்யப்பட்டால், இரத்தச் சர்க்கரைக் குறைவின் நெருக்கடியின் முன்னேற்றத்திற்கு முன்நிபந்தனைகள் உருவாக்கப்படுகின்றன.
- உணவில் பிழைகள். ஆல்கஹால் அல்லது போதிய அளவு கார்போஹைட்ரேட் குடிக்கும்போது, இரத்தச் சர்க்கரைக் குறைவின் தாக்கம் அதிகரிக்கிறது.
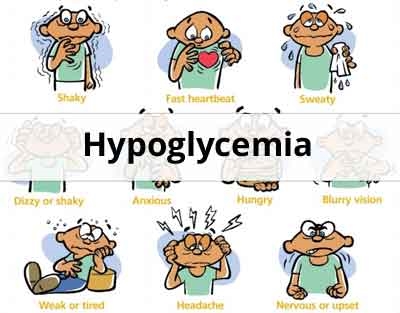
இன்சுலின் அதிர்ச்சி (இரத்தச் சர்க்கரைக் குறைவு) எவ்வாறு வெளிப்படுகிறது? இரத்தத்தில் குளுக்கோஸின் அளவு குறைந்து, தலைவலி, தசைப்பிடிப்பு மற்றும் குழப்பம் தோன்றும்.
இந்த அறிகுறிகள் ஒரு இரத்தச் சர்க்கரைக் குறைவின் நெருக்கடிக்கு வழிவகுக்கும். மேலும், நோயியலின் முன்னேற்றம் இதயத் துடிப்பு, அதிகரித்த வியர்வை, அதிக உடல் வெப்பநிலை ஆகியவற்றால் சாட்சியமளிக்கப்படுகிறது.
மற்றொரு நோயாளி கவலைப்படுகிறார்:
- தூக்கக் கலக்கம்.
- உடலில் பலவீனம் மற்றும் வலிகள்.
- அக்கறையின்மை.
- சருமத்தின் வெளுப்பு.
- அதிகரித்த தசை தொனி.
- ஆழமற்ற சுவாசம்.
நீங்கள் நோயாளிக்கு சரியான நேரத்தில் மருத்துவ சிகிச்சை அளிக்கவில்லை என்றால், அவரது நிலை கடுமையாக மோசமடைகிறது. இரத்தச் சர்க்கரைக் கோமா உருவாக வாய்ப்பு உள்ளது.
ஹைப்பர் கிளைசெமிக் நெருக்கடி: முதலுதவி மற்றும் சிகிச்சை
நோயாளிக்கு ஹைப்பர் கிளைசெமிக் நெருக்கடியின் சிறப்பியல்பு அறிகுறிகள் இருந்தால், அவருக்கு முதலுதவி அளிக்க வேண்டும். ஆரம்பத்தில், அல்ட்ரா-ஷார்ட்-ஆக்டிங் இன்சுலின் அறிமுகப்படுத்தவும், இரத்த சர்க்கரையை அளவிடவும் பரிந்துரைக்கப்படுகிறது.
மேலும், நோயாளிக்கு ஏராளமான பானம் காட்டப்படுகிறது. ஒரு நபருக்கு மெக்னீசியம் மற்றும் தாதுக்கள் கொண்ட கார நீரைக் கொடுப்பது நல்லது. தேவைப்பட்டால், பொட்டாசியம் குடிக்கவும். இந்த நடவடிக்கைகள் கெட்டோஅசிடோசிஸின் முன்னேற்றத்திற்கான வாய்ப்பைக் குறைக்கும்.
துடிப்பு மற்றும் சுவாசத்தின் நிலையை கண்காணிக்க மறக்காதீர்கள். துடிப்பு அல்லது சுவாசம் இல்லை என்றால், செயற்கை சுவாசம் மற்றும் நேரடி இதய மசாஜ் உடனடியாக செய்ய வேண்டும்.
ஹைப்பர் கிளைசெமிக் நெருக்கடி வாந்தியுடன் இருந்தால், நோயாளி ஒரு பக்கமாக வைக்கப்பட வேண்டும். இது வாந்தியெடுத்தல் காற்றுப்பாதைகள் மற்றும் நாக்கு ஒட்டிக்கொள்வதைத் தடுக்கும். நீங்கள் நோயாளியை ஒரு போர்வையால் மூடி, வெப்ப நீரில் ஹீட்டர்களால் மூட வேண்டும்.
நோயாளி ஹைப்பர் கிளைசெமிக் கோமாவை உருவாக்கினால், ஒரு மருத்துவமனையில் பின்வரும் கையாளுதல்கள் செய்யப்படுகின்றன:
- ஹெபரின் நிர்வாகம். பாத்திரங்களில் இரத்த உறைவு ஏற்படுவதற்கான வாய்ப்பைக் குறைக்க இது அவசியம்.
- கார்போஹைட்ரேட் வளர்சிதை மாற்றத்தை இன்சுலின் மூலம் உறுதிப்படுத்தவும். ஹார்மோன் ஆரம்பத்தில் ஒரு ஜெட் விமானத்தில் நிர்வகிக்கப்படலாம், பின்னர் சொட்டுகிறது.
- சோடாவின் தீர்வு அறிமுகம். இந்த கையாளுதல் அமில-அடிப்படை வளர்சிதை மாற்றத்தை உறுதிப்படுத்தும். எலக்ட்ரோலைட் சமநிலையை உறுதிப்படுத்த, பொட்டாசியம் ஏற்பாடுகள் பயன்படுத்தப்படுகின்றன.
மேலும், சிகிச்சையின் போது, நோயாளியின் இதயத்தின் வேலையை உறுதிப்படுத்த உதவும் மருந்துகள் பரிந்துரைக்கப்படுகின்றன. அவை கண்டிப்பாக தனித்தனியாக தேர்ந்தெடுக்கப்படுகின்றன.
சிகிச்சையின் பின்னர், நோயாளி ஒரு மறுவாழ்வு படிப்புக்கு உட்படுத்தப்பட வேண்டும். கெட்ட பழக்கங்களை நிராகரித்தல், தினசரி உணவை உறுதிப்படுத்துவது, மல்டிவைட்டமின் வளாகங்களை உட்கொள்வது ஆகியவை இதில் அடங்கும். மேலும், புனர்வாழ்வு காலத்தில், நோயாளிக்கு மிதமான உடல் செயல்பாடு காட்டப்படுகிறது.
நீரிழிவு நெருக்கடி நிறுத்தப்பட்ட பிறகு, நோயாளி நிச்சயமாக இரத்த சர்க்கரை அளவை கண்காணிக்க வேண்டும். சிக்கலான சிகிச்சையின் பின்னர் கூட மறுபிறப்பு ஏற்பட வாய்ப்பு உள்ளது என்பதே இதற்குக் காரணம்.
மறுபிறப்பு அபாயத்தைக் குறைக்க, சிகிச்சை முறைகளை சரிசெய்ய வேண்டியிருக்கலாம்.
சில சந்தர்ப்பங்களில், இன்சுலின் அளவு உயர்கிறது, அல்லது சர்க்கரையை குறைக்கும் மற்றொரு வகை ஹார்மோன் பயன்படுத்தத் தொடங்குகிறது.
இரத்தச் சர்க்கரைக் குறைவு: முதலுதவி மற்றும் சிகிச்சை முறைகள்
இரத்த சர்க்கரை குறைவாக இருப்பதால் இரத்தச் சர்க்கரைக் குறைவு ஏற்படுகிறது. இரத்தத்தில் உள்ள குளுக்கோஸின் இயல்பான அளவை நிரப்ப, பல கையாளுதல்கள் அவசியம்.
ஆரம்பத்தில், நோயாளிக்கு இனிமையான ஏதாவது கொடுக்க வேண்டும். மிட்டாய், தேன், சாக்லேட், மார்ஷ்மெல்லோக்கள் சரியானவை. இதற்குப் பிறகு, நீங்கள் நிச்சயமாக அவசர உதவிக்கு அழைக்க வேண்டும். மருத்துவர்கள் வருவதற்கு முன்பு, நீங்கள் நோயாளியை ஒரு வசதியான நிலையில் வைக்க வேண்டும்.
ஒரு இரத்தச் சர்க்கரைக் குறைவு கோமாவுடன் சுயநினைவை இழந்தால், நோயாளி தனது கன்னத்தில் ஒரு சர்க்கரை துண்டு போட்டு வாய்வழி குழியிலிருந்து வாந்தியை அகற்ற வேண்டும். மேலும், குளுக்கோஸ் பேஸ்ட்கள் இரத்த சர்க்கரையை அதிகரிக்க உதவும். அவை ஈறுகளில் பூசப்பட வேண்டும். குளுக்கோஸை நரம்புக்குள் செலுத்துவது சர்க்கரை அளவை அதிகரிக்க உதவும்.
ஒரு மருத்துவமனையில், பொதுவாக ஒரு நரம்பு குளுக்கோஸ் தீர்வு (40%) வழங்கப்படுகிறது. இது உதவாது, நோயாளி மீண்டும் சுயநினைவைப் பெறாதபோது, 5-10% குளுக்கோஸ் கரைசல் நரம்பு வழியாக செலுத்தப்படுகிறது.
இன்சுலின் அதிகப்படியான அளவு காரணமாக இந்த நெருக்கடி ஏற்பட்டால், சிகிச்சை முறை மதிப்பாய்வு செய்யப்படுகிறது. பொதுவாக அளவு குறைக்கப்படுகிறது. ஆனால் சிகிச்சை முறையை மாற்றும்போது, நோயாளி நிச்சயமாக இரத்த சர்க்கரை அளவை கண்காணிக்க வேண்டும், ஏனென்றால் ஒரு டோஸ் குறைப்பு ஹைப்பர் கிளைசீமியாவின் தோற்றத்தால் நிறைந்துள்ளது.
நீரிழிவு இரத்தச் சர்க்கரைக் குறைப்பை நிறுத்திய பிறகு, நோயாளி பல விதிகளை கடைபிடிக்க வேண்டும்:
- ஒரு உணவைப் பின்பற்றுங்கள்.
- பிசியோதெரபி பயிற்சிகளில் ஈடுபட.
- உங்கள் இரத்த சர்க்கரையை தவறாமல் கண்காணிக்கவும்.
டயட் சிகிச்சையின் ஒரு ஒருங்கிணைந்த பகுதியாகும், குறிப்பாக வகை 2 நீரிழிவு நோயுடன். நோயாளிக்கு போதுமான அளவு வைட்டமின்கள் மற்றும் தாதுக்கள் கிடைக்கும் வகையில் உணவு கட்டப்பட்டுள்ளது.
தினசரி மெனுவில் மெக்னீசியம், துத்தநாகம், இரும்பு, அஸ்கார்பிக் அமிலம், டோகோபெரோல் அசிடேட் நிறைந்த உணவுகள் இருக்க வேண்டும். எந்தவொரு நீரிழிவு நோய்க்கும் இந்த மக்ரோனூட்ரியன்கள் மிகவும் முக்கியம்.
உயர் கார்போஹைட்ரேட் உணவுகள் மெனுவிலிருந்து விலக்கப்படுகின்றன. நோயாளி மறுக்க வேண்டியிருக்கும்:
- இனிப்புகள்.
- அரை முடிக்கப்பட்ட தயாரிப்புகள்.
- கார்பனேற்றப்பட்ட பானங்கள்.
- ஆல்கஹால்.
- க்ரீஸ் உணவு.
- முழு தானிய பாஸ்தா.
- மாவு பொருட்கள்.
உடல் பருமனின் பின்னணியில் நீரிழிவு நோய் ஏற்பட்டால், குறைந்த கார்போஹைட்ரேட் உணவைப் பயன்படுத்தலாம். இந்த வழக்கில், உணவில் புரதத்தின் அளவு அதிகரிக்கிறது, மேலும் கார்போஹைட்ரேட்டுகளின் அளவு 50-100 கிராம் வரை குறைக்கப்படுகிறது.
பிசியோதெரபி பயிற்சிகள் நீரிழிவு நோய்க்கு பயனுள்ளதாக இருக்கும். ஆனால் சுமைகள் மிதமானதாகவும் நிலையானதாகவும் இருக்க வேண்டும் என்பதை நாம் நினைவில் கொள்ள வேண்டும். உங்கள் இரத்த சர்க்கரையை கண்காணிக்க இரத்த குளுக்கோஸ் மீட்டர் அல்லது இரத்த குளுக்கோஸ் மீட்டர்களைப் பயன்படுத்தலாம். இந்த கட்டுரையில் உள்ள வீடியோ முதலுதவி நீரிழிவு நெருக்கடிக்கு தயாராவதற்கு உங்களுக்கு உதவும்.