 நீரிழிவு சிகிச்சையில் இன்சுலின் சிகிச்சை ஒரு ஒருங்கிணைந்த பகுதியாக மாறி வருகிறது. நோயின் விளைவு ஒரு பெரிய அளவிற்கு நோயாளி நுட்பத்தை எவ்வளவு சரியாக மாஸ்டர் செய்வார் என்பதையும், இன்சுலின் தோலடி நிர்வாகத்திற்கான பொதுவான விதிகள் மற்றும் வழிமுறைகளைப் பின்பற்றுவதையும் பொறுத்தது.
நீரிழிவு சிகிச்சையில் இன்சுலின் சிகிச்சை ஒரு ஒருங்கிணைந்த பகுதியாக மாறி வருகிறது. நோயின் விளைவு ஒரு பெரிய அளவிற்கு நோயாளி நுட்பத்தை எவ்வளவு சரியாக மாஸ்டர் செய்வார் என்பதையும், இன்சுலின் தோலடி நிர்வாகத்திற்கான பொதுவான விதிகள் மற்றும் வழிமுறைகளைப் பின்பற்றுவதையும் பொறுத்தது.
மனித உடலில் பல்வேறு செயல்முறைகளின் செல்வாக்கின் கீழ், கணையத்தின் செயலிழப்புகள் ஏற்படுகின்றன. தாமதமான சுரப்பு மற்றும் அதன் முக்கிய ஹார்மோன் - இன்சுலின். உணவு சரியான அளவுகளில் ஜீரணிக்கப்படுவதை நிறுத்துகிறது, ஆற்றல் வளர்சிதை மாற்றத்தைக் குறைக்கிறது. குளுக்கோஸின் முறிவுக்கு ஹார்மோன் போதுமானதாக இல்லை, அது இரத்த ஓட்டத்தில் நுழைகிறது. இன்சுலின் சிகிச்சையால் மட்டுமே இந்த நோயியல் செயல்முறையை நிறுத்த முடியும். நிலைமையை உறுதிப்படுத்த, ஊசி மருந்துகள் பயன்படுத்தப்படுகின்றன.
பொது விதிகள்
 ஒவ்வொரு உணவிற்கும் முன் ஊசி செய்யப்படுகிறது. நோயாளிக்கு மருத்துவ நிபுணரை பல முறை தொடர்பு கொள்ள முடியவில்லை, மேலும் அவர் அல்காரிதம் மற்றும் நிர்வாக விதிகளை மாஸ்டர் செய்ய வேண்டும், சாதனம் மற்றும் சிரிஞ்ச்களின் வகைகள், அவற்றின் பயன்பாட்டிற்கான நுட்பம், ஹார்மோனை சேமிப்பதற்கான விதிகள், அதன் கலவை மற்றும் பலவகைகளைப் படிக்க வேண்டும்.
ஒவ்வொரு உணவிற்கும் முன் ஊசி செய்யப்படுகிறது. நோயாளிக்கு மருத்துவ நிபுணரை பல முறை தொடர்பு கொள்ள முடியவில்லை, மேலும் அவர் அல்காரிதம் மற்றும் நிர்வாக விதிகளை மாஸ்டர் செய்ய வேண்டும், சாதனம் மற்றும் சிரிஞ்ச்களின் வகைகள், அவற்றின் பயன்பாட்டிற்கான நுட்பம், ஹார்மோனை சேமிப்பதற்கான விதிகள், அதன் கலவை மற்றும் பலவகைகளைப் படிக்க வேண்டும்.
சுகாதாரத் தரங்களுக்கு இணங்க, மலட்டுத்தன்மையைக் கடைப்பிடிக்க வேண்டியது அவசியம்:
- கைகளைக் கழுவுங்கள், கையுறைகளைப் பயன்படுத்துங்கள்;
- உட்செலுத்துதல் மேற்கொள்ளப்படும் உடலின் பகுதிகளை சரியாக நடத்துங்கள்;
- மற்ற பொருட்களுடன் ஊசியைத் தொடாமல் மருந்தைத் தட்டச்சு செய்ய கற்றுக்கொள்ளுங்கள்.
எந்த வகையான மருந்து உள்ளது, அவை எவ்வளவு காலம் வேலை செய்கின்றன, அதே போல் எந்த வெப்பநிலையில், எவ்வளவு நேரம் மருந்து சேமிக்க முடியும் என்பதைப் புரிந்துகொள்வது நல்லது.
பெரும்பாலும், ஊசி 2 முதல் 8 டிகிரி வெப்பநிலையில் குளிர்சாதன பெட்டியில் சேமிக்கப்படுகிறது. இந்த வெப்பநிலை பொதுவாக குளிர்சாதன பெட்டி வாசலில் வைக்கப்படுகிறது. சூரியனின் கதிர்கள் மருந்து மீது விழுவது சாத்தியமில்லை.
வெவ்வேறு அளவுருக்கள் படி வகைப்படுத்தப்பட்ட ஏராளமான இன்சுலின்கள் உள்ளன:
- வகை
- கூறு;
- சுத்திகரிப்பு அளவு;
- வேகம் மற்றும் செயலின் காலம்.
வகை ஹார்மோன் தனிமைப்படுத்தப்பட்டதைப் பொறுத்தது.
அது இருக்கலாம்:
- பன்றி இறைச்சி;
- திமிங்கலம்;
- கால்நடைகளின் கணையத்திலிருந்து ஒருங்கிணைக்கப்படுகிறது;
- மனித
மோனோகாம்பொனென்ட் மற்றும் ஒருங்கிணைந்த ஏற்பாடுகள் உள்ளன. சுத்திகரிப்பு அளவின் படி, வகைப்பாடு அமில எத்தனால் வடிகட்டப்பட்டவற்றுக்குச் சென்று மூலக்கூறு மட்டத்திலும் ஆழமான சுத்திகரிப்புடன் படிகமாக்குகிறது மற்றும் அயன் பரிமாற்ற குரோமடோகிராபி.
செயலின் வேகம் மற்றும் கால அளவைப் பொறுத்து அவை வேறுபடுகின்றன:
- அல்ட்ராஷார்ட்;
- குறுகிய
- நடுத்தர காலம்;
- நீண்டது
- ஒருங்கிணைந்த.
ஹார்மோனின் கால அட்டவணை:
தலைப்பு | செயல் |
|---|---|
எளிய இன்சுலின் ஆக்ட்ராபிட் | குறுகிய 6 முதல் 8 மணி நேரம் |
இன்சுலின் செமிலெண்டா | சராசரி காலம் 16 - 20 மணி நேரம் |
| துத்தநாக இன்சுலின் இடைநீக்கம் | நீண்ட 24 - 36 மணி நேரம் |
ஒரு உட்சுரப்பியல் நிபுணரால் மட்டுமே சிகிச்சை முறையை தீர்மானிக்க முடியும் மற்றும் ஒரு மருந்தை பரிந்துரைக்க முடியும்.
அவர்கள் எங்கே செலுத்துகிறார்கள்?
ஊசிக்கு, சிறப்பு பகுதிகள் உள்ளன:
- தொடை (மேல் மற்றும் முன் பகுதி);
- வயிறு (தொப்புள் ஃபோசாவுக்கு அருகில்);
- பிட்டம்;
- தோள்பட்டை.
ஊசி தசை திசுக்களுக்குள் நுழைவதில்லை என்பது முக்கியம். தோலடி கொழுப்புக்குள் ஊசி போடுவது அவசியம், இல்லையெனில், தசையைத் தாக்கியதால், ஊசி போடுவது விரும்பத்தகாத உணர்வுகளையும் சிக்கல்களையும் ஏற்படுத்தும்.
ஒரு நீண்ட செயலுடன் ஒரு ஹார்மோனின் அறிமுகத்தை கருத்தில் கொள்வது அவசியம். இடுப்பு மற்றும் பிட்டத்தில் அதை உள்ளிடுவது நல்லது - இது மெதுவாக உறிஞ்சப்படுகிறது.
வேகமான முடிவுக்கு, மிகவும் பொருத்தமான இடங்கள் தோள்கள் மற்றும் வயிறு. இதனால்தான் பம்புகள் எப்போதும் குறுகிய இன்சுலின் மூலம் சார்ஜ் செய்யப்படுகின்றன.

உட்செலுத்தலுக்கான இடங்களை மாற்றுவதற்கான பொருத்தமற்ற இடங்கள் மற்றும் விதிகள்
சொந்தமாக ஊசி போடுவோருக்கு வயிறு மற்றும் இடுப்பு பகுதிகள் மிகவும் பொருத்தமானவை. இங்கே மடிப்பு மற்றும் முட்கள் சேகரிக்க மிகவும் வசதியானது, இது துல்லியமாக தோலடி கொழுப்பு பகுதி என்பதை உறுதிசெய்கிறது. மெல்லிய மக்களுக்கு, குறிப்பாக டிஸ்ட்ரோபியால் பாதிக்கப்படுபவர்களுக்கு ஊசி போடுவதற்கான இடங்களைக் கண்டுபிடிப்பது சிக்கலாக இருக்கும்.
உள்தள்ளல் விதியைப் பின்பற்ற வேண்டும். ஒவ்வொரு முந்தைய ஊசியிலிருந்தும் குறைந்தது 2 சென்டிமீட்டர் பின்வாங்க வேண்டும்.
ஊசி தளங்கள் தொடர்ந்து மாற்றப்பட வேண்டும். நீங்கள் தொடர்ந்து மற்றும் நிறைய குத்த வேண்டியிருப்பதால், இந்த சூழ்நிலையிலிருந்து 2 வழிகள் உள்ளன - ஊசி போட விரும்பும் பகுதியை 4 அல்லது 2 பகுதிகளாகப் பிரிக்கவும், மீதமுள்ளவை ஓய்வெடுக்கும்போது அவற்றில் ஒன்றை செலுத்தவும், முந்தைய ஊசி இடத்திலிருந்து 2 செ.மீ பின்வாங்க மறக்கவில்லை .
உட்செலுத்துதல் தளம் மாறாமல் பார்த்துக் கொள்வது நல்லது. தொடையில் உள்ள மருந்தின் நிர்வாகம் ஏற்கனவே தொடங்கிவிட்டால், எல்லா நேரத்திலும் இடுப்பில் குத்துவது அவசியம். வயிற்றில் இருந்தால், போதைப்பொருள் விநியோகத்தின் வேகம் மாறாதபடி தொடர வேண்டியது அவசியம்.
தோலடி நுட்பம்
 நீரிழிவு நோயில், மருந்தை வழங்குவதற்காக சிறப்பாக பதிவுசெய்யப்பட்ட நுட்பம் உள்ளது.
நீரிழிவு நோயில், மருந்தை வழங்குவதற்காக சிறப்பாக பதிவுசெய்யப்பட்ட நுட்பம் உள்ளது.
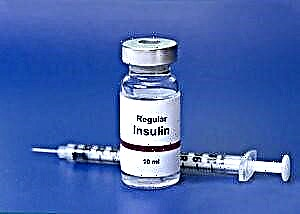
இன்சுலின் ஊசிக்கு ஒரு குறிப்பிட்ட சிரிஞ்ச் உருவாக்கப்பட்டுள்ளது. அதில் உள்ள பிரிவுகள் சாதாரண பிளவுகளுக்கு ஒத்ததாக இல்லை. அவை அலகுகளில் குறிக்கப்பட்டுள்ளன - அலகுகள். நீரிழிவு நோயாளிகளுக்கு இது ஒரு சிறப்பு டோஸ் ஆகும்.
இன்சுலின் சிரிஞ்சிற்கு கூடுதலாக, ஒரு சிரிஞ்ச் பேனா உள்ளது, இது பயன்படுத்த மிகவும் வசதியானது, மீண்டும் பயன்படுத்தக்கூடிய பயன்பாட்டிற்கு கிடைக்கிறது. பாதி அளவிற்கு ஒத்த பிளவுகள் உள்ளன.
 ஒரு பம்ப் (டிஸ்பென்சர்) பயன்படுத்துவதற்கான அறிமுகத்தை நீங்கள் முன்னிலைப்படுத்தலாம். இது நவீன வசதியான கண்டுபிடிப்புகளில் ஒன்றாகும், இது ஒரு பெல்ட்டில் பொருத்தப்பட்ட கட்டுப்பாட்டு பலகத்துடன் பொருத்தப்பட்டுள்ளது. ஒரு குறிப்பிட்ட அளவை உட்கொள்வதற்கான தரவு உள்ளிடப்படுகிறது மற்றும் சரியான நேரத்தில் விநியோகிப்பாளர் ஊசி போடுவதற்கான பகுதியைக் கணக்கிடுகிறார்.
ஒரு பம்ப் (டிஸ்பென்சர்) பயன்படுத்துவதற்கான அறிமுகத்தை நீங்கள் முன்னிலைப்படுத்தலாம். இது நவீன வசதியான கண்டுபிடிப்புகளில் ஒன்றாகும், இது ஒரு பெல்ட்டில் பொருத்தப்பட்ட கட்டுப்பாட்டு பலகத்துடன் பொருத்தப்பட்டுள்ளது. ஒரு குறிப்பிட்ட அளவை உட்கொள்வதற்கான தரவு உள்ளிடப்படுகிறது மற்றும் சரியான நேரத்தில் விநியோகிப்பாளர் ஊசி போடுவதற்கான பகுதியைக் கணக்கிடுகிறார்.
வயிற்றில் செருகப்பட்டு, குழாய் நாடா மூலம் சரி செய்யப்பட்டு, மீள் குழாய்களைப் பயன்படுத்தி இன்சுலின் பிளாஸ்குடன் இணைக்கப்பட்டுள்ள ஊசி வழியாக அறிமுகம் நடைபெறுகிறது.
சிரிஞ்ச் பயன்பாட்டு அல்காரிதம்:
- கைகளை கருத்தடை;
- சிரிஞ்சின் ஊசியிலிருந்து தொப்பியை அகற்றி, அதில் காற்றை இழுத்து இன்சுலின் மூலம் பாட்டிலுக்குள் விடுங்கள் (ஊசி போடுவதற்கு ஒரு டோஸ் இருக்கும் அளவுக்கு உங்களுக்கு காற்று தேவை);
- பாட்டிலை அசைக்கவும்;
- பரிந்துரைக்கப்பட்ட அளவை விரும்பிய லேபிளை விட சற்று அதிகமாக டயல் செய்யுங்கள்;
- காற்று குமிழ்களை அகற்றவும்;
- ஒரு ஆண்டிசெப்டிக், வடிகால் மூலம் ஊசி தளத்தை துடைக்கவும்;
- உங்கள் கட்டைவிரல் மற்றும் கைவிரல் மூலம், ஊசி இருக்கும் இடத்தில் மடிப்புகளை சேகரிக்கவும்;
- முக்கோண-மடிப்புகளின் அடிப்பகுதியில் ஒரு ஊசி போட்டு ஊசி போட்டு, மெதுவாக பிஸ்டனை அழுத்தவும்;
- 10 விநாடிகளை எண்ணி ஊசியை அகற்றவும்;
- அப்போதுதான் மடிப்பை விடுவிக்கவும்.

ஒரு சிரிஞ்ச் பேனாவுடன் ஹார்மோனை அறிமுகப்படுத்துவதற்கான வழிமுறை:
- டோஸ் பெறப்படுகிறது;
- சுமார் 2 அலகுகள் விண்வெளியில் தெளிக்கப்படுகின்றன;
- விரும்பிய அளவு எண் தட்டில் அமைக்கப்பட்டுள்ளது;
- உடலில் ஒரு மடிப்பு செய்யப்படுகிறது, ஊசி 0.25 மிமீ என்றால், அது தேவையில்லை;
- நீங்கள் கைப்பிடியின் முடிவை அழுத்தும்போது மருந்து அறிமுகப்படுத்தப்படுகிறது;
- 10 விநாடிகளுக்குப் பிறகு, சிரிஞ்ச் பேனா அகற்றப்பட்டு மடிப்பு வெளியிடப்படுகிறது.
இன்சுலின் ஊசி போடுவதற்கான ஊசிகள் மிகச் சிறியவை என்பதை நினைவில் கொள்வது அவசியம் - 8-12 மிமீ நீளம் மற்றும் 0.25-0.4 மிமீ விட்டம்.
இன்சுலின் சிரிஞ்சுடன் ஒரு ஊசி 45 of கோணத்திலும், பேனாவுடன் ஒரு சிரிஞ்ச் - ஒரு நேர் கோட்டில் செய்யப்பட வேண்டும்.
மருந்தை அசைக்க முடியாது என்பதை நினைவில் கொள்ள வேண்டும். ஊசியை வெளியே எடுத்து, நீங்கள் இந்த இடத்தை தேய்க்க முடியாது. குளிர்ந்த கரைசலுடன் நீங்கள் ஒரு ஊசி போட முடியாது - குளிர்சாதன பெட்டியில் இருந்து தயாரிப்பை வெளியே இழுத்து, அதை உங்கள் உள்ளங்கையில் பிடித்து மெதுவாக சூடாக உருட்ட வேண்டும்.
உட்செலுத்தப்பட்ட பிறகு, நீங்கள் 20 நிமிடங்களுக்குப் பிறகு உணவை உண்ண வேண்டும்.
டாக்டர் மாலிஷேவாவிடமிருந்து வீடியோ உள்ளடக்கத்தில் இந்த செயல்முறையை நீங்கள் இன்னும் தெளிவாகக் காணலாம்:
நடைமுறையின் சிக்கல்கள்
நிர்வாகத்தின் அனைத்து விதிகளையும் நீங்கள் பின்பற்றாவிட்டால் சிக்கல்கள் பெரும்பாலும் ஏற்படுகின்றன.
மருந்தின் நோய் எதிர்ப்பு சக்தி அதன் கலவையை உருவாக்கும் புரதங்களுக்கு சகிப்புத்தன்மையுடன் தொடர்புடைய ஒவ்வாமை எதிர்வினைகளை ஏற்படுத்தும்.
ஒரு ஒவ்வாமை வெளிப்படுத்தப்படலாம்:

- சிவத்தல், அரிப்பு, படை நோய்;
- வீக்கம்
- மூச்சுக்குழாய்;
- குயின்கேவின் எடிமா;
- அனாபிலாக்டிக் அதிர்ச்சி.
சில நேரங்களில் ஆர்தஸ் நிகழ்வு உருவாகிறது - சிவத்தல் மற்றும் வீக்கம் அதிகரிக்கும், வீக்கம் ஒரு ஊதா-சிவப்பு நிறத்தைப் பெறுகிறது. அறிகுறிகளை நிறுத்த, இன்சுலின் சிப்பிங்கை நாடவும். தலைகீழ் செயல்முறை அமைகிறது மற்றும் நெக்ரோசிஸ் தளத்தில் ஒரு வடு உருவாகிறது.
எந்தவொரு ஒவ்வாமையையும் போலவே, டெசென்சிடிசிங் முகவர்கள் (பிபோல்பென், டிஃபென்ஹைட்ரமைன், டவேகில், சுப்ராஸ்டின்) மற்றும் ஹார்மோன்கள் (ஹைட்ரோகார்ட்டிசோன், மல்டிகம்பொனொன்ட் போர்சின் மைக்ரோடோஸ் அல்லது மனித இன்சுலின், ப்ரெட்னிசோலோன்) பரிந்துரைக்கப்படுகின்றன.
உள்நாட்டில் இன்சுலின் அளவை அதிகரிப்பதன் மூலம் சிப்பிங் செய்யுங்கள்.
பிற சாத்தியமான சிக்கல்கள்:
- இன்சுலின் எதிர்ப்பு. செல்கள் இன்சுலின் பதிலளிப்பதை நிறுத்தும்போது இதுதான். இரத்த குளுக்கோஸ் அதிக அளவில் உயர்கிறது. இன்சுலின் மேலும் மேலும் தேவைப்படுகிறது. இதுபோன்ற சந்தர்ப்பங்களில், ஒரு உணவை பரிந்துரைக்கவும், உடற்பயிற்சி செய்யவும். உணவு மற்றும் உடல் செயல்பாடு இல்லாமல் பிகுவானைடுகளுடன் (சியோஃபோர், குளுக்கோஃபேஜ்) மருந்து பயனுள்ளதாக இருக்காது.

- இரத்தச் சர்க்கரைக் குறைவு - மிகவும் ஆபத்தான சிக்கல்களில் ஒன்று. நோயியலின் அறிகுறிகள் - அதிகரித்த இதய துடிப்பு, வியர்வை, நிலையான பசி, எரிச்சல், கைகால்களின் நடுக்கம் (நடுக்கம்). எந்த நடவடிக்கையும் எடுக்காவிட்டால், இரத்தச் சர்க்கரைக் குறைவு ஏற்படலாம். முதலுதவி: இனிப்பு கொடுங்கள்.
- லிபோடிஸ்ட்ரோபி. அட்ரோபிக் மற்றும் ஹைபர்டிராஃபிக் வடிவங்கள் உள்ளன. இது தோலடி கொழுப்புச் சிதைவு என்றும் அழைக்கப்படுகிறது. ஊசி போடுவதற்கான விதிகள் பின்பற்றப்படாதபோது இது பெரும்பாலும் நிகழ்கிறது - ஊசிக்கு இடையில் சரியான தூரத்தைக் கவனிக்காமல் இருப்பது, குளிர் ஹார்மோனை நிர்வகித்தல், ஊசி போடப்பட்ட இடத்திலேயே சூப்பர் கூலிங் செய்தல். சரியான நோய்க்கிருமி உருவாக்கம் அடையாளம் காணப்படவில்லை, ஆனால் இது உட்செலுத்தலின் போது நிலையான நரம்பு காயத்துடன் திசு டிராபிசத்தின் மீறல் மற்றும் போதுமான தூய்மையான இன்சுலின் அறிமுகம் காரணமாகும். ஒரு மோனோகாம்பொனென்ட் ஹார்மோன் மூலம் சிப்பிங் செய்வதன் மூலம் பாதிக்கப்பட்ட பகுதியை மீட்டெடுக்கவும். பேராசிரியர் வி. தலன்டோவ் முன்மொழியப்பட்ட ஒரு நுட்பம் உள்ளது - ஒரு நோவோகைன் கலவையுடன் சிப்பிங். சிகிச்சையின் 2 வது வாரத்தில் ஏற்கனவே திசு சிகிச்சைமுறை தொடங்குகிறது. ஊசி நுட்பத்தைப் பற்றிய ஆழமான ஆய்வுக்கு குறிப்பாக கவனம் செலுத்தப்படுகிறது.
- இரத்தத்தில் பொட்டாசியத்தை குறைக்கிறது. இந்த சிக்கலுடன், அதிகரித்த பசி காணப்படுகிறது. ஒரு சிறப்பு உணவை பரிந்துரைக்கவும்.
பின்வரும் சிக்கல்களைக் குறிப்பிடலாம்:
- கண்களுக்கு முன் முக்காடு;
- கீழ் முனைகளின் வீக்கம்;
- இரத்த அழுத்தம் அதிகரிப்பு;
- எடை அதிகரிப்பு.
சிறப்பு உணவுகள் மற்றும் விதிமுறைகளுடன் அவற்றை அகற்றுவது கடினம் அல்ல.