"நீரிழிவு" என்ற பெயரில் சற்றே ஒத்த பல நோய்களை மறைக்கிறது. அவற்றின் வளர்ச்சி மற்றும் சிகிச்சை மூலோபாயத்திற்கான காரணங்கள் அடிப்படையில் வேறுபட்டவை. நோயாளியின் வாழ்க்கைத் தரம் பெரும்பாலும் சரியான நோயறிதலைப் பொறுத்தது, எனவே, நீரிழிவு நோயின் வகைப்பாடு மீண்டும் மீண்டும் மதிப்பாய்வு செய்யப்பட்டு சிக்கலானது. நீண்ட காலமாக அறியப்பட்ட 1 மற்றும் 2 வகைகளுக்கு, ஒரு டஜன் இடைநிலை வடிவங்கள் இப்போது சேர்க்கப்பட்டுள்ளன, ஒவ்வொன்றிற்கும் உகந்த சிகிச்சை தீர்மானிக்கப்படுகிறது.
இப்போது 400 மில்லியனுக்கும் அதிகமான மக்கள் நீரிழிவு நோயால் பாதிக்கப்பட்டுள்ளனர், எனவே வகைப்பாடு, ஆரம்பகால நோயறிதல் மற்றும் மிகவும் பயனுள்ள சிகிச்சையின் தேர்வு ஆகியவை உலக மருத்துவத்தில் மிக உயர்ந்த முன்னுரிமைகளில் ஒன்றாக மாறிவிட்டன.
நீரிழிவு நோயின் மிகவும் பொதுவான வடிவங்கள்
அனைத்து வகையான நீரிழிவு நோய்களிலும், வகை 1 நோயின் அனைத்து நிகழ்வுகளிலும் 7% ஆகும். சர்க்கரை அதிகரிப்பதற்கான காரணம் கணையத்தில் அமைந்துள்ள பீட்டா செல்களை அழிப்பதாகும். நோய் வேகமாக முன்னேறுகிறது, இறுதியில், நோயாளியின் இன்சுலின் உற்பத்தி முற்றிலும் நிறுத்தப்படும். 20% க்கும் அதிகமான செல்கள் இல்லாதபோது இரத்த சர்க்கரை வளரத் தொடங்குகிறது. நீரிழிவு நோயின் இந்த வடிவம் இளைஞர்களின் நோயாகக் கருதப்படுகிறது, ஏனெனில் இது குழந்தைகள் மற்றும் இளம்பருவத்தில் விரைவான வளர்ச்சி மற்றும் முதிர்ச்சியின் போது அடிக்கடி உருவாகிறது. நோயின் குறைந்த அதிர்வெண் காரணமாக, பரம்பரை மோசமாக கண்டறியப்படுகிறது. டைப் 1 நீரிழிவு நோயின் போக்கை ஒருவர் சந்தேகிக்கக்கூடிய வெளிப்புற அறிகுறிகள் நோயாளிகளுக்கு இல்லை.
இப்போது நீரிழிவு நோய்க்கான ஒரு மரபணு முன்கணிப்பை நீங்கள் கண்டறியக்கூடிய சிறப்பு சோதனைகள் உள்ளன. இது எச்.எல்.ஏ அமைப்பின் சில மரபணுக்களுடன் தொடர்புடையது - மனித லுகோசைட் ஆன்டிஜென்கள். துரதிர்ஷ்டவசமாக, இந்த சோதனைகள் நடைமுறை பயன்பாட்டைக் கண்டுபிடிக்கவில்லை, ஏனெனில் ஆபத்தான மரபணுக்கள் இருப்பதை அறிந்திருந்தாலும், விஞ்ஞானிகளால் உயிரணு அழிவைத் தடுக்க முடியாது.
வகை 1 நோய் பொதுவாக 2 துணை வகைகளாக பிரிக்கப்படுகிறது: ஆட்டோ இம்யூன் மற்றும் இடியோபாடிக்:
நீரிழிவு மற்றும் உயர் இரத்த அழுத்தம்
- சர்க்கரையின் இயல்பாக்கம் -95%
- நரம்பு த்ரோம்போசிஸை நீக்குதல் - 70%
- வலுவான இதயத் துடிப்பை நீக்குதல் -90%
- உயர் இரத்த அழுத்தத்திலிருந்து விடுபடுவது - 92%
- பகலில் ஆற்றல் அதிகரிப்பு, இரவில் தூக்கத்தை மேம்படுத்துதல் -97%
- ஆட்டோ இம்யூன் நீரிழிவு நோய் மனித நோய் எதிர்ப்பு சக்தியைத் தூண்டுகிறது. உயிரணு அழிவின் போது மற்றும் இன்சுலின் தொகுப்பு முழுமையாக நிறுத்தப்பட்ட ஆறு மாதங்களுக்குப் பிறகு, தன்னியக்க உடல்கள் தங்கள் உடலின் உயிரணுக்களுக்கு எதிராக செயல்படும் இரத்தத்தில் காணப்படுகின்றன. ஒரு விதியாக, போதிய நோய் எதிர்ப்பு சக்தி வெளிப்புற காரணிகளால் தூண்டப்படுகிறது. தற்போது, அவற்றில் சில அடையாளம் காணப்பட்டுள்ளன: சிக்கன் பாக்ஸ், அம்மை, என்டோவைரஸின் ஒரு பகுதி, சி.எம்.வி தொற்று, ஒரு வயதுக்குட்பட்ட குழந்தைகளில் - பசுவின் பால்.
- இடியோபாடிக் நீரிழிவு நோய் ஆசிய மற்றும் நெக்ராய்டு இனங்களின் பிரதிநிதிகளில் மிகவும் பொதுவானது. நோயாளிகளில் மருத்துவ படம் ஒன்றே: கணைய செல்கள் விரைவாக சரிந்து, சர்க்கரை வளர்கின்றன, இன்சுலின் குறைகிறது, ஆனால் ஆன்டிபாடிகளை கண்டறிய முடியாது.
நீரிழிவு நோயாளிகளில் பெரும்பாலோர் (85 முதல் 95% வரை பல்வேறு மதிப்பீடுகளின்படி), வகை 2 நீரிழிவு நோயால் கண்டறியப்பட்டனர். நோயின் வளர்ச்சியும் பரம்பரையைப் பொறுத்தது, அதைக் கண்டுபிடிப்பது எளிது: பல நோயாளிகளுக்கு நீரிழிவு நோயுடன் நெருங்கிய உறவினர்கள் உள்ளனர். திசுக்களின் இன்சுலின் உணர்திறனை இழக்கும் போக்கு ஒரு பரம்பரை குறைபாடு என்று நம்பப்படுகிறது. இருப்பினும், இந்த வகை நீரிழிவு நோய்க்கான முன்கணிப்புக்கு காரணமான குறிப்பிட்ட மரபணுக்கள் இன்னும் நிறுவப்படவில்லை.
வெளிப்புற காரணிகள் மிகவும் முக்கியமானவை: வயது (பொதுவாக 40 வயதுக்கு மேற்பட்டவர்கள்), உடல் பருமன், மோசமான இயக்கம், சமநிலையற்ற ஊட்டச்சத்து. திசுக்களில் சர்க்கரை நடத்துவது கடினம். இத்தகைய நிலைமைகளின் கீழ் கணைய செல்கள் இன்சுலின் உற்பத்தியை தொடர்ந்து அதிக அளவில் பராமரிக்க வேண்டிய கட்டாயத்தில் உள்ளன. அவை வெற்றிபெறவில்லை என்றால், கிளைசீமியா அதிகரிக்கிறது. காலப்போக்கில், இன்சுலின் உற்பத்தி பின்தங்கத் தொடங்குகிறது, பின்னர் அதன் தொகுப்பின் அளவு குறைந்து குறைகிறது.
வகை 2 நீரிழிவு நோய்க்கான பீட்டா செல்களை அழிக்கும் வீதம் தனிப்பட்டது: சில நோயாளிகள் ஏற்கனவே 10 ஆண்டுகளுக்குப் பிறகு இன்சுலின் செலுத்த வேண்டிய கட்டாயத்தில் உள்ளனர், மற்றவர்கள் தங்கள் வாழ்நாள் முழுவதும் தங்கள் சொந்த இன்சுலினை உற்பத்தி செய்கிறார்கள். வகை 2 நோயின் வகைப்பாட்டில், இந்த சூழ்நிலை பிரதிபலித்தது: இன்சுலின் எதிர்ப்பின் ஆதிக்கம் அல்லது பலவீனமான இன்சுலின் உற்பத்தியின் ஆதிக்கம் கொண்ட நீரிழிவு நோய்.
ரஷ்யாவில் ஏற்றுக்கொள்ளப்பட்ட வகைப்பாடு
1999 முதல், ரஷ்ய மருத்துவம் உலகளவில் ஏற்றுக்கொள்ளப்பட்ட நோய்களின் சர்வதேச அளவில் ஏற்றுக்கொள்ளப்பட்ட வகைப்பாட்டைப் பயன்படுத்துகிறது. இந்த வகைப்பாட்டின் குறியீடுகள் மருத்துவ பதிவுகள், நோய்வாய்ப்பட்ட விடுப்பு, கணக்கு ஆவணங்களில் பயன்படுத்தப்படுகின்றன, புள்ளிவிவர அறிக்கையிடலில் ஒட்டப்பட்டுள்ளன. இப்போது வகைப்பாட்டின் பத்தாவது பதிப்பு நடைமுறையில் உள்ளது - ஐசிடி -10. இது நீரிழிவு நோய்க்கான 6 குறியீடுகளைக் கொண்டுள்ளது:
- இன்சுலின் சார்ந்த நீரிழிவு நோயாளிகளுக்கு E10 ஒதுக்கப்படுகிறது, அதாவது, சுகாதார காரணங்களுக்காக, இன்சுலின் செலுத்த வேண்டியவர்கள். நடைமுறையில், இந்த பிரிவில் வகை 1 நீரிழிவு நோய் அடங்கும்.
- E11 என்பது இன்சுலின் அல்லாத நீரிழிவு நோய்க்கான குறியீடாகும், அதாவது 2 வகைகள். நோயாளிக்கு நீண்ட நோய் இருந்தாலும், இன்சுலின் தொகுப்பு மிகக் குறைவு, மற்றும் அவர் ஊசி மூலம் இன்சுலின் பெறுகிறார், நோய் குறியீடு மாற்றப்படாது.
- E12 - நீரிழிவு நோயால் பாதிக்கப்பட்ட நோயாளிகளுக்கு இந்த வகை ஒதுக்கப்பட வேண்டும். ஊட்டச்சத்து குறைபாடு மற்றும் நீரிழிவு நோய்க்கான தொடர்பு தற்போது சந்தேகத்தில் உள்ளது, எனவே இந்த குறியீடு பொருந்தாது.
- E13 - நீரிழிவு நோயின் பிற வடிவங்கள், அரிதான மோடி வகைகள் குறியீட்டில் குறிப்பிடப்படுகின்றன.
- E14 - நீரிழிவு நோய், இது வகை வரையறுக்கப்படவில்லை. நோய் வகை இன்னும் சந்தேகம் இருக்கும்போது குறியீடு பயன்படுத்தப்படுகிறது, உடனடியாக சிகிச்சையைத் தொடங்க வேண்டும்.
- O24 என்பது கர்ப்ப காலத்தில் வளர்ந்த ஒரு நோய் (கர்ப்பகால நீரிழிவு நோய்). இது ஒரு தனி வகையைச் சேர்ந்தது, ஏனெனில் பிறந்த பிறகு சர்க்கரை இயல்பாக்குகிறது.
நீரிழிவு நோய்க்கு இன்னும் காரணம் கூற முடியாத சிறு வளர்சிதை மாற்றக் கோளாறுகள் R73 என குறியிடப்படுகின்றன.
நீரிழிவு நோயின் இந்த வகைப்பாடு 1994 இல் உலகில் பயன்படுத்தத் தொடங்கியது. இன்றுவரை, இது பெரும்பாலும் காலாவதியானது. இந்த நோய் புதிய வகைகளை வெளிப்படுத்தியது, மேலும் நவீன நோயறிதல் முறைகள் தோன்றின. இப்போது WHO ஐசிடி -11 இன் புதிய வகைப்பாட்டில் செயல்படுகிறது, அதற்கான மாற்றம் 2022 இல் எதிர்பார்க்கப்படுகிறது. பெரும்பாலும், நீரிழிவு நோய்க்கான குறியீடு அமைப்பு புதுப்பிக்கப்படும். “இன்சுலின் சார்ந்த” மற்றும் “இன்சுலின்-சுயாதீன” ஆகிய சொற்களும் விலக்கப்படும்.
WHO வகைப்பாடு
மிகவும் பொருத்தமான வகைப்பாடு இப்போது WHO 2017 இன் படி உள்ளது. இது 1999 இல் உருவாக்கப்பட்டது, அதன் பிறகு அது மீண்டும் மீண்டும் திருத்தப்பட்டது.
| வகை | துணை வகைகள் |
| 1 | ஆட்டோ இம்யூன் (அல்லது இம்யூனோ-மத்தியஸ்தம்). |
| இடியோபாடிக். | |
| 2 | அதிக இன்சுலின் எதிர்ப்புடன். |
| பலவீனமான இன்சுலின் தொகுப்பின் ஆதிக்கத்துடன். | |
| நீரிழிவு நோய்க்கான காரணங்களுக்காக பிற குறிப்பிட்ட வகைகள் வகைப்படுத்தப்பட்டுள்ளன. | பலவீனமான இன்சுலின் தொகுப்புக்கு வழிவகுக்கும் மரபணு குறைபாடுகள். மோடி 1-6 இன் துணை வகைகள் இதில் அடங்கும். |
| இன்சுலின் சீர்குலைவுக்கு வழிவகுக்கும் மரபணு குறைபாடுகள்: நோய்த்தாக்கம், ராப்சன்-மெண்டன்ஹால், சீப்-லாரன்ஸ் நோய்க்குறி, ஏ-வகை இன்சுலின் எதிர்ப்பு, முதலியன. | |
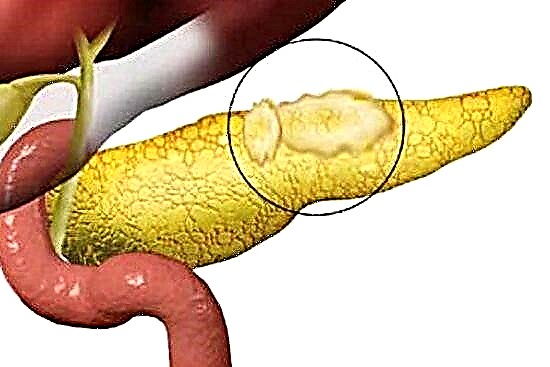
| கணைய நோய்கள்: வீக்கம், நியோபிளாம்கள், அதிர்ச்சி, சிஸ்டிக் ஃபைப்ரோஸிஸ் போன்றவை. | |
| நாளமில்லா நோய்கள். | |
| மருத்துவ பொருட்கள், முக்கியமாக ஹார்மோன்கள். | |
| தொற்று: சைட்டோமெலகோவைரஸ், புதிதாகப் பிறந்த குழந்தையில் ரூபெல்லா. | |
| பெரும்பாலும் நீரிழிவு நோயுடன் இணைந்த மரபணுக்களின் நோயியல்: டவுன் மற்றும் டர்னர் நோய்க்குறி, போர்பிரியா போன்றவை. | |
| கர்ப்பகால நீரிழிவு நோய் | துணை வகைகளாகப் பிரிவு வழங்கப்படவில்லை. |
இந்த வகைப்பாட்டில், நீரிழிவு நோய் ஒரு தனி நோயாக கருதப்படுவதில்லை, ஆனால் ஒரு நோய்க்குறியாக கருதப்படுகிறது. உயர் சர்க்கரை உடலில் உள்ள எந்த நோயியலின் வெளிப்பாடுகளில் ஒன்றாக கருதப்படுகிறது, இது இன்சுலின் உற்பத்தி அல்லது செயலை மீறுவதற்கு வழிவகுத்தது. ஆட்டோ இம்யூன் செயல்முறை, இன்சுலின் எதிர்ப்பு, கணைய நோய்கள், மரபணு குறைபாடுகள் ஆகியவை காரணங்கள்.
நவீன வகைப்பாடு ஒன்றுக்கு மேற்பட்ட முறை மாறும் என்று விஞ்ஞானிகள் நம்புகின்றனர். பெரும்பாலும், வகை 2 நீரிழிவு நோய்க்கான அணுகுமுறை மாற்றப்படுகிறது. உடல் பருமன் மற்றும் வாழ்க்கை முறை போன்ற காரணங்களில் அதிக கவனம் செலுத்தப்படும். வகை 1 நீரிழிவு நோயின் வகைப்பாடும் மாறும். மோடி 1-6 வகைகளுக்கு பொறுப்பான மரபணுக்கள் கணக்கிடப்பட்ட அதே வழியில், 1 வகை நோய்க்கு காரணமான அனைத்து மரபணு குறைபாடுகளும் கண்டறியப்படும். இதன் விளைவாக, நீரிழிவு நோயின் இடியோபாடிக் துணை வகை மறைந்துவிடும்.
பிற வகைப்பாடு
வகை 2 நீரிழிவு நோய் நோயின் போக்கின் தீவிரத்திற்கு ஏற்ப மேலும் டிகிரிகளாக பிரிக்கப்பட்டுள்ளது:
| பட்டம் | ஓட்டம் பண்பு | விளக்கம் |
| நான் | எளிதானது | உண்ணாவிரத சர்க்கரை 8 ஐ தாண்டாது, பகலில் ஏற்ற இறக்கங்கள் குறைவாக இருக்கும், சிறுநீரில் சர்க்கரை இல்லை அல்லது சிறிய அளவில் உள்ளது. கிளைசீமியாவை இயல்பாக்குவதற்கு, ஒரு உணவு போதும். தேர்வின் போது சிக்கல்கள் லேசான வடிவத்தில் காணப்படுகின்றன. |
| II | நடுத்தர தரம் | கிளைசீமியா சாப்பிட்ட பிறகு, 8-14 வரம்பில் உண்ணும் சர்க்கரை வலுவாக வளரும். சிறுநீரில், குளுக்கோஸ் கண்டறியப்பட்டது, கெட்டோஅசிடோசிஸ் சாத்தியமாகும். சிக்கல்கள் தீவிரமாக உருவாகின்றன. சர்க்கரையை இயல்பாக்குவதற்கு, ஹைப்போகிளைசெமிக் மாத்திரைகள் அல்லது இன்சுலின் 40 யூனிட் வரை தேவை. ஒரு நாளைக்கு. |
| III | கனமான | இரத்த சர்க்கரையை 14 க்கும் அதிகமாக, சிறுநீரில் - 40 கிராம் / எல். வாய்வழி மருந்துகள் போதாது, 60 க்கும் மேற்பட்ட அலகுகள் தேவைப்படுகின்றன. ஒரு நாளைக்கு இன்சுலின். |
சிகிச்சையின் வெற்றியை மதிப்பிடுவதற்கு நீரிழிவு இழப்பீட்டு கட்டத்தின் வகைப்பாடு பயன்படுத்தப்படுகிறது. இதைச் செய்வதற்கான மிகவும் வசதியான வழி கிளைகேட்டட் ஹீமோகுளோபின் (எச்.ஜி) சோதனையைப் பயன்படுத்துவதாகும், இது 3 மாதங்களுக்கு மேல் சர்க்கரையின் அனைத்து மாற்றங்களையும் கண்டறிய உங்களை அனுமதிக்கிறது.
| இழப்பீட்டு பட்டம் | ஜி.ஜி நிலை | விளக்கம் |
| இழப்பீடு | 6.5 க்கும் குறைவாக | நோயாளி நன்றாக உணர்கிறார், ஆரோக்கியமான நபரின் வாழ்க்கையை நடத்த முடியும். |
| துணை காம்பன்சேஷன் | 6,5-7,5 | சர்க்கரை அதிகரிக்கும் போது, ஒருவரின் உடல்நிலை மோசமடைகிறது, உடல் தொற்றுநோய்களுக்கு ஆளாகிறது, ஆனால் கெட்டோஅசிடோசிஸ் இல்லை. |
| decompensation | 7.5 க்கும் அதிகமானவை | நிலையான பலவீனம், கெட்டோஅசிடோசிஸின் அதிக ஆபத்து, சர்க்கரையில் திடீர் ஏற்ற இறக்கங்கள், நீரிழிவு கோமா ஏற்பட வாய்ப்புள்ளது. |
நீரிழிவு நோயை இழப்பீட்டு கட்டத்தில் வைத்திருப்பது எவ்வளவு காலம் சாத்தியமாகும், புதிய சிக்கல்களையும், தற்போதுள்ளவற்றின் முன்னேற்றத்தையும் உருவாக்குவது குறைவு. எடுத்துக்காட்டாக, ஈடுசெய்யப்பட்ட வகை 1 உடன், ரெட்டினோபதியின் ஆபத்து 65%, நரம்பியல் 60% குறைவு. 75% நீரிழிவு நோயாளிகளில் இழப்பீடு மற்றும் சிக்கல்களுக்கு இடையே ஒரு நேரடி உறவு காணப்பட்டது. சுமார் 20% அதிர்ஷ்டசாலிகள் எந்தவொரு கிளைசீமியாவிலும் சிக்கல்களைப் பெறுகிறார்கள், மருத்துவர்கள் இதற்கு மரபணு பண்புகள் காரணம். 5% நோயாளிகளில், ஈடுசெய்யப்பட்ட நீரிழிவு நோயால் கூட சிக்கல்கள் உருவாகின்றன.
இடைநிலை மாநிலங்கள்
கார்போஹைட்ரேட் வளர்சிதை மாற்றம் மற்றும் வகை 2 நீரிழிவு நோய்க்கு இடையில், சில இடைநிலை நிலை உள்ளது, இது பெரும்பாலும் ப்ரீடியாபயாட்டீஸ் என்று அழைக்கப்படுகிறது. நீரிழிவு என்பது ஒரு நாள்பட்ட நோயாகும், இது ஒரு முறை மற்றும் அனைத்தையும் குணப்படுத்த முடியாது. பிரீடியாபயாட்டீஸ் ஒரு மீளக்கூடிய நிலை. இந்த கட்டத்தில் நீங்கள் சிகிச்சையைத் தொடங்கினால், பாதி நிகழ்வுகளில், நீரிழிவு நோயைத் தடுக்கலாம். WHO இன் இடைநிலை மாநிலங்கள் பின்வருமாறு:
- பலவீனமான (குறைக்கப்பட்ட) குளுக்கோஸ் சகிப்புத்தன்மை. ஆரோக்கியமான நபரைக் காட்டிலும் ஒரு நோயாளியால் சர்க்கரை மெதுவாக உறிஞ்சப்பட்டால் என்.டி.ஜி கண்டறியப்படுகிறது. இந்த நிலைக்கான கட்டுப்பாட்டு பகுப்பாய்வு ஒரு குளுக்கோஸ் சகிப்புத்தன்மை சோதனை.
- உண்ணாவிரத கிளைசீமியா. என்ஜிஎன் உடன், காலையில் சர்க்கரை சாதாரண மதிப்புகளுக்கு மேல் இருக்கும், ஆனால் நீரிழிவு நோயைக் கண்டறிய உங்களை அனுமதிக்கும் எல்லைக்குக் கீழே இருக்கும். வழக்கமான உண்ணாவிரத குளுக்கோஸ் பரிசோதனையைப் பயன்படுத்தி என்.டி.ஜி.
இந்த குறைபாடுகள் எந்த அறிகுறிகளையும் கொண்டிருக்கவில்லை, சர்க்கரை சோதனைகளின் முடிவுகளால் மட்டுமே நோயறிதல்கள் செய்யப்படுகின்றன. வகை 2 நோய்க்கு அதிக ஆபத்தில் உள்ளவர்களுக்கு சோதனைகள் பரிந்துரைக்கப்படுகின்றன. உடல் பருமன், மோசமான பரம்பரை, முதுமை, உயர் இரத்த அழுத்தம், குறைந்த மோட்டார் செயல்பாடு, அதிகப்படியான கார்போஹைட்ரேட்டுகள் மற்றும் கொழுப்புகளைக் கொண்ட சமநிலையற்ற உணவு ஆகியவை ஆபத்து காரணிகளில் அடங்கும்.
நீரிழிவு நோயைக் கண்டறிவதற்கான அளவுகோல்கள்
நீரிழிவு நோயைக் கண்டறிவதற்கான அளவுகோல்களை WHO பரிந்துரைத்தது:
- வழக்கமான அறிகுறிகள்: விரைவான சிறுநீர் கழித்தல், தாகம், அடிக்கடி தொற்று, கெட்டோஅசிடோசிஸ் + நீரிழிவு நோயின் எல்லைக்கு மேலே ஒரு சர்க்கரை சோதனை. எல்லை இப்போது ஏற்றுக்கொள்ளப்பட்டது: உண்ணாவிரத சர்க்கரை 7 க்கு மேல்; 11.1 மிமீல் / எல் மேலே சாப்பிட்ட பிறகு.
- அறிகுறிகள் இல்லை, ஆனால் விதிமுறைக்கு மேலே இரண்டு சோதனைகளிலிருந்து தரவுகள் உள்ளன, அவை வெவ்வேறு நேரங்களில் எடுக்கப்படுகின்றன.
ஒரு ஆரோக்கியமான நபருக்கான விதிமுறை என்பது வெற்று வயிற்றில் 6.1 ஆகவும், சாப்பிட்ட பிறகு 7.8 ஆகவும் இருக்கும். பெறப்பட்ட தரவு இயல்பானதாக இருந்தால், ஆனால் நீரிழிவு நோய்க்கான எல்லைக்குக் கீழே இருந்தால், நோயாளிக்கு முன்கூட்டியே நீரிழிவு நோய் இருப்பது கண்டறியப்படுகிறது. கர்ப்பத்தின் 2 வது மூன்று மாதங்களிலிருந்து சர்க்கரை வளரத் தொடங்கி, வெறும் வயிற்றில் 6.1 முதல் 7 வரை, உணவுக்குப் பிறகு 10 க்கு மேல் இருந்தால், கர்ப்பகால நீரிழிவு நோய் கண்டறியப்படுகிறது.
1 மற்றும் 2 வகைகளின் வேறுபாட்டிற்கு, கூடுதல் அளவுகோல்கள் அறிமுகப்படுத்தப்படுகின்றன:
| அளவுகோல் | வகை | |
| 1 | 2 | |
| இன்சுலின் மற்றும் சி-பெப்டைட் | விதிமுறைக்கு கீழே, மேலும் வீழ்ச்சியடையும் போக்கு உள்ளது. | இயல்பானது அல்லது இயல்பானது. |
| ஆட்டோஆன்டிபாடிகள் | 80-90% நோயாளிகளின் இரத்தத்தில் உள்ளன. | இல்லை. |
| வாய்வழி இரத்தச் சர்க்கரைக் குறைவு மருந்துகளுக்கு எதிர்வினை | பயனற்றது. | கெட்டோஅசிடோசிஸ் இல்லாவிட்டால் அவை சர்க்கரையை நன்றாகக் குறைக்கின்றன. |
சில சந்தர்ப்பங்களில், இந்த அளவுகோல்கள் போதுமானதாக இல்லை, மேலும் சரியான நோயறிதலைச் செய்வதற்கும் உகந்த சிகிச்சையை பரிந்துரைப்பதற்கும் முன்பு மருத்துவர்கள் தங்கள் மூளையை கசக்க வேண்டும். நீரிழிவு நோய் தொடர்ச்சியான அதிகரிப்பால் வகைப்படுத்தப்படுகிறது. இந்த போக்கு கடந்த 20 ஆண்டுகளில் குறிப்பாக கவனிக்கப்படுகிறது. மேலும், நீரிழிவு வகையின் வகைப்பாடு பெருகிய முறையில் கடினமாகி வருகிறது.
முன்னதாக, இளைஞர்களுக்கு 1 வகை நோய் மட்டுமே இருக்க முடியும் என்று தானாகவே நம்பப்பட்டது, 40 - 2 வகைக்குப் பிறகு பெரியவர்களுக்கு. இப்போது நிகழ்வுகளின் அமைப்பு தீவிரமாக மாறிவிட்டது. 20 முதல் 40 வயது வரை அதிக சர்க்கரை உள்ள பல நோயாளிகளுக்கு வகை 2 அறிகுறிகள் உள்ளன. எடுத்துக்காட்டாக, இந்த வயதில் கடந்த 8 ஆண்டுகளில் அமெரிக்காவில் அவர்கள் வகை 2 ஐ 21% அதிகமாக கண்டறியத் தொடங்கினர். குழந்தைகளில் இந்த நோயறிதலைச் செய்த வழக்குகள் உள்ளன. இதேபோன்ற போக்கு அனைத்து வளர்ந்த நாடுகளின் சிறப்பியல்பு ஆகும், அதாவது நீரிழிவு நோயின் தெளிவான புத்துணர்ச்சி உள்ளது.
குழந்தைகள் மற்றும் இளைஞர்கள் நீரிழிவு நோயின் விரைவான வளர்ச்சியால் வகைப்படுத்தப்படுகிறார்கள். பெரியவர்களில், என்.டி.ஜி தொடங்குவதற்கும் நீரிழிவு நோய் வருவதற்கும் இடையில், சராசரியாக 10 ஆண்டுகள் கடந்து, இளைஞர்களில் சுமார் 2.5 பேர். மேலும், 20% பேர் நீரிழிவு நோயின் தெளிவான கலவையான வடிவத்தைக் கொண்டுள்ளனர், ஏனெனில் அவற்றின் நோய் ஒப்பீட்டளவில் மெதுவாக உருவாகிறது, ஆனால் இரத்தத்தில் வகை 1 இல் உள்ளார்ந்த ஆட்டோஆன்டிபாடிகளைக் கண்டறிய முடியும்.
"தூய" வகை 1 நீரிழிவு, மாறாக, பழையது. முன்னதாக, இது 35-40 ஆண்டுகள் வரை வெளிப்பட்டது. இப்போது 50 ஆண்டுகள் வரை நோயறிதலுக்கான வழக்குகள் உள்ளன. உடல் பருமன் போன்ற வெளிப்படையான அடையாளம் வகை தீர்மானத்தை எளிதாக்குவதில்லை. முன்னதாக, அதன் இருப்பு அல்லது இல்லாததால், நீரிழிவு வகையை அதிக துல்லியத்துடன் தீர்மானிக்க முடிந்தது. இப்போது மனிதர்களில் அதிக எடை மிகவும் பொதுவானது, எனவே உடல் பருமன் இல்லாத நிலையில் மட்டுமே மருத்துவர்கள் கவனம் செலுத்துகிறார்கள்: எடை சாதாரணமாக இருந்தால், வகை 2 நீரிழிவு நோய் கேள்விக்குள்ளாக்கப்படுகிறது.
வழக்கமான சிக்கல்கள்
சிக்கல்களுக்கு முக்கிய காரணம் உயர் இரத்த சர்க்கரையுடன் தொடர்பு கொள்ளும்போது திசுக்களில் ஏற்படும் கிளைசேஷன் செயல்முறைகள். புரதங்கள் குளுக்கோஸ் மூலக்கூறுடன் உறுதியாக பிணைக்கப்பட்டுள்ளன; இதன் விளைவாக, செல்கள் அவற்றின் செயல்பாடுகளைச் செய்ய முடியாது. சர்க்கரையுடன் நேரடியாக தொடர்பு கொள்ளும் இரத்த நாளங்களின் சுவர்கள் கிளைசேஷனுக்கு மிகவும் எளிதில் பாதிக்கப்படுகின்றன. இந்த வழக்கில், ஒரு நீரிழிவு நோயாளி பல்வேறு நிலைகளின் ஆஞ்சியோபதிகளை உருவாக்குகிறார்.
நீரிழிவு நோயுள்ள பெரிய பாத்திரங்களில் உள்ள கோளாறுகள் இருதய நோய்களால் அச்சுறுத்துகின்றன. மைக்ரோஅங்கியோபதிகள் இதயத்திலிருந்து தொலைவில் உள்ள திசுக்களுக்கு இரத்த வழங்கலை மீறுவதற்கு வழிவகுக்கிறது, பொதுவாக நோயாளியின் பாதங்கள் பாதிக்கப்படுகின்றன. அவை சிறுநீரகத்தின் நிலையையும் பாதிக்கின்றன, அவை ஒவ்வொரு நிமிடமும் இரத்தத்தில் இருந்து சர்க்கரையை வடிகட்டுகின்றன, மேலும் அதை சிறுநீரில் அகற்றும்.
ஹீமோகுளோபின் கிளைசேஷன் காரணமாக, திசுக்களுக்கு ஆக்ஸிஜன் வழங்கல் பாதிக்கப்படுகிறது. கடுமையான சந்தர்ப்பங்களில், ஹீமோகுளோபின் 20% வரை வேலை செய்வதை நிறுத்துகிறது. சர்பிடால் வடிவத்தில் அதிகப்படியான சர்க்கரை உயிரணுக்களில் டெபாசிட் செய்யப்படுகிறது, இதன் காரணமாக அவற்றில் ஆஸ்மோடிக் அழுத்தம் மாறுகிறது, திசுக்கள் பெருகும். நரம்பு திசுக்கள், விழித்திரை மற்றும் லென்ஸில் சர்பிடோலின் குவிப்பு குறிப்பாக ஆபத்தானது.