1922 ஆம் ஆண்டில் நீரிழிவு நோய்க்கு சிகிச்சையளிக்க முதல் முறையாக இன்சுலின் வெற்றிகரமாக பயன்படுத்தப்பட்டது. அப்போதிருந்து, இன்சுலின் சிகிச்சை மில்லியன் கணக்கான மக்களின் உயிரைக் காப்பாற்றியது. ஒவ்வொரு ஆண்டும், அவற்றின் நிர்வாகத்தின் ஏற்பாடுகள், வழிமுறைகள் மற்றும் முறைகள் மேம்படுத்தப்படுகின்றன. இப்போது 50 க்கும் மேற்பட்ட வகையான இன்சுலின் உற்பத்தி செய்யப்படுகிறது, மேலும் புதிய, மிகவும் பயனுள்ளவற்றின் வளர்ச்சி தொடர்ந்து நடைபெற்று வருகிறது.

கார்போஹைட்ரேட்டுகளின் வளர்சிதை மாற்றத்தை இயற்கையால் வழங்கப்பட்ட நிலைக்கு நெருக்கமாக பராமரிப்பதே இன்சுலின் சிகிச்சையின் குறிக்கோள். இதற்காக, இந்த ஹார்மோனின் இயற்கையான சுரப்புக்கு இன்சுலின் தயாரிப்புகளை உட்கொள்வது முடிந்தவரை நெருக்கமாக இரத்தத்தில் கொண்டு வருவது மட்டுமல்லாமல், நீண்ட காலமாக நல்ல குறிகாட்டிகளை பராமரிப்பதும் அவசியம், பெரும்பாலும் பல தசாப்தங்களாக.
எந்த சந்தர்ப்பங்களில் இன்சுலின் சிகிச்சை அவசியம்?
நோயாளியின் சொந்த இன்சுலின் முற்றிலும் இல்லாதபோது மட்டுமல்லாமல், கணையம் போதுமானதாக இல்லாதபோதும், சர்க்கரையை குறைக்கும் மருந்துகள் பயனற்றவையாகவும் இருக்கும்போது இன்சுலின் சிகிச்சை பயன்படுத்தப்படுகிறது. தற்காலிகமாக, அதிகரித்த ஹார்மோன் தேவைக்கு இன்சுலின் பரிந்துரைக்கப்படுகிறது. தற்போது, நீரிழிவு நோயாளிகளில் சுமார் 30% பேர் தங்களை இன்சுலின் மூலம் செலுத்துகின்றனர்.
நீரிழிவு மற்றும் உயர் இரத்த அழுத்தம்
- சர்க்கரையின் இயல்பாக்கம் -95%
- நரம்பு த்ரோம்போசிஸை நீக்குதல் - 70%
- வலுவான இதயத் துடிப்பை நீக்குதல் -90%
- உயர் இரத்த அழுத்தத்திலிருந்து விடுபடுவது - 92%
- பகலில் ஆற்றல் அதிகரிப்பு, இரவில் தூக்கத்தை மேம்படுத்துதல் -97%
இன்சுலின் சிகிச்சைக்கான அறிகுறிகள்:
1. நோயின் நீளம் மற்றும் நோயாளியின் வயது ஆகியவற்றைப் பொருட்படுத்தாமல் 1 வகை நீரிழிவு நோய்.
2. கடுமையான ஹைப்பர் கிளைசெமிக் சிக்கல்கள் (கடுமையான கெட்டோஅசிடோசிஸ், கோமா).
3. வழக்கமான சிகிச்சை சாத்தியமில்லாதபோது வகை 2 நீரிழிவு நோய்:
- குறைந்த கார்ப் உணவு மற்றும் ஹைபோகிளைசெமிக் முகவர்களின் திறமையின்மை அதிகபட்ச அனுமதிக்கப்பட்ட அளவுகளில் உறுதிப்படுத்தப்பட்டால்;
- சர்க்கரையை குறைக்கும் மருந்துகளை எடுத்துக்கொள்வதில் முரண்பாடுகள் இருந்தால்: ஒரு ஒவ்வாமை எதிர்வினை, சிறுநீரக மற்றும் கல்லீரல் பற்றாக்குறை, இரத்த நோய்கள்;
- கர்ப்பம் மற்றும் தாய்ப்பால் போது.
4. நீரிழிவு நோயை மற்ற நோய்களுடன் இணைத்தல்:
- எடை இழப்பு இயல்பானதை விட, அதன் காரணத்தைப் பொருட்படுத்தாமல்;
- மாலாப்சார்ப்ஷனுடன் செரிமான நோய்கள்;
- கடுமையான அழற்சி நோய்கள், குறிப்பாக purulent;
- நாட்பட்ட நோய்களின் மறுபிறப்பு;
- மாரடைப்பு;
- அறுவை சிகிச்சை தலையீடுகள்.
5. நீரிழிவு நோயின் கடுமையான சிக்கல்கள்:
- நீரிழிவு நரம்பியல், கடுமையான வலியுடன் மற்றும் வாழ்க்கைத் தரத்தை கணிசமாகக் குறைக்கிறது;
- விரிவான புண்கள் அல்லது குடலிறக்கத்துடன் நீரிழிவு கால் நோய்க்குறி;
- ஆஞ்சியோபதி, எந்தவொரு உறுப்பின் இயல்பான செயல்பாட்டிலும் தலையிடுகிறது, அதன் பற்றாக்குறை வரை;
- உயர் ட்ரைகிளிசரைடுகள் (> 5.6) அடிக்கடி ஹைப்பர் கிளைசீமியாவுடன் இணைந்து.
பீட்டா செல்கள் கணிசமாக பாதிக்கப்பட்டால் கணையம் பிரித்தல்.
இன்சுலின் சிகிச்சையின் நன்மை என்ன
வழக்கமாக, வகை 1 நீரிழிவு நோய்க்கான கட்டாய இன்சுலின் சிகிச்சை நோயாளிகளால் மறுக்கப்படுவதில்லை, ஏனெனில் இது தற்போது ஒரே சிகிச்சை முறையாகும். இந்த வகை நோய் உடலில் இன்சுலின் தொகுப்பின் முழுமையான பற்றாக்குறையால் வகைப்படுத்தப்படுகிறது, இந்த ஹார்மோன் இல்லாமல், இரத்தத்திலிருந்து வரும் சர்க்கரை உயிரணுக்களில் ஊடுருவ முடியாது. இதன் விளைவாக, திசுக்கள் பட்டினி கிடக்கின்றன, மேலும் இரத்தத்தின் கலவை கணிசமாக மாறுகிறது, இது விரைவில் கோமாவுக்கு வழிவகுக்கிறது, பொதுவாக கெட்டோஅசிடோடிக்.
சோடா அல்லது ஸ்டெம் செல்கள் போன்ற பிற விளம்பரப்படுத்தப்பட்ட முறைகள் கணைய இன்சுலின் உற்பத்தியை ஏற்படுத்த முடியாது. நீரிழிவு சிகிச்சையில் விட்ரோ வளர்ந்த பீட்டா செல்கள் நடவு மற்றும் கணைய மாற்று அறுவை சிகிச்சை ஆகியவை அடங்கும். இப்போது அவை பொதுவில் பயன்படுத்தப்படுவதில்லை, ஏனென்றால் வளர்ச்சியில் உள்ளன.
டைப் 2 நீரிழிவு நோயில், ஒரு நோயைக் கண்டறியும் போது, இன்சுலின் சிகிச்சைக்கு 5-10% நீரிழிவு நோயாளிகள் தேவை, 10 ஆண்டுகளுக்குப் பிறகு - 80%. துரதிர்ஷ்டவசமாக, இன்சுலின் ஏற்பாடுகள் நோயாளிகளுக்கு பயத்தை ஏற்படுத்துகின்றன, எனவே அவர்கள் ஊசி போடுவதை தாமதப்படுத்த தங்கள் முழு பலத்தோடு முயற்சி செய்கிறார்கள். பெரும்பாலும் இது ஒருவரின் சொந்த ஆரோக்கியத்தின் இழப்பில் நிகழ்கிறது. பாரம்பரிய சிகிச்சை முறைகளைப் பயன்படுத்தி கிளைகேட்டட் ஹீமோகுளோபின்> 7 என்றால் இன்சுலின் மாற வேண்டியது அவசியம் என்று நிறுவப்பட்டது.
இந்த நேரத்தில் இன்சுலின் நியமனம் நீரிழிவு நோயின் நீண்டகால சிக்கல்களின் அபாயத்தை கணிசமாகக் குறைக்கும், அதே போல் அவற்றின் முன்னேற்றத்தை நிறுத்தவும், சில சமயங்களில் தலைகீழாகவும் மாற்றும். இன்சுலின் சிகிச்சையில் நோயாளிகள் ஹைப்பர் கிளைசீமியாவின் கடுமையான வெளிப்பாடுகளை அனுபவிப்பது, சுறுசுறுப்பாக இருப்பது மற்றும் நீண்ட நேரம் வேலை செய்வது குறைவு. இன்சுலின் தயாரிப்புகளுக்கு பதிலளிக்கும் விதமாக, அவற்றின் சொந்த ஹார்மோனின் சுரப்பு அதிகரிக்கிறது.
நவீன மருந்துகளின் திறமையான பயன்பாடு சாதாரண இரத்த சர்க்கரையை அடையவும், இரத்தச் சர்க்கரைக் குறைவைத் தவிர்க்கவும், உடல் எடையை அதிகரிக்கவும் செய்கிறது. குறுகிய மெல்லிய ஊசிகளைக் கொண்ட சிரிஞ்ச் பேனாக்கள் வலியின்றி ஒரு ஊசி போட உங்களை அனுமதிக்கின்றன. டைப் 1 நீரிழிவு நோயாளிகளைப் போலவே ஊசி போட வேண்டியதில்லை, ஒரு நாளைக்கு 1-2 ஊசி இன்சுலின் போதுமானது.
வகைகள் என்ன
இப்போதெல்லாம், இன்சுலின் நிர்வாகத்திற்கு 2 அணுகுமுறைகள் பொதுவானவை: பாரம்பரிய மற்றும் தீவிரமான, அல்லது உடலியல், தீவிரமடைந்தது.
பாரம்பரிய இன்சுலின் சிகிச்சை மருந்தின் அளவை அடிப்படையாகக் கொண்டது, அவை மருத்துவரால் கணக்கிடப்பட்டு சரிசெய்யப்படுகின்றன. நோயாளி சரியான நேரத்தில் மட்டுமே சரியான அளவு மருந்துகளை உள்ளிட முடியும். அவர் ஒரு உணவின் உதவியால் மட்டுமே இரத்த சர்க்கரையை கட்டுப்படுத்த முடியும்: குளுக்கோஸைக் குறைக்க கார்போஹைட்ரேட்டுகளின் அளவைக் குறைக்கவும், இரத்தச் சர்க்கரைக் குறைவுடன் அதிகரிக்கவும் முடியும். ஒரு விதியாக, நீரிழிவு நோயைக் கட்டுப்படுத்துவதன் விளைவாக இரத்த இலக்குகளிலிருந்து வெகு தொலைவில் உள்ளது. தற்போது, இன்சுலின் நிர்வாக முறை வழக்கற்றுப் போனதாகக் கருதப்படுகிறது மற்றும் சொந்தமாக அளவைக் கணக்கிட விரும்பாத அல்லது விரும்பாத நோயாளிகளுக்கு மட்டுமே இது பொருந்தும்.
தீவிர இன்சுலின் சிகிச்சையின் முடிவுகள் மிகவும் சிறப்பானவை. எடுத்துக்காட்டாக, ரெட்டினோபதியின் ஆபத்து 76%, நரம்பியல் - 60% குறைக்கப்படுகிறது. இது ஹார்மோனின் இயற்கையான உற்பத்திக்கு நெருக்கமாக இருப்பதால் தான். தீவிர இன்சுலின் உற்பத்தியின் சாராம்சம் பல ஊசி மருந்துகள் ஆகும், அவை ஹார்மோனின் நிலையான உற்பத்தியைப் பிரதிபலிக்கின்றன மற்றும் இரத்த ஓட்டத்தில் குளுக்கோஸ் நுழைவதற்கு பதிலளிக்கும் வகையில் தொகுப்பை அதிகரிக்கின்றன, மேலும் குளுக்கோமீட்டருடன் சர்க்கரையை அடிக்கடி கண்காணிப்பது அவசியம். தீவிர இன்சுலின் சிகிச்சையுடன் உணவு தேவையில்லை.
நீரிழிவு நோயின் இரத்தத்திற்கு இன்சுலின் வழங்குவதற்கான மிக நவீன வழி இன்சுலின் பம்ப் ஆகும். கொடுக்கப்பட்ட அதிர்வெண்ணுடன், மைக்ரோடோஸில் தோலின் கீழ் ஒரு ஹார்மோனை சுயாதீனமாக அறிமுகப்படுத்தக்கூடிய சாதனம் இது. அதைக் கொண்டு, நோயாளி சாப்பிடுவதற்கு முன்பு சரியான அளவு மருந்துகளை உள்ளிடலாம். நவீன சாதனங்கள் சர்க்கரையின் அளவைக் கண்காணிக்க முடியும் மற்றும் அது விதிமுறைக்கு அப்பாற்பட்டால் எச்சரிக்கிறது. தீவிரப்படுத்தப்பட்ட பம்ப் அடிப்படையிலான இன்சுலின் சிகிச்சை மற்ற முறைகளுடன் ஒப்பிடும்போது சிறந்த நீரிழிவு இழப்பீட்டை வழங்குகிறது, ஆனால் சாதனத்தை கவனமாக கையாளுதல் மற்றும் கூடுதல் குளுக்கோஸ் கட்டுப்பாடு தேவைப்படுகிறது. உடலில் தொடர்ந்து இன்சுலின் வழங்குவதற்கான ஊசியால் அச ven கரியம் ஏற்படலாம்.
| இன்சுலின் சிகிச்சை முறை | பயன்பாட்டிற்கான அறிகுறிகள் | தீமைகள் |
| பாரம்பரியமானது | வயதான வயது, தகவல்களைச் சேகரிப்பதில் உள்ள சிக்கல்கள், சுய கட்டுப்பாட்டின் சாத்தியமற்றது, கடுமையான இரத்தச் சர்க்கரைக் குறைவுக்கான போக்கு. | நீரிழிவு நோய்க்கு போதுமான இழப்பீடு, கண்டிப்பான உணவு. |
| தீவிரம் | பெரும்பாலான நீரிழிவு நோயாளிகளால் பரிந்துரைக்கப்பட்ட முக்கிய விதிமுறை. இன்சுலின் டோஸ் கணக்கீட்டில் பயிற்சி தேவை. | அடிக்கடி ஊசி போடுவது, சர்க்கரையின் பல கண்காணிப்பு. |
| தீவிர பம்ப் நடவடிக்கை | அளவுகளின் கணக்கீட்டில் தேர்ச்சி பெறக்கூடிய, உடல் செயல்பாடுகளைத் திட்டமிட, சாதனத்தின் செயல்பாட்டைக் கண்காணிக்கக்கூடிய அனைத்து நோயாளிகளும். | சாதனத்தின் விலை, முதல் முறையாக மருத்துவரின் மேற்பார்வையில் இருக்க வேண்டிய அவசியம். |
- இன்சுலின் அளவை எவ்வாறு கணக்கிடுவது என்பது பற்றிய எங்கள் கட்டுரை - இங்கே படியுங்கள்
பயன்பாடு மற்றும் சிகிச்சையின் அம்சங்கள்
பழக்கமான இன்சுலின் சிகிச்சை முறைகள் எல்லா நிகழ்வுகளிலும் பயன்படுத்தப்படுவதில்லை. குழந்தைகள் மற்றும் கர்ப்பிணிப் பெண்களின் சிகிச்சையில், அளவு, கிளைசீமியாவை அறிமுகப்படுத்துதல் மற்றும் கட்டுப்படுத்துதல் ஆகியவற்றின் கொள்கைகள் வேறுபட்டவை. இந்த குழுக்களில், இன்சுலின் உணர்திறன் தவறாமல் மாறுகிறது, எனவே நோயாளிகளுக்கு நெருக்கமான மருத்துவ மேற்பார்வை தேவைப்படுகிறது. இது அதன் சொந்த குணாதிசயங்களையும், மனநோயாளிகளுக்கு இன்சுலின் பயன்பாட்டையும் கொண்டுள்ளது.

குழந்தைகளில்
குழந்தைகளில், நீரிழிவு நோயின் முக்கிய அம்சம் இன்சுலின் சிகிச்சையில் இரத்தச் சர்க்கரைக் குறைவுக்கான போக்கு ஆகும். மேலும், வயது வந்தவர்களை விட அடிக்கடி சர்க்கரை சொட்டுகள் அவர்களுக்கு மிகவும் ஆபத்தானவை, ஏனென்றால் அவை சாதாரண மன வளர்ச்சியில் தலையிடுகின்றன, உடல் நிலையை மோசமாக்குகின்றன, இயக்கங்களின் ஒருங்கிணைப்பை சீர்குலைக்கின்றன, மேலும் கற்றல் மற்றும் சகாக்களுடன் தொடர்பு கொள்வதில் தலையிடுகின்றன.
இரத்தச் சர்க்கரைக் குறைவின் எண்ணிக்கையைக் குறைப்பதற்காக, குழந்தைகளுக்கான நீரிழிவு நோயில் அதிக இலக்குகள் பின்பற்றப்பட்டுள்ளன: சர்க்கரை அளவு ≤ 8 மிமீல் / எல், கிளைகேட்டட் ஹீமோகுளோபின் <8.
ஒரு கிலோ எடைக்கு இன்சுலின் தேவை ஒவ்வொரு குழந்தைக்கும் தனித்தன்மை வாய்ந்தது மற்றும் அதன் வளர்ச்சியின் வெவ்வேறு காலகட்டங்களில் கிட்டத்தட்ட 2 மடங்கு வேறுபடலாம்: குழந்தை பருவத்திலும், இளமைப் பருவத்திலும் குறைவாக, செயலில் பருவமடையும் போது.
2 வயதுக்குட்பட்ட குழந்தைகளுக்கு பாரம்பரிய இன்சுலின் சிகிச்சை பரிந்துரைக்கப்படுகிறது. இது நல்ல முடிவுகளைக் கொடுத்தால், அதன் பயன்பாடு பருவமடைதல் காலம் வரை நீட்டிக்கப்படலாம். 12 வயதில் தொடங்கி, ஒரு தீவிரமான விதிமுறை பரிந்துரைக்கப்படுகிறது. படிப்படியாக, குழந்தைகள் தங்கள் சொந்த ஹார்மோனை செலுத்தவும், சர்க்கரையை அளவிடவும், அளவைக் கணக்கிடவும் கற்றுக்கொள்கிறார்கள். இந்த வழக்கில், பெற்றோரின் கட்டுப்பாடு தேவை.
கர்ப்ப காலத்தில்
கர்ப்பிணிப் பெண்களில் அதிக சர்க்கரை கருவின் கருவுக்கு வழிவகுக்கிறது, இதில் உள் உறுப்புகளின் நோயியல், நரம்பு மண்டலம் மற்றும் வளர்சிதை மாற்றம் ஆகியவை அடங்கும். குழந்தையின் இயல்பான வளர்ச்சி நன்கு ஈடுசெய்யப்பட்ட நீரிழிவு நோயால் மட்டுமே சாத்தியமாகும், எனவே, கர்ப்பிணிப் பெண்களில் குளுக்கோஸ் அளவின் இலக்கு குறிகாட்டிகள் கடுமையானவை: 3.3-5.1, அதிகபட்சம் 5.6 மிமீல் / எல்.
கர்ப்ப காலத்தில் இன்சுலின் சிகிச்சை எவ்வாறு மாறுகிறது:
- 1 வகை. இன்சுலின் தேவைகளில் அடிக்கடி ஏற்ற இறக்கங்கள் காணப்படுகின்றன, எனவே சாதாரண சர்க்கரைகளை கவனமாக கண்காணித்தல் மற்றும் வழக்கமான டோஸ் சரிசெய்தல் ஆகியவற்றால் மட்டுமே அடைய முடியும். தீவிர இன்சுலின் சிகிச்சை விரும்பப்படுகிறது.
- 2 வகை. கர்ப்ப காலத்தில் சர்க்கரையை குறைக்கும் மருந்துகள் முரணாக இருப்பதால், சிகிச்சை முறை அடிப்படையில் மாறுகிறது. இந்த நேரத்தில் ஒரே பாதுகாப்பான தீர்வு இன்சுலின். பெரும்பாலும், சாதாரண இழப்பீட்டிற்கு ஒரு பாரம்பரிய திட்டம் போதுமானது. திட்டமிடலின் போது இன்சுலின் சிகிச்சைக்கு மாறுவது நல்லது.
- கர்ப்பகால நீரிழிவு நோய். சிகிச்சையை பரிந்துரைக்கும்போது, சர்க்கரையின் அதிகரிப்பு அளவு கணக்கில் எடுத்துக்கொள்ளப்படுகிறது. உணவுக்கு முன் ஊசி போடுவது பொதுவாக போதுமானது, ஆனால் கடுமையான சந்தர்ப்பங்களில், தீவிர இன்சுலின் சிகிச்சையைப் பயன்படுத்தலாம். கர்ப்பகால நீரிழிவு பற்றி மேலும் வாசிக்க இங்கே - //diabetiya.ru/pomosh/gestacionnyj-saharnyj-diabet-pri-beremennosti.html
மனநலத்தின் திசை
1933 ஆம் ஆண்டில், இன்சுலின் எல்லா இடங்களிலும் பயன்படுத்தத் தொடங்கியபோது, நோயாளி ஒரு இரத்தச் சர்க்கரைக் கோமாவை அனுபவித்தபின் சில மனநோய்களின் போக்கை எளிதாக்கியது. டாக்டர்களின் தொடர்ச்சியான மேற்பார்வையின் கீழ், ஹார்மோனை மீண்டும் மீண்டும் ஊசி மூலம் கோமாவுக்குள் செலுத்தினர். இன்சுலின் அதிர்ச்சி சிகிச்சையின் முறை, அது அழைக்கப்பட்டதால், நோயாளிக்கு ஒரு பெரிய ஆபத்தை ஏற்படுத்தியது (இறப்பு 2-5%). சைக்கோட்ரோபிக் மருந்துகளின் வருகையுடன், இன்சுலின் சிகிச்சையின் தேவை மறைந்துவிட்டது, மேலும், பல ஆய்வுகள் அதன் செயல்திறனை உறுதிப்படுத்தவில்லை. மேற்கு நாடுகளில், இன்சுலின் மூலம் மனநோய்க்கான சிகிச்சை தற்போது நடைமுறையில் இல்லை.
ரஷ்யாவில், இன்சுலின் சிகிச்சையின் பயன்பாடும் மிகவும் குறைவாகவே இருந்தது. தற்போது, ஸ்கிசோஃப்ரினியா நோயாளிகளுக்கு ஒரு குறுகிய வரலாற்றைக் கொண்ட நோயாளிகளுக்கு மட்டுமே இத்தகைய சிகிச்சையைப் பயன்படுத்த அனுமதிக்கப்படுகிறது, இது பிற முறைகளால் சிகிச்சையளிக்க முடியாது. இந்த முறை முரண்பாடுகளின் மிகப்பெரிய பட்டியலைக் கொண்டுள்ளது மற்றும் இது ஒருபோதும் பயன்படுத்தப்படவில்லை.

இன்சுலின் சிகிச்சைக்கான விதிகள்
இன்சுலின் சிகிச்சையின் உதவியுடன் நீரிழிவு நோய்க்கு நிலையான இழப்பீடு பெற, நீங்கள் சில விதிகளை கடைபிடிக்க வேண்டும்:
- சிகிச்சை முறை மற்றும் ஆரம்ப அளவுகள் மருத்துவரால் மட்டுமே தீர்மானிக்கப்படுகின்றன.
- நோயாளிக்கு பயிற்சி அளிக்கப்பட வேண்டும் மற்றும் ரொட்டி அலகுகள் மற்றும் இன்சுலின் கணக்கிடுவதற்கான விதிகளை கையாள வேண்டும்.
- இன்சுலின் அறிமுகப்படுத்தப்படுவதற்கு முன்பு, நீங்கள் மருந்துக்கான வழிமுறைகளைப் படிக்க வேண்டும், அது என்ன செறிவு என்பதைக் கண்டறிய வேண்டும், சாப்பிடுவதற்கு எவ்வளவு காலத்திற்கு முன்பு அதை செலுத்த வேண்டும்.
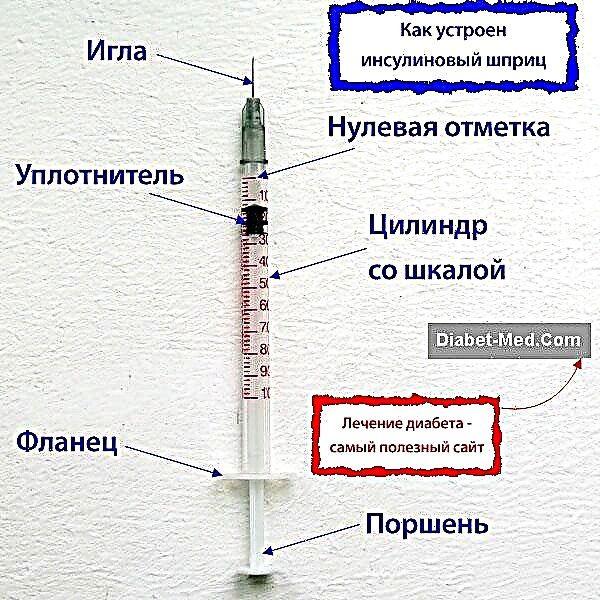
- சிரிஞ்ச் இன்சுலின் பொருத்தமானதா என்று சோதிக்கவும். ஊசி எவ்வளவு நேரம் இருக்கிறது என்பதைப் பார்த்து, இந்த தகவலுக்கு ஏற்ப மருந்துகளை வழங்குவதற்கான நுட்பத்தை சரிசெய்யவும்.
- 2 மணி நேரத்திற்குப் பிறகு குளுக்கோஸை அளவிடவும். இந்த நேரத்தில், நீங்கள் மருந்தின் கூடுதல் அளவுகளை உள்ளிட முடியாது.
- XE இன் அளவு மற்றும் நேரம், இன்சுலின் அளவு மற்றும் வகை மற்றும் கிளைசெமிக் குறிகாட்டிகள் சுட்டிக்காட்டப்படும் ஒரு நாட்குறிப்பை வைத்திருப்பது கட்டாயமாகும்.
- உட்செலுத்துதல் தளத்தை தொடர்ந்து மாற்றவும், தேய்க்கவும் சூடாகவும் வேண்டாம்.
என்ன சிக்கல்கள் இருக்கலாம்
இன்சுலின் பயன்பாட்டின் மிகவும் பொதுவான சிக்கல்கள் அதிகப்படியான அளவு மற்றும் அடுத்தடுத்த இரத்தச் சர்க்கரைக் குறைவு ஆகும். ஒரு வருட காலப்பகுதியில், 10% நீரிழிவு நோயாளிகள் இரத்தச் சர்க்கரைக் குறைவின் மிதமான அல்லது கடுமையான கட்டங்களுக்கு சர்க்கரையின் தீவிர வீழ்ச்சியை அனுபவிக்கின்றனர். இவை முக்கியமாக குறைந்த குளுக்கோஸுக்கு மோசமான உணர்திறன் கொண்ட நோயாளிகள் அல்லது நரம்பியல் நோயாளிகள், இது அறிகுறிகளை உணர கடினமாக உள்ளது. மீட்டரை அடிக்கடி பயன்படுத்த அவர்கள் பரிந்துரைக்கப்படுகிறார்கள், சில சந்தர்ப்பங்களில் அவை சர்க்கரை இலக்குகளை அதிகரிக்கின்றன மற்றும் இன்சுலின் அளவைக் குறைக்கின்றன.
லேசான இரத்தச் சர்க்கரைக் குறைவை பின்வரும் அறிகுறிகளால் தீர்மானிக்க முடியும்:
- குமட்டல்
- கைகால்களில் நடுக்கம்;
- நடுக்கம் அல்லது மூழ்கும் உணர்வு;
- பசி
- சோம்பல்;
- கவனம் செலுத்த இயலாமை.
அத்தகைய தாக்குதலை நிறுத்த கடினமாக இல்லை, இனிப்பு தேநீர் குடிக்கவும் அல்லது ஓரிரு இனிப்புகளை சாப்பிடவும். முக்கிய விஷயம் என்னவென்றால், அவரை சரியான நேரத்தில் அங்கீகரிப்பது.
இரத்தச் சர்க்கரைக் குறைவுக்கு கூடுதலாக, இன்சுலின் சிகிச்சையும் ஏற்படலாம்:
| சிக்கலானது | அம்சம் | சிகிச்சை |
| இன்சுலின் எதிர்ப்பு | இது இன்சுலின் செயல்பாட்டின் சீரழிவில் வெளிப்படுகிறது. நீரிழிவு நோயாளி தினசரி அளவை 80 அல்லது அதற்கு மேற்பட்ட அலகுகளாக அதிகரிக்க வேண்டும். வழக்கமாக இது இணக்கமான அழற்சி அல்லது நாளமில்லா நோயுடன் தொடர்புடையது மற்றும் அதன் சிகிச்சையின் பின்னர் மறைந்துவிடும். | இன்சுலின் எதிர்ப்பு நீடித்தால், மற்றொரு இன்சுலின் தயாரிப்பு தேர்ந்தெடுக்கப்படுகிறது, அதற்காக எந்த எதிர்வினையும் இல்லை. |
| இன்சுலின் ஒவ்வாமை | இது மிகவும் அரிதானது (0.1%). | போதைப்பொருளை மிகவும் நவீனமானதாக மாற்றுவதன் மூலமும் பிரச்சினை தீர்க்கப்படுகிறது. |
| லிபோடிஸ்ட்ரோபி | ஊசி இடத்திலுள்ள கொழுப்பு திசுக்களில் மாற்றம். பெரும்பாலும் இது ஒரு ஒப்பனை குறைபாடு, ஆனால் கடுமையான வீக்கத்தையும் காணலாம். | உட்செலுத்துதல் தளங்களை அடிக்கடி மாற்றுவதன் மூலமும், மெல்லிய, செலவழிப்பு ஊசிகளைப் பயன்படுத்துவதன் மூலமும் சிக்கல்களைத் தடுக்கலாம். |
| வீக்கம் | இன்சுலின் பயன்பாட்டின் தொடக்கத்தில் அல்லது டோஸில் குறிப்பிடத்தக்க அதிகரிப்பு ஏற்படும். | 3 வாரங்களுக்குப் பிறகு சுயாதீனமாக கடந்து செல்லுங்கள். |
| பார்வைக் குறைபாடு, கண்களுக்கு முன் முக்காடு | சர்க்கரை நீண்ட நேரம் அதிகமாக இருந்தபோது இது காணப்படுகிறது, பின்னர் அது இன்சுலின் மூலம் குறைக்கப்பட்டது. | குளுக்கோஸை சாதாரணமாக குறைப்பது இந்த விளைவைத் தவிர்க்க உதவுகிறது. உடல் புதிய நிலைமைகளுக்கு ஏற்றவாறு இந்த பிரச்சினையும் நீங்கும். |