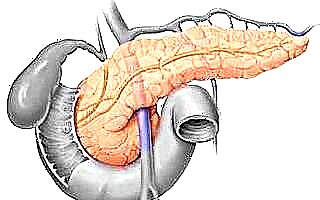
டைப் 2 நீரிழிவு என்பது இன்சுலின் சார்ந்த நோயாகும், இதில் திசுக்கள் இன்சுலின் ஹார்மோனுக்கு உணர்திறனை இழக்கின்றன. நோயின் வளர்ச்சிக்கு ஒரு முன்நிபந்தனை உயிரணு ஏற்பிகளின் மேற்பரப்பில் லிப்பிட்கள் குவிவது ஆகும். இந்த நிலை குளுக்கோஸை வளர்சிதைமாற்றம் செய்ய இயலாது.
இந்த நோயியல் செயல்முறை கணையத்தில் இன்சுலின் உற்பத்தியை அதிகரிக்கச் செய்கிறது. முதல் வகை நீரிழிவு ஒரு ஹார்மோனை அறிமுகப்படுத்துவதில் ஈடுபடவில்லை என்றால், இந்த சூழ்நிலையில் அது இல்லாமல் செய்ய இயலாது.
இந்த நோய் உலகின் அனைத்து நாடுகளிலும் சமமாக கண்டறியப்பட வேண்டும் என்று உலக சுகாதார அமைப்பு வலியுறுத்துகிறது. சமீப காலம் வரை, நீரிழிவு முதியோரின் பிரச்சினையாக கருதப்பட்டது, ஆனால் இன்றுவரை, படம் தீவிரமாக மாறிவிட்டது.
மருத்துவ புள்ளிவிவரங்களின்படி, நீரிழிவு நோய் இறப்பை ஏற்படுத்தும் மூன்றாவது பெரிய நிலை. இந்த நோய் புற்றுநோயியல் மற்றும் இருதய நோய்களுக்கு அடுத்தபடியாக இருந்தது. பல நாடுகளில், நோய் கட்டுப்பாடு மாநில அளவில் நிகழ்கிறது.
வகை 2 நீரிழிவு நோயின் அம்சங்கள்
இந்த வகை நீரிழிவு என்பது ஒரு நபருடன் வாழ்நாள் முழுவதும் இருக்கும் சுகாதார பிரச்சினைகளை குறிக்கிறது. இந்த ஆபத்தான நோயியலை எவ்வாறு திறம்பட அகற்றுவது என்பதை நவீன அறிவியல் இன்னும் கற்றுக்கொள்ளவில்லை. கூடுதலாக, மைக்ரோஆஞ்சியோபதியின் மிகவும் அதிக நிகழ்தகவு உள்ளது, இது பார்வை மற்றும் ஒரு நோய்வாய்ப்பட்ட நபரின் சிறுநீரகங்களில் சிக்கல்களைத் தூண்டுகிறது.
இரத்த சர்க்கரையை நீங்கள் முறையாகவும் திறமையாகவும் கண்காணித்தால், பாத்திரங்களில் ஏற்படும் பல்வேறு ஆக்கிரமிப்பு மாற்றங்களைக் கட்டுப்படுத்த முடியும்:
- பலவீனம்;
- அதிகப்படியான ஊடுருவல்;
- இரத்த உறைவு.
முறையான சிகிச்சையுடன், இஸ்கிமிக் மாற்றங்கள் மற்றும் பெருமூளை நோய்கள் பல முறை குறைக்கப்படலாம்.
சிகிச்சையின் முக்கிய குறிக்கோள், கார்போஹைட்ரேட் வளர்சிதை மாற்றத்தின் ஏற்றத்தாழ்வை ஈடுசெய்வது, குளுக்கோஸுடனான பிரச்சினைகள் முன்னிலையில் மட்டுமல்லாமல், வளர்சிதை மாற்றத்தின் பக்கத்திலிருந்து வரும் இரண்டாம் நிலை எதிர்விளைவுகளிலும்.
காலப்போக்கில், கணையத்தால் உற்பத்தி செய்யப்படும் பீட்டா செல்கள் வெகுஜனத்தில் முற்போக்கான குறைவுக்கு இத்தகைய மாற்றங்கள் ஒரு முன்நிபந்தனையாகின்றன.
வயதான நீரிழிவு நோயாளிகளில் இரத்தச் சர்க்கரைக் குறைவு மிகவும் ஆபத்தான நிலை. முதல் வகை வியாதியுடன், இன்சுலின் உற்பத்தியில் ஏற்றத்தாழ்வை மீட்டெடுப்பது சர்க்கரை அளவை நீண்டகாலமாக கண்காணிக்க வழிவகுக்கும், பின்னர் இரண்டாவது வகை நோயியலுடன், சிகிச்சை மிகவும் சிக்கலானதாகவும் நீண்டதாகவும் இருக்கும்.
மருந்து சிகிச்சை
கண்டிப்பான உணவைப் பின்பற்றும் வடிவத்தில் மோனோ தெரபி எதிர்பார்த்த முடிவைக் கொடுக்காத சந்தர்ப்பங்களில், இரத்தத்தில் குளுக்கோஸின் அளவைக் குறைக்கும் சிறப்பு மருந்துகளை இணைப்பது அவசியம். உங்கள் மருத்துவரால் மட்டுமே பரிந்துரைக்கக்கூடிய சில நவீன மருந்துகள் கார்போஹைட்ரேட்டுகளின் பயன்பாட்டை விலக்கக்கூடாது. இது இரத்தச் சர்க்கரைக் குறைவு நிலைமைகளைக் குறைக்க உதவுகிறது.
நோயாளியின் அனைத்து தனிப்பட்ட குணாதிசயங்களையும், அவரது மருத்துவ வரலாற்றையும் கணக்கில் எடுத்துக்கொண்டு மருந்தின் தேர்வு செய்யப்படும். நீரிழிவு நோயாளிகளின் பரிந்துரைகளின் அடிப்படையில் மருந்துகளைத் தேர்ந்தெடுப்பது பொறுப்பற்ற தன்மையின் தீவிர அளவு!
இது நோயாளியின் ஆரோக்கியத்திற்கு குறிப்பிடத்தக்க சேதத்தை ஏற்படுத்தும் அல்லது நீரிழிவு நோயால் இறப்பை ஏற்படுத்தக்கூடும்.
சிகிச்சைக்கு பயன்படுத்தப்படும் வழிமுறைகள் கர்ப்பம் மற்றும் பாலூட்டலின் போது முரணாக உள்ளன.
வாய்வழி நீரிழிவு எதிர்ப்பு மருந்துகள் பல தலைமுறைகள் உள்ளன:
1 வது தலைமுறை:
- டோல்பூட்டமைடு (பியூட்டமைடு). 2-3 டோஸுக்கு 500-3000 மி.கி / நாள் எடுத்துக் கொள்ளுங்கள்;
- டோலாசமைடு (டோலினேஸ்). 1-2 அளவுகளுக்கு 100-1000 மி.கி / நாள்;
- குளோர்பிரோபமைடு. ஒரு நாளைக்கு 100-500 மி.கி.
II தலைமுறை:
- நட்லெக்லைனைடு (கிளிபென்கிளாமைடு). 1.25-20 மிகி / சாரம் எடுத்துக் கொள்ளுங்கள். இது 1-2 அளவுகளாக இருக்கலாம்;
- கிளிபிசைடு. 1-2 அளவுகளுக்கு 2.5-40 மி.கி / நாள்.
இரண்டாவது வகை நீரிழிவு நோய்க்கு சிகிச்சையளிக்க குறைவான பயனுள்ள மாற்று மருந்துகள் இல்லை:
- மெட்ஃபோர்மின். ஒரு நாளைக்கு 500-850 மி.கி (2-3 டோஸ்) எடுத்துக் கொள்ளுங்கள். செயல்திறனின் அளவை அதிகரிக்க அல்லது இன்சுலின் எதிர்ப்பைக் கடக்க இந்த மருந்து பரிந்துரைக்கப்படலாம். இது லாக்டிக் அமிலத்தன்மை, சிறுநீரக செயலிழப்பு ஆகியவற்றின் அதிக வாய்ப்புடன் முரணாக உள்ளது. கூடுதலாக, கதிரியக்க முகவர்கள், செயல்பாடுகள், மாரடைப்பு, கணைய அழற்சி, குடிப்பழக்கம், இதய பிரச்சினைகள் மற்றும் டெட்ராசைக்ளின்களுடன் மெட்ஃபோர்மின் பயன்படுத்தக்கூடாது;
- அகார்போஸ். 25-100 மி.கி / நாள் (3 அளவுகள்). மருந்து உணவின் ஆரம்பத்திலேயே உட்கொள்ளப்படுகிறது. இது சாப்பிட்ட பிறகு ஹைப்பர் கிளைசீமியா உருவாகாமல் தடுக்கிறது. இந்த மருந்து சிறுநீரக செயலிழப்பு, குடலில் ஏற்படும் அழற்சி செயல்முறைகள், அல்சரேட்டிவ் பெருங்குடல் அழற்சி மற்றும் இந்த உறுப்பின் பகுதியளவு அடைப்பு ஆகியவற்றில் முரணாக உள்ளது.
இரண்டாவது வகை நீரிழிவு நோயிலிருந்து விடுபடுவதற்கான சர்வதேச நடைமுறை
இரத்த சர்க்கரை கட்டுப்பாடு நீரிழிவு சிக்கல்களை உருவாக்கும் வாய்ப்பைக் குறைக்க உதவும் என்பதற்கு நிரூபிக்கப்பட்ட சான்றுகள் உள்ளன. இதற்காக, நீரிழிவு மேலாண்மை தந்திரங்கள் உருவாக்கப்பட்டன, இது 4 நிலைகளை வழங்குகிறது:
- குறைந்த கார்போஹைட்ரேட் உணவு
- பரிந்துரைக்கப்பட்ட சிகிச்சை முறைகளின்படி உடல் செயல்பாடு;
- மருந்துகள்;
- ஹார்மோன் ஊசி, ஆனால் தேவை ஏற்படும் போது மட்டுமே.
கார்போஹைட்ரேட்டுகளின் இழப்பீடு நோயின் போக்கின் அளவைக் கணக்கில் எடுத்துக்கொள்ள வேண்டும் (நாள்பட்ட, அதிகரிப்பு, நிவாரணம்). நீரிழிவு நோயின் சுழற்சியின் தன்மை மருந்துகளின் பயன்பாட்டை உள்ளடக்கியது, இந்த செயல்முறையையும் இன்சுலின் உற்பத்தியின் தினசரி சர்க்காடியன் தாளங்களையும் கணக்கில் எடுத்துக்கொள்கிறது.
குறைந்த கார்ப் உணவுக்கு நன்றி, சர்க்கரையை குறைத்து இயல்பாக்கலாம். அடுத்தடுத்த கட்டங்களில், கிளைசீமியா தொடர்ந்து கண்காணிக்கப்படுகிறது. குளுக்கோஸை போதுமான அளவு பராமரிக்க மருந்து போதுமானதாக இல்லாவிட்டால், நீரிழிவு நோய்க்கான சிறப்பு உடற்பயிற்சி சிகிச்சையை பரிந்துரைக்க முடியும். இது உடலில் இருந்து அதிகப்படியான கார்போஹைட்ரேட்டுகளை அகற்ற உதவும், மேலும் இது ஒரு வகையான சிகிச்சையாக செயல்படும்.
சில சூழ்நிலைகளில், நீரிழிவு கட்டுப்பாட்டின் முதல் நிலைகள் மட்டுமே பரிந்துரைக்கப்படலாம். வகை 2 நீரிழிவு நோய்க்கான மாத்திரைகள் மாத்திரைகள் வடிவில் கட்டுப்படுத்தப்படாவிட்டால் மட்டுமே குறிக்க முடியும், அத்துடன் கிளைசீமியாவின் அதிகரிப்பு. சில சந்தர்ப்பங்களில், கூடுதல் இன்சுலின் ஊசி போடப்படலாம். குளுக்கோஸை சாதாரண நிலைக்குக் கொண்டுவர இது அவசியம்.
வகை 2 நீரிழிவு நோய்க்கான உணவு ஊட்டச்சத்து
இந்த நோயியலின் சிகிச்சையானது போதுமான உணவுடன் தொடங்கப்பட வேண்டும், இது எப்போதும் அத்தகைய கொள்கைகளை அடிப்படையாகக் கொண்டது:
- பகுதியளவு ஊட்டச்சத்து ஒரு நாளைக்கு குறைந்தது 6 முறை. ஒவ்வொரு நாளும் ஒரே நேரத்தில் சாப்பிடுவது மிகவும் நல்லது;
- கலோரி உள்ளடக்கம் 1800 கிலோகலோரிக்கு மேல் இருக்கக்கூடாது;
- ஒரு நோயாளியின் அதிகப்படியான எடையை இயல்பாக்குதல்;
- உட்கொள்ளும் நிறைவுற்ற கொழுப்பின் அளவைக் கட்டுப்படுத்துதல்;
- உப்பு உட்கொள்ளல் குறைந்தது;
- மதுபானங்களை குறைத்தல்;
- சுவடு கூறுகள் மற்றும் வைட்டமின்கள் அதிக சதவீதத்துடன் உணவுகளை உண்ணுதல்.
வளர்ந்த கிளைசீமியாவின் பின்னணிக்கு எதிராக கொழுப்பு வளர்சிதை மாற்றத்தில் சிதைவு ஏற்பட்டால், இது பாத்திரங்களில் இரத்தக் கட்டிகளுக்கு ஒரு முன்நிபந்தனையாகிறது. மனித இரத்தத்தின் ஃபைப்ரினோலிடிக் செயல்பாடு மற்றும் அதன் பாகுத்தன்மையின் அளவு பிளேட்லெட்டுகளின் அளவையும், ஃபைப்ரினோஜனையும் பாதிக்கலாம் - இரத்த உறைவுக்கு காரணமான காரணிகள்.
கார்போஹைட்ரேட்டுகளை உணவில் இருந்து முற்றிலுமாக நீக்க முடியாது, ஏனென்றால் அவை உடலின் செல்களை ஆற்றலுடன் நிறைவு செய்வதற்கு மிக முக்கியமானவை. அதில் பற்றாக்குறை இருந்தால், இதயத்தில் உள்ள சுருக்கங்களின் வலிமை மற்றும் அதிர்வெண் மற்றும் பாத்திரங்களின் மென்மையான தசை பலவீனமடையக்கூடும்.
பிசியோதெரபி பயிற்சிகள்
இரண்டாவது வகையிலான நீரிழிவு நோயின் பின்னணியில், நோயை சிறப்பாகச் சமாளிக்க உதவும் பல்வேறு உடல் பயிற்சிகளை வெற்றிகரமாகப் பயன்படுத்தலாம், இதுவும் ஒரு வகையான சிகிச்சையாகும். அது இருக்கலாம்:
- நீச்சல்;
- நடக்கிறது;
- ஒரு பைக் சவாரி.
மருத்துவ பயிற்சிகள் நேர்மறையான முடிவைக் கொடுக்கும், இரத்த சர்க்கரையை குறைக்கின்றன, இருப்பினும், இந்த விளைவு குறுகிய காலமாகும். ஒவ்வொரு நீரிழிவு நோயாளிக்கும் சுமைகளின் காலம் மற்றும் தன்மை கண்டிப்பாக தனித்தனியாக தேர்ந்தெடுக்கப்பட வேண்டும்.
உடற்கல்வி ஒரு நல்ல உணர்ச்சி மனநிலையை அமைத்து, மன அழுத்த சூழ்நிலைகளை சிறப்பாக கையாள்வதை சாத்தியமாக்குகிறது. இது எண்டோர்பின்களின் அளவையும் அதிகரிக்கிறது - இன்பத்திற்கு காரணமான ஹார்மோன்கள், மேலும் டெஸ்டோஸ்டிரோனின் (முக்கிய ஆண் ஹார்மோன்) செறிவையும் அதிகரிக்கும்.
சர்க்கரை அதன் ஆரம்ப நிலை 14 மிமீல் / எல் ஆக இருக்கும்போது உடற்பயிற்சி மற்றும் பிற உடல் செயல்பாடு சர்க்கரையை குறைக்கும். இந்த காட்டி அதிகமாக இருந்தால், சுமை கண்டிப்பாக முரணாக இருக்கும். இல்லையெனில், குளுக்கோஸ் சுரப்பு அதிகரிப்பு மற்றும் அதிகரித்த கெட்டோஜெனீசிஸ் (அதன் செயலாக்கம்) இருக்கலாம். கூடுதலாக, 5 மிமீல் / எல் க்கும் குறைவான சர்க்கரையுடன் உடற்கல்வியைக் குறிக்க முடியாது. நீரிழிவு நோய்க்கான விளையாட்டு - எங்கள் கட்டுரையிலிருந்து நீங்கள் உடல் செயல்பாடு பற்றி மேலும் அறியலாம்.
சிகிச்சை எப்படி?
கிளைகோசைலேட்டட் ஹீமோகுளோபின் வகை 2 நீரிழிவு நோயின் கட்டுப்பாட்டு அடையாளமாக மாறுகிறது என்பது மருத்துவத்தால் நிறுவப்பட்டுள்ளது. குறிப்பு புள்ளி இந்த முக்கியமான பொருளின் செறிவாக கருதப்படுகிறது, இது 7 சதவீதத்திற்கு சமமாக இருக்கும்.
இந்த காட்டி 6 சதவீதமாகக் குறைந்துவிட்டால், இந்த விஷயத்தில் இது நோயிலிருந்து விடுபட ஒரு சமிக்ஞையாக மாறும். சில சூழ்நிலைகளில், இந்த செறிவு சாதாரணமாகக் கருதப்படலாம்.
நீரிழிவு நோயின் தொடக்கத்தில், உணவு ஊட்டச்சத்து மற்றும் பிசியோதெரபி பயிற்சிகளின் உதவியுடன் நோயாளியின் நிலையை இயல்பாக்குவது சாத்தியமாகும். கடுமையான எடை இழப்பு கிளைசீமியாவைக் கட்டுக்குள் வைத்திருப்பதை சாத்தியமாக்குகிறது. இது போதாது என்றால், மருந்துகளின் இணைப்பு அவசியம்.
ஆரம்ப கட்டங்களில் மெட்ஃபோர்மின் பயன்படுத்த நிபுணர்கள் பரிந்துரைக்கின்றனர். இந்த கருவி இரத்த குளுக்கோஸை மிகவும் துல்லியமாக கட்டுப்படுத்த உதவுகிறது. குறிப்பிடத்தக்க முரண்பாடுகள் எதுவும் இல்லை என்றால், அத்தகைய மருந்துகளை இணைக்க முடியும்:
- biguanides. இந்த நீரிழிவு சிகிச்சைகள் ஒரு சுவாரஸ்யமான வரலாற்றைக் கொண்டுள்ளன. தற்போதுள்ள லாக்டிக் அமிலத்தின் பின்னணி மற்றும் அதிக குளுக்கோஸ் அளவுகளுக்கு எதிராக அமிலத்தன்மை ஏற்படுவதற்கான சாத்தியக்கூறு காரணமாக, 20 ஆண்டுகளுக்குப் பிறகு பிகுவானைடுகளின் பயன்பாடு நோயாளிகளுக்கு இரத்த சர்க்கரையை ஏற்றுக்கொள்ளக்கூடிய அளவில் வைத்திருக்க முடிந்தது. காலப்போக்கில், புஃபோர்மின் மற்றும் ஃபென்ஃபோர்மின் ஆகியவை அவற்றின் வழித்தோன்றல்களுடன் சிகிச்சை முறையிலிருந்து விலக்கப்பட்டன;
- சல்போனிலூரியா ஏற்பாடுகள். இந்த மருந்துகளின் குழு கணையத்தில் இன்சுலின் உற்பத்திக்கு காரணமாகும். குளுக்கோஸ் அதிகரிப்பை மேம்படுத்த அத்தகைய பொருள் அவசியம். சல்போனிலூரியா தயாரிப்புகளுடன் இரண்டாவது வகை நோய்க்கு சிகிச்சையளிப்பது சிறிய அளவுகளுடன் தொடங்கப்பட வேண்டும். நோயாளி குளுக்கோஸ் நச்சுத்தன்மையை அதிகரித்திருந்தால், ஒவ்வொரு முறையும் நிர்வகிக்கப்படும் பொருளின் அளவு குளுக்கோஸ் கட்டுப்பாட்டின் கீழ் தயாரிக்கப்பட வேண்டும்;
- கிளிடசோன்கள் (தியாசோலிடினியோன்ஸ்). இந்த மருந்துகள் வாய்வழி இரத்தச் சர்க்கரைக் குறைவு முகவர்களின் ஒரு வகை. அவை செல் பாதிப்பை அதிகரிக்க உதவுகின்றன. சர்க்கரை மற்றும் கொழுப்பு அமிலங்களை செயலாக்குவதற்கான செயல்முறையை கட்டுப்படுத்துவதற்கு பொறுப்பான பல மரபணுக்களின் வெளிப்பாடு அதிகரித்துள்ளது என்பது முழு செயல்முறையாகும்;
- glinids (பிராண்டியல் கட்டுப்பாட்டாளர்கள்). இத்தகைய மருந்துகள் இரத்த சர்க்கரையை குறைக்கின்றன. ஏடிபி-சென்சிடிவ் சேனல்களை நிறுத்துவதே அவர்களின் நடவடிக்கை. இந்த மருந்துகளின் குழுவில் நட்லெக்லைனைடு, அத்துடன் ரெபாக்ளின்னைடு ஆகியவை அடங்கும்;
- ஆல்பா குளுக்கோசிடேஸ் தடுப்பான்கள் கார்போஹைட்ரேட்டுகளுடன் போட்டியிடலாம். அவை குடல் நொதிகளின் மூட்டை செய்கின்றன மற்றும் குளுக்கோஸின் முறிவில் ஈடுபடுகின்றன. உள்நாட்டு மருத்துவ நடைமுறையில், அகார்போஸ் என்ற மருந்து பயன்படுத்தப்படுகிறது.
டைப் 2 நீரிழிவு நோயாளிகளில், இரத்தத்தில் சர்க்கரை அளவைக் கட்டுப்படுத்துவது முக்கியம், இதிலிருந்தே எந்த சிகிச்சையும் தொடங்கப்பட வேண்டும். இதற்காக, ஒவ்வொரு நோயாளிக்கும் அவற்றின் சொந்த குளுக்கோமீட்டர் இருக்க வேண்டும், இது இல்லாமல் சிகிச்சை சிக்கலானது. குளுக்கோஸ் செறிவை கட்டுக்குள் வைத்திருப்பது மிகவும் முக்கியமானது, இதய நோய்கள் உள்ளன, அவை மிகக் குறைவான அதிர்வெண் மற்றும் உயர் இரத்த அழுத்தத்துடன் இணைக்கப்படுகின்றன.
பலவீனமான குளுக்கோஸ் எடுப்பதற்கான சிகிச்சை என்ன?
குளுக்கோஸின் குறைபாட்டை அகற்றுவதை நோக்கமாகக் கொண்ட சிகிச்சையானது பயனுள்ளதாக இருக்க வேண்டும். இந்த நோயின் அனைத்து நோயியல் இயற்பியல் அம்சங்களும் கிளைசீமியாவின் இலக்கு அளவை பராமரிக்க உதவுகிறது.
டைப் 2 நீரிழிவு நோயாளிகளுக்கு இன்சுலின் சிகிச்சையின் செயல்திறனை சரிபார்க்கும் நோக்கில் ஒரு மருத்துவ ஆய்வு, சர்க்கரையின் அதிக செறிவுகளில் ஒவ்வொரு முறையும் வாய்வழி மருந்துகளால் அதை இயல்பாக்க முடியாது என்பதைக் காட்டுகிறது.
சிகிச்சையின் முறைகளை தீர்மானிக்கும்போது, நீங்கள் நீண்ட காலமாக நோயிலிருந்து விடுபட வேண்டும் என்பதை புரிந்து கொள்ள வேண்டும். காம்பினேஷன் தெரபி பற்றி நாம் பேசினால், அது அத்தகைய நோயாளியின் வாழ்நாள் முழுவதும் மேற்கொள்ளப்படலாம்.
காலப்போக்கில், நீரிழிவு நோய் மட்டுமே முன்னேறும் என்று ஆய்வுகள் தெரிவிக்கின்றன. நோயியலின் அதிகரிப்பு தொடங்குகிறது, இது மேலே சுட்டிக்காட்டப்பட்டதைத் தவிர வேறு வழிகளில் சிகிச்சையை உள்ளடக்கியது.
ஒவ்வொரு நோயாளிக்கும் வகை 2 நீரிழிவு நோய் முற்றிலும் மாறுபட்டது. ஒரு நோயாளிக்கு 10 ஆண்டுகளுக்குப் பிறகும் கூட பாத்திரங்களின் சுவர்களுக்கு எந்தவிதமான சேதமும் ஏற்படாது என்றால், மற்றொரு நோயாளிக்கு கீழ் முனைகளின் குடலிறக்கம் நீரிழிவு நோயால் மிக விரைவாகத் தொடங்கலாம்.
நோய் தொடர்ந்து முன்னேறி வருகிறதென்றால், கிளைகோசைலேட்டட் ஹீமோகுளோபின் கவனமும் கட்டுப்பாடும் இல்லாமல் இதை விடக்கூடாது. அதன் அற்பமான குறைவு கூட ஏற்பட்டால், இந்த விஷயத்தில் அறிகுறி மருந்துகள் அல்லது இன்சுலின் சிகிச்சை பரிந்துரைக்கப்பட வேண்டும்.
புள்ளிவிவரங்களின்படி, நோயியலில் இருந்து விடுபட, நோயின் போக்கின் ஒவ்வொரு ஆண்டும் மருந்துகளின் அளவை அதிகரிக்க வேண்டியது அவசியம். கணைய பீட்டா கலங்களின் இயல்பான செயல்பாடு ஒவ்வொரு முறையும் 5 சதவீதம் மோசமடையும். இன்சுலின் சார்ந்து இருப்பவர்களுக்கு, செயல்பாடு இன்னும் கணிசமாகக் குறையும்.
நோயாளி தனது சிகிச்சையளிக்கும் மருத்துவரின் பரிந்துரைகள் மற்றும் பரிந்துரைகள், அத்துடன் இரத்த சர்க்கரையின் கட்டுப்பாடு மற்றும் மருந்துகளின் பயன்பாடு ஆகியவற்றால் நோயாளி எந்த அளவிற்கு இணங்குகிறார் என்பதன் மூலம் சிகிச்சையில் குறைந்தபட்ச பங்கு வகிக்கப்படாது. சில உற்பத்தியாளர்கள் சேர்க்கை தயாரிப்புகளை உருவாக்கலாம், அவை உயர் செயல்பாட்டின் பல கூறுகளைக் கொண்டிருக்கும்.
முடிவில், இதை கவனத்தில் கொள்ள வேண்டும்:
- இரண்டாவது வகை நீரிழிவு நோயிலிருந்து விடுபடும்போது, கிளைசீமியாவை தொடர்ந்து கண்காணிக்க வேண்டியது அவசியம்;
- நோயின் நிலை ஆரம்பத்தில் இருந்தால், நோயாளிகளின் பெரும்பகுதி குறைந்த கார்ப் உணவு மற்றும் உடல் செயல்பாடுகளுடன் நோயை சமாளிக்க முடியும்;
- முதல் புள்ளிகள் பயனுள்ளதாக இல்லாவிட்டால், மருந்துகள் இணைக்கப்படுகின்றன;
- இன்சுலின் சிகிச்சை பரிந்துரைக்கப்படலாம்;
- அசாதாரண அறிகுறிகள் ஏற்பட்டால், கூட்டு ஏற்பாடுகள் பயன்படுத்தப்பட வேண்டும்.
வழங்கப்பட்ட தகவல்கள் தகவல் நோக்கங்களுக்காகவும், மருந்துகளின் சுய நிர்வாகத்திற்கு ஒரு முன்நிபந்தனையாகவும் இருக்க முடியாது என்பதை நாம் மறந்துவிடக் கூடாது. சிக்கல்களின் அதிக நிகழ்தகவு காரணமாக, ஒரு மருத்துவரிடம் மட்டுமே உதவி பெற வேண்டியது அவசியம்.