நீரிழிவு நோய் என்பது ஒரு நாள்பட்ட நோயாகும், இது சரியான சிகிச்சையின்றி, கடினமாக இருக்கும் மற்றும் பல சிக்கல்களை ஏற்படுத்தும். குறிப்பாக இந்த நிலையை குழந்தைகளில் கட்டுப்படுத்த வேண்டும்.
இன்சுலின் அளவைத் தேர்ந்தெடுப்பதில் மட்டுமல்லாமல், இன்சுலின் சிகிச்சையின் போது குழந்தை ஒரு குறிப்பிட்ட காலத்திற்குப் பிறகு சாப்பிட வேண்டும் என்பதிலும் சிரமங்கள் உள்ளன. ஊசி போடுவது எப்படி, எந்த நேரத்திற்கு பிறகு சாப்பிட வேண்டும் என்று கட்டுரை சொல்லும்.
நீரிழிவு ஏன் தோன்றும்?
 நீரிழிவு நோயின் சிக்கலை எதிர்கொள்ளும் பல பெற்றோர்கள் ஆச்சரியப்படுகிறார்கள்: இந்த நோய் ஏன் தோன்றியது, அது முற்றிலும் குணமாகிவிட்டதா?
நீரிழிவு நோயின் சிக்கலை எதிர்கொள்ளும் பல பெற்றோர்கள் ஆச்சரியப்படுகிறார்கள்: இந்த நோய் ஏன் தோன்றியது, அது முற்றிலும் குணமாகிவிட்டதா?
டைப் 1 நீரிழிவு ஆரம்ப, இளம் வயதிலேயே ஏற்படுகிறது.
குழந்தைகளில் நீரிழிவு நோய்க்கான மிக முக்கியமான காரணியாக பெற்றோர்கள் மற்றும் நெருங்கிய உறவினர்கள் உள்ளனர், இது போன்ற நோயியல் உள்ளது. எல்லாவற்றிற்கும் மேலாக, இந்த நோய் மரபணு ரீதியாக முன்கூட்டிய நபர்களில் உருவாகிறது.
கணையத் தீவுகளில் பீட்டா செல்கள் அழிக்கப்படுவது ஆரம்பத்தில் கார்போஹைட்ரேட்டுகளின் வளர்சிதை மாற்றத்தை மீறுவதில்லை. ஆனால் இந்த கட்டத்தில், இன்சுலின் ஆட்டோஆன்டிபாடிகள் பெரும்பாலும் காணப்படுகின்றன. குரோமோசோமால் ஏற்படும் அசாதாரணங்களின் விளைவாக ஆட்டோ இம்யூன் நீரிழிவு நோய் உருவாகிறது.
குழந்தைகளில் நீரிழிவு தோன்றுவதில் முக்கிய பங்கு வைரஸ்கள் வகிக்கிறது. அவை பீட்டா செல் புரதத்தைப் போன்ற ஒரு புரதத்தை உருவாக்குகின்றன. இதன் விளைவாக, உடல் பதிலளிக்கத் தொடங்குகிறது, இது அதன் சொந்த செல்கள் மீது தாக்குதலுக்கு வழிவகுக்கிறது. மேலும், வைரஸ்கள் தீவு செல்களை அழிக்கக்கூடும்.
 முதல் வகை நீரிழிவு நோயின் வளர்ச்சிக்கான காரணிகள் பின்வருமாறு:
முதல் வகை நீரிழிவு நோயின் வளர்ச்சிக்கான காரணிகள் பின்வருமாறு:
- மருந்துகளின் பக்க விளைவுகள்;
- இரசாயன நச்சுகள் உட்கொள்ளல்;
- மன அழுத்த நிலைமைகள்;
- ஊட்டச்சத்து குறைபாடு.
எனவே, குழந்தைக்கு ஆபத்து இருந்தால், நோயியலின் வளர்ச்சியைத் தடுக்க அவரை கவனமாக கண்காணிக்க வேண்டியது அவசியம்.
ஒரு குழந்தையில் நோயின் போக்கின் தனித்தன்மை என்ன?
 அனைத்து நாள்பட்ட நோய்க்குறியீடுகளிலும், குழந்தைகளில் நீரிழிவு நோய் மிகவும் பொதுவானது. இந்த நோய் பெரியவர்களை விட அதிக சிக்கல்களை ஏற்படுத்துகிறது.
அனைத்து நாள்பட்ட நோய்க்குறியீடுகளிலும், குழந்தைகளில் நீரிழிவு நோய் மிகவும் பொதுவானது. இந்த நோய் பெரியவர்களை விட அதிக சிக்கல்களை ஏற்படுத்துகிறது.
உண்மையில், குளுக்கோஸ் வளர்சிதை மாற்றக் கோளாறு உள்ள ஒரு குழந்தைக்கு ஒரு சக குழுவில் மாற்றியமைப்பது உளவியல் ரீதியாக மிகவும் கடினம். மற்றவர்கள் ஏன் இனிப்பு சாப்பிட அனுமதிக்கப்படுகிறார்கள் என்பதைப் புரிந்துகொள்வது அவருக்கு கடினம், ஆனால் அவர் அவ்வாறு செய்யவில்லை, ஒவ்வொரு நாளும் வலி ஊசி ஏன் அவசியம்.
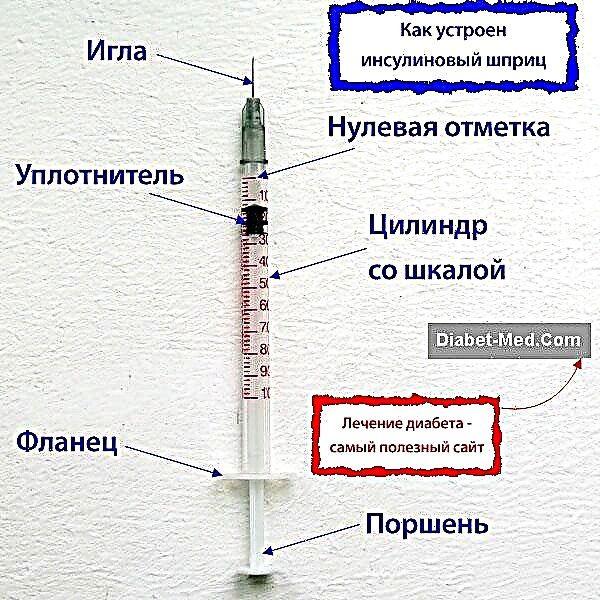
இன்சுலின் ஊசி
 டைப் 1 நீரிழிவு நோயால் கண்டறியப்பட்ட குழந்தைகளுக்கு தினசரி இன்சுலின் ஊசி தேவைப்படுகிறது.
டைப் 1 நீரிழிவு நோயால் கண்டறியப்பட்ட குழந்தைகளுக்கு தினசரி இன்சுலின் ஊசி தேவைப்படுகிறது.
மருந்துகளை வாய்வழியாக எடுத்துக் கொள்வதில் அர்த்தமில்லை. ஏனெனில் வயிற்றில் உள்ள நொதிகள் இன்சுலினை அழிக்கின்றன.
ஏற்பாடுகள் பல வடிவங்களில் வருகின்றன.
சில விரைவாக சர்க்கரையை குறைக்கின்றன, ஆனால் 3-4 மணி நேரத்திற்குப் பிறகு செயல்படுவதை நிறுத்துகின்றன. மற்றவர்கள் 8-24 மணி நேரத்திற்கு மேல் சர்க்கரையை மென்மையாகவும் மெதுவாகவும் குறைக்கிறார்கள்.
நீரிழிவு நோயின் இயல்பான நிலையைப் பராமரிக்க, இந்த நோய் தொடர்பான கணிசமான தகவல்களைப் படிப்பது அவசியம். இரத்தச் சர்க்கரைக் குறைவு மருந்துகளின் அதே அளவை நீங்கள் தொடர்ந்து செலுத்தலாம், ஆனால் நோயைக் கட்டுப்படுத்த இது நன்றாக வேலை செய்யாது. ஊட்டச்சத்து மற்றும் இரத்த சர்க்கரையைப் பொறுத்து ஒரு மருந்தின் உகந்த அளவை எவ்வாறு கணக்கிடுவது என்பதைப் புரிந்துகொள்வது மதிப்பு.

ஊசி மருந்துகளுக்கான தீர்வு லாண்டஸ் சோலோஸ்டார்
மருந்தாளுநர்கள் பல வகையான இன்சுலின் ஆயத்த கலவைகளை வழங்குகிறார்கள். ஆனால் அனுபவம் வாய்ந்த உட்சுரப்பியல் நிபுணர்கள் அவற்றின் பயன்பாட்டை பரிந்துரைக்கவில்லை. நோயாளிகளுக்கு பெரும்பாலும் இலவச இன்சுலின் புரோட்டாஃபான் பரிந்துரைக்கப்படுகிறது. குழந்தையை சிறந்ததாகக் கருதப்படும் லாண்டஸ் அல்லது லெவெமருக்கு மாற்றுவது நல்லது. இன்சுலின்-துத்தநாகம் மற்றும் புரோட்டமைனின் இடைநீக்கங்கள் இன்று சிறந்தவை. இத்தகைய மருந்துகள் தோலடி முறையில் நிர்வகிக்கப்படுகின்றன. நடவடிக்கை 18-24 மணி நேரம் நீடிக்கும்.
குழந்தை சமீபத்தில் நோய்வாய்ப்பட்டிருந்தால் நீரிழிவு நோய்க்கு இன்சுலின் ஊசி போடுவது அவசியமா, அல்லது உணவு ஊட்டச்சத்தின் மூலம் நிலைமையைக் கட்டுப்படுத்த முடியுமா என்று பல பெற்றோர்கள் அடிக்கடி ஆச்சரியப்படுகிறார்கள். இணையத்தில், நீரிழிவு நோயிலிருந்து நிரந்தரமாக விடுபடக்கூடிய ஒரு அதிசய சிகிச்சைக்கான விளம்பரம் பெரும்பாலும் உள்ளது. ஆனால் அதிகாரப்பூர்வமாக, அத்தகைய மருந்து இல்லை. மூல உணவு உணவு, பிரார்த்தனை, பயோஎனெர்ஜி, மாத்திரைகள் ஆகியவை முதல் வகை நோயை குணப்படுத்த முடியாது என்று மருத்துவர்கள் குறிப்பிடுகின்றனர்.
இன்சுலின் சிகிச்சையுடன் எப்படி சாப்பிடுவது?
நீரிழிவு ஊட்டச்சத்து இன்சுலின் சிகிச்சையை நேரடியாக சார்ந்துள்ளது. உணவு விதிமுறைகளை உருவாக்க, பல கேள்விகளுக்கு பதிலளிப்பது பயனுள்ளது:
- எந்த வகையான இரத்தச் சர்க்கரைக் குறைவு மருந்து பயன்படுத்தப்படுகிறது?
- மருந்து எத்தனை முறை நிர்வகிக்கப்படுகிறது?
- ஊசி எந்த நேரம் கொடுக்கப்படுகிறது?
குறுகிய-செயல்பாட்டு இன்சுலின் பயன்படுத்தப்பட்டால், அது உணவுக்கு அரை மணி நேரத்திற்கு முன் நிர்வகிக்கப்படுகிறது. இரத்த குளுக்கோஸ் அளவின் அதிகபட்ச குறைவு மூன்று மணி நேரத்திற்குப் பிறகு ஏற்படுகிறது. எனவே, இந்த நேரத்தில், குழந்தைக்கு கார்போஹைட்ரேட் நிறைந்த உணவுகளை வழங்க வேண்டும். இல்லையெனில், இரத்தச் சர்க்கரைக் குறைவு தொடங்குகிறது.
நடுத்தர (நீண்ட) செயல் இன்சுலின் 5-12 மணி நேரத்திற்குப் பிறகு சர்க்கரையை முடிந்தவரை குறைக்கிறது. இங்கே நிறைய உற்பத்தியாளர், மருந்துக்கு நோயாளியின் பதில் மற்றும் பல காரணிகளைப் பொறுத்தது. அல்ட்ராஃபாஸ்ட் அதிரடி இன்சுலின் உள்ளது. இது உணவுக்கு ஐந்து நிமிடங்களுக்கு முன் நிர்வகிக்கப்படுகிறது. 30-60 நிமிடங்களுக்குப் பிறகு, மருந்து குளுக்கோஸ் அளவை திறம்பட குறைக்கிறது.
கலப்பு இன்சுலின் உள்ளது. வெவ்வேறு விகிதாச்சாரத்தில் உள்ள கருவி இடைநிலை மற்றும் குறுகிய-செயல்பாட்டு இன்சுலின் ஆகியவற்றைக் கொண்டுள்ளது. அத்தகைய மருந்து இரண்டு முறை குளுக்கோஸின் அதிகபட்ச குறைவை ஏற்படுத்துகிறது. இன்சுலின் சிகிச்சையுடன், வெவ்வேறு திட்டங்கள் பயன்படுத்தப்படுகின்றன. தேர்ந்தெடுக்கப்பட்ட விருப்பத்தை கணக்கில் எடுத்துக்கொண்டு, பவர் பயன்முறை தேர்ந்தெடுக்கப்படுகிறது. உதாரணமாக, மருந்து ஒரு நாளைக்கு இரண்டு முறை நிர்வகிக்கப்படுகிறது: காலையில் அவர்கள் தினசரி டோஸில் 2/3 ஊசி போடுகிறார்கள், மாலையில் - 1/3.
ஒத்த சுற்று கொண்ட தோராயமான சக்தி முறை கீழே காட்டப்பட்டுள்ளது:

- முதல் காலை உணவு. அற்பமாக்குவது நல்லது. எல்லாவற்றிற்கும் மேலாக, மருந்து இன்னும் வெளிப்படுத்தப்படவில்லை;
- இரண்டாவது காலை உணவு. ஊசி போட்ட நான்கு மணி நேரம் கழித்து. குழந்தைக்கு இறுக்கமாக உணவளிப்பது அவசியம்;
- மதிய உணவு - ஊசி போட்ட 6 மணி நேரத்திற்குப் பிறகு. உணவு இதயமாக இருக்க வேண்டும், கார்போஹைட்ரேட்டுகள் நிறைந்ததாக இருக்க வேண்டும்;
- இரவு உணவு. எளிதாக்க முடியும். இந்த நேரத்தில் குளுக்கோஸ் அளவு சற்று அதிகரிக்கும் என்பதால்;
- இரவு. மாலையில் நிர்வகிக்கப்படும் மருந்தின் அளவைக் கணக்கில் எடுத்துக்கொண்டு, குழந்தைக்கு இறுக்கமாக உணவளிக்க வேண்டியது அவசியம்.
இந்த திட்டம் நல்ல ஆரோக்கியத்தை பராமரிக்க உதவுகிறது, இரத்தச் சர்க்கரைக் குறைவின் வளர்ச்சியைத் தடுக்கிறது. ஆனால் இன்சுலின் தினசரி அளவு சிறியதாக இருந்தால் மட்டுமே அது பொருத்தமானது.
சில நேரங்களில் சர்க்கரையை குறைக்கும் மருந்துகள் ஐந்து முறை நிர்வகிக்கப்படுகின்றன: இடைநிலை-செயல்படும் இன்சுலின் - காலை உணவு மற்றும் படுக்கைக்கு முன், மற்றும் குறுகிய நடிப்பு - முக்கிய உணவுக்கு முன்.
உணவு பின்வருமாறு ஒழுங்கமைக்கப்பட வேண்டும்:

- முதல் காலை உணவு
- இரண்டாவது காலை உணவு;
- மதிய உணவு
- பிற்பகல் தேநீர்
- முதல் இரவு உணவு;
- இரண்டாவது இரவு உணவு.
குறுகிய இன்சுலின் அதிகபட்ச செயல்பாட்டின் போது தின்பண்டங்கள் இருக்க வேண்டும்.
மிகக் குறைந்த அல்லது உயர் இரத்தச் சர்க்கரைக் குறியீட்டைக் கொண்ட தயாரிப்புகளைப் பயன்படுத்த பரிந்துரைக்கப்படவில்லை. கார்போஹைட்ரேட்டுகள் இல்லாத மீன், இறைச்சி, முட்டை, சீஸ், தொத்திறைச்சி மற்றும் பிற ஒத்த உணவுகள் இரத்தச் சர்க்கரைக் குறைவின் வளர்ச்சியைத் தடுக்காது என்பதை புரிந்து கொள்ள வேண்டும். ஒவ்வொரு உணவிலும் சுமார் 80 கிராம் கார்போஹைட்ரேட்டுகள் இருக்க வேண்டும்.
ஒரு குழந்தைக்கு இன்சுலின் சிகிச்சையின் சில அம்சங்கள் உள்ளன. எனவே, குழந்தைகளுக்கு பெரும்பாலும் இன்சுலின் நிர்வாகத்திற்கு இரண்டு அல்லது மூன்று மடங்கு விதிமுறைகளைத் தேர்வுசெய்க. ஊசி மருந்துகளின் எண்ணிக்கையை குறைந்தபட்சமாகக் குறைக்க, நடுத்தர மற்றும் குறுகிய செயலின் மருந்துகளின் கலவையைப் பயன்படுத்தவும். குழந்தைகளில் இன்சுலின் உணர்திறன் பெரியவர்களை விட சற்றே அதிகம்.
 எனவே, ஒரு இரத்தச் சர்க்கரைக் குறைவின் அளவை ஒரு கட்டமாக சரிசெய்தல் கண்டிப்பாக செய்ய வேண்டியது அவசியம்.
எனவே, ஒரு இரத்தச் சர்க்கரைக் குறைவின் அளவை ஒரு கட்டமாக சரிசெய்தல் கண்டிப்பாக செய்ய வேண்டியது அவசியம்.
1 முதல் 2 அலகுகள் வரையிலான அளவை மாற்ற இது அனுமதிக்கப்படுகிறது. மாற்றங்களை மதிப்பிடுவதற்கு, குழந்தையின் நிலையை பல நாட்கள் கண்காணிக்க வேண்டியது அவசியம்.
ஒரு நாளில், மாலை மற்றும் காலை அளவை சரிசெய்ய பரிந்துரைக்கப்படவில்லை. உணவுடன் சேர்ந்து, வைட்டமின்களின் சிக்கலான கணையம், லிபோகைன் ஆகியவற்றை மருத்துவர்கள் பெரும்பாலும் பரிந்துரைக்கின்றனர். ஆரம்ப கட்டங்களில், சல்பா மருந்துகள் பெரும்பாலும் பரிந்துரைக்கப்படுகின்றன. உதாரணமாக, சைக்ளமைடு, புகார்பன், குளோர்பிரோபமைடு. இந்த நிதிகள் அனைத்தும் பலம் அளித்து பலவீனமான குழந்தைகளின் உடலை பலப்படுத்துகின்றன.
சாத்தியமான சிக்கல்கள்
இன்சுலின் ஊசி மற்றும் ஊட்டச்சத்து ஆகியவை மாணவருக்கு முக்கியமான புள்ளிகள். குழந்தைக்கு நீரிழிவு நோய் இருப்பதாகவும், சில உணவுகளை வழங்க வேண்டும் என்றும் பெற்றோர்கள் கேண்டீனை எச்சரிக்க வேண்டும்.
பின்வரும் சிக்கல்களை பள்ளி நிர்வாகத்துடன் முன்கூட்டியே தீர்க்க வேண்டியது அவசியம்:
- குழந்தை இன்சுலின் ஊசி போடுவது எங்கே: செவிலியர் அலுவலகத்தில் அல்லது வகுப்பறையில்?
- செவிலியர் அலுவலகம் மூடப்பட்டால் என்ன செய்வது?
- ஒரு குழந்தை எந்த அளவை அறிமுகப்படுத்துகிறது என்பதை யார் கண்காணிக்க முடியும்?
பள்ளியில் எதிர்பாராத சூழ்நிலைகள் அல்லது அதற்கான வழியில் உங்கள் குழந்தையுடன் ஒரு செயல் திட்டத்தை உருவாக்குவது பயனுள்ளது.
உதாரணமாக, வகுப்பறையில் உணவுடன் கூடிய பிரீஃப்கேஸ் மூடப்பட்டால் என்ன செய்வது? அல்லது அபார்ட்மெண்டின் சாவி தொலைந்தால் என்ன செய்வது? ஒவ்வொரு சூழ்நிலையிலும், இரத்தச் சர்க்கரைக் குறைவின் அறிகுறிகளை எவ்வாறு விரைவாக நிறுத்துவது மற்றும் அதன் நிகழ்வை எவ்வாறு தடுப்பது என்பதை குழந்தை தெளிவாக அறிந்திருக்க வேண்டும்.
தொடர்புடைய வீடியோக்கள்
இன்சுலின் வகைகள், செயலின் வேகம் மற்றும் கால அளவைப் பொறுத்து:
இதனால், குழந்தைகளுக்கு பெரும்பாலும் டைப் 1 நீரிழிவு நோய் இருப்பது கண்டறியப்படுகிறது. இந்த நோயை சமாளிக்க முற்றிலும் சாத்தியமற்றது. ஒழுங்காக தேர்ந்தெடுக்கப்பட்ட சிகிச்சை முறை மற்றும் உணவு இல்லாமல் கடுமையான சிக்கல்கள் ஏற்படலாம். எனவே, பயன்படுத்தப்படும் இன்சுலின் அம்சங்களை நீங்கள் தெரிந்து கொள்ள வேண்டும், ஊசி போட்ட பிறகு குழந்தைக்கு உணவளிக்க வேண்டியிருக்கும் போது, என்ன உணவைக் கொடுக்க விரும்புவது.