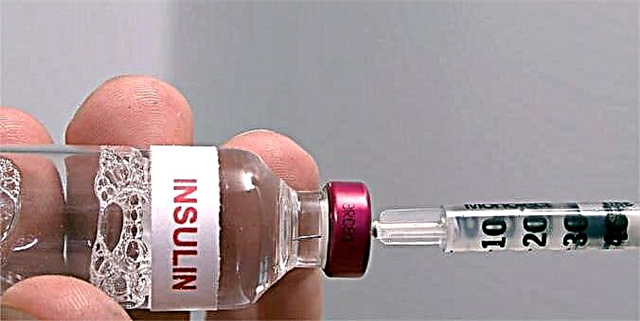
மருந்து நடுத்தர கால இன்சுலின்களுக்கு சொந்தமானது. உண்மையில், இது மனித இன்சுலின் ஆகும், இது மறுசீரமைப்பு டி.என்.ஏ தொழில்நுட்பத்திற்கு நன்றி பெற்றது.
மருந்தியல் நடவடிக்கை
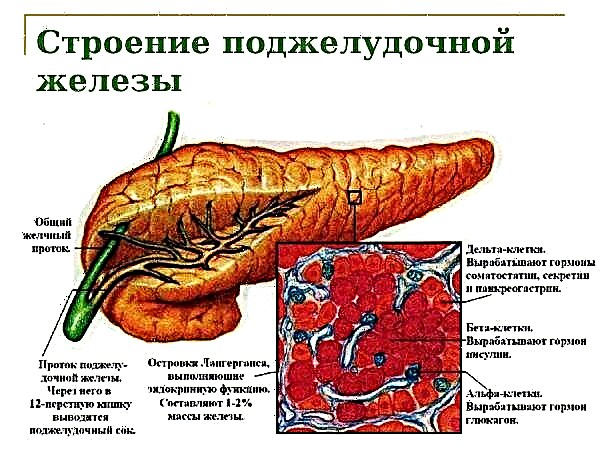
இசுலின் இன்சுலின் ஒரு இரத்தச் சர்க்கரைக் குறைவு விளைவைக் கொண்டுள்ளது. இது வெளிப்புற சைட்டோபிளாஸ்மிக் செல் சவ்வு மீது சிறப்பு ஏற்பிகளுடன் தொடர்புகொண்டு, இன்சுலின்-ஏற்பி அமைப்பை உருவாக்குகிறது, இது உள்விளைவு செயல்முறைகளைத் தூண்டுகிறது, இதில் முக்கிய நொதிகளின் மையத்தின் தொகுப்பு (பைருவேட் கைனேஸ், ஹெக்ஸோகினேஸ், கிளைகோஜன் சின்தேடேஸ்) அடங்கும்.
குளுக்கோஸின் உள்விளைவு போக்குவரத்தின் அதிகரிப்பு இரத்தத்தில் அதன் அளவு குறைவதற்கு காரணமாகிறது. இது கல்லீரலால் குளுக்கோஸ் உற்பத்தியின் வீதத்தைக் குறைப்பதற்கும், திசுக்களால் உறிஞ்சுதல் மற்றும் உறிஞ்சப்படுவதற்கும் பங்களிக்கிறது. கிளைகோஜெனோஜெனெசிஸ், லிபோஜெனீசிஸ், புரத தொகுப்பு ஆகியவற்றைத் தூண்டுகிறது.
உறிஞ்சுதல் வீதம், இதன் காரணமாக மருந்துகள் நீண்டகால விளைவைக் கொண்டிருக்கின்றன, ஒரே நேரத்தில் பல காரணிகளைப் பொறுத்தது: நிர்வாகத்தின் இடம் மற்றும் முறை, டோஸ். இது சம்பந்தமாக, இன்சுலின் நடவடிக்கை பெரிய அளவில் ஏற்ற இறக்கமாக இருக்கும். மேலும், இந்த ஏற்ற இறக்கங்கள் வெவ்வேறு நபர்களில் மட்டுமல்ல, ஒரே நோயாளியிலும் காணப்படுகின்றன.
தோலடி உட்செலுத்தலுக்குப் பிறகு, சராசரியாக, மருந்து 1.5 மணி நேரத்திற்குப் பிறகு வேலை செய்யத் தொடங்குகிறது, மேலும் அதிகபட்ச விளைவு 4 முதல் 12 மணி நேர இடைவெளியில் ஏற்படுகிறது. மருந்தின் விளைவு 24 மணி நேரம் நீடிக்கும்.
விளைவின் தொடக்கமும் இன்சுலின் உறிஞ்சுதலின் முழுமையும் மாறுபடும்:
- ஊசி இடத்திலிருந்து (வயிறு, பிட்டம், தொடையில்);
- மருந்தில் உள்ள ஹார்மோனின் செறிவு மீது;
- நிர்வகிக்கப்படும் இன்சுலின் அளவு (டோஸ்).
பிற அம்சங்கள்:
- தாய்ப்பாலில் கிடைக்காது.
- திசுக்களில் சீரற்ற முறையில் விநியோகிக்கப்படுகிறது.
- இது நஞ்சுக்கொடி தடையை உடைக்காது.
- 30-80% சிறுநீரகங்களால் வெளியேற்றப்படுகிறது.
- இது முக்கியமாக சிறுநீரகங்கள் மற்றும் கல்லீரலில் இன்சுலினேஸால் அழிக்கப்படுகிறது.
ஐசோஃபான் இன்சுலின் எப்போது எடுக்க வேண்டும்
- நீரிழிவு நோய் வகை I மற்றும் II.
- இரத்தச் சர்க்கரைக் குறைவு வாய்வழி மருந்துகளுக்கு எதிர்ப்பின் கட்டம்.
- ஒருங்கிணைந்த சிகிச்சையின் போது, இந்த குழுவின் மருந்துகளுக்கு பகுதி எதிர்ப்பு.
- கர்ப்பிணிப் பெண்களில் வகை II நீரிழிவு நோய்.
- இடைப்பட்ட நோய்கள்.
முரண்பாடுகள்
கர்ப்ப காலத்தில் இரத்தச் சர்க்கரைக் குறைவு, ஹைபர்சென்சிட்டிவிட்டி, அத்துடன் இரத்தச் சர்க்கரைக் குறைவு.
இன்சுலின் ஐசோபான் என்ற மருந்தின் பக்க விளைவுகள்
கார்போஹைட்ரேட் வளர்சிதை மாற்றத்தின் விளைவு தொடர்பானது:
இரத்தச் சர்க்கரைக் குறைவு:
- மேம்பட்ட வியர்வை பிரிப்பு
- பசி
- தோலின் வலி
- நடுக்கம், டாக்ரிக்கார்டியா,
- உற்சாகம்
- தலைவலி
- வாயில் பரேஸ்டீசியா;
- கடுமையான இரத்தச் சர்க்கரைக் குறைவு, இது இரத்தச் சர்க்கரைக் கோமாவின் வளர்ச்சியால் நிறைந்துள்ளது.
ஒவ்வாமை வெளிப்பாடுகள் மிகவும் அரிதானவை:
- குயின்கேவின் எடிமா,
- தோல் சொறி
- அனாபிலாக்டிக் அதிர்ச்சி.
மற்றவை:
- வழக்கமாக சிகிச்சையின் தொடக்கத்தில் நிலையற்ற ஒளிவிலகல் பிழைகள்;
- வீக்கம்.
உள்ளூர் எதிர்வினைகள்:
- ஊசி பகுதியில் வீக்கம் மற்றும் அரிப்பு;
- ஹைபர்மீமியா;
- உட்செலுத்துதல் பகுதியில் லிபோடிஸ்ட்ரோபி (நீண்டகால பயன்பாட்டுடன்).
தொடர்பு
இன்சுலின் ஹைப்போகிளைசெமிக் விளைவை மேம்படுத்தவும்:
- MAO தடுப்பான்கள்;
- இரத்தச் சர்க்கரைக் குறைவு வாய்வழி மருந்துகள்;
- ப்ரோமோக்ரிப்டைன்;
- கார்போனிக் அன்ஹைட்ரேஸ் தடுப்பான்கள்;
- சல்போனமைடுகள்;
- fenfluramine;
- எத்தனால் கொண்ட தயாரிப்புகள்;
- ACE தடுப்பான்கள்;
- தேர்வு செய்யாத பீட்டா-தடுப்பான்கள்;
- mebendazole;
- லித்தியம் ஏற்பாடுகள்;
- டெட்ராசைக்ளின்ஸ்;
- கெட்டோகனசோல்;
- அனபோலிக் ஸ்டெராய்டுகள்;
- சைக்ளோபாஸ்பாமைடு;
- ஆக்ட்ரியோடைடு;
- பைரிடாக்சின்;
- clofibrate;
- தியோபிலின்.
இன்சுலின் ஹைப்போகிளைசெமிக் விளைவை பலவீனப்படுத்தியது:
- தியாசைட் டையூரிடிக்ஸ்;
- வாய்வழி கருத்தடை;
- டயசாக்சைடு;
- தைராய்டு ஹார்மோன்கள்;
- மார்பின்;
- குளுக்கோகார்டிகாய்டுகள்;
- டனாசோல்;
- ஹெப்பரின்;
- பி.கே.கே;
- ட்ரைசைக்ளிக் ஆண்டிடிரஸண்ட்ஸ்;
- நிகோடின்;
- அனுதாபம்;
- குளோனிடைன்;
- phenytoin.
ஆனால் சாலிசிலேட்டுகள் மற்றும் ரெசர்பைன் இரண்டுமே இன்சுலின் செயல்பாட்டை பலவீனப்படுத்தி மேம்படுத்தலாம்.
அதிகப்படியான அளவு
அதிக அளவு இருந்தால், இரத்தச் சர்க்கரைக் குறைவு ஏற்படலாம்.
இரத்தச் சர்க்கரைக் குறைவு சிகிச்சை
ஒரு நோயாளி சர்க்கரை, சாக்லேட் அல்லது கார்போஹைட்ரேட் நிறைந்த உணவுகளை சாப்பிடுவதன் மூலம் லேசான இரத்தச் சர்க்கரைக் குறைவைச் சமாளிக்க முடியும். எனவே, நீரிழிவு நோயாளிகளுக்கு எப்போதும் சர்க்கரை, குக்கீகள், இனிப்புகள் அல்லது பழச்சாறு இருக்க வேண்டும்.
கடுமையான இரத்தச் சர்க்கரைக் குறைவின் சந்தர்ப்பங்களில், நோயாளி சுயநினைவை இழக்கும்போது, 40% டெக்ஸ்ட்ரோஸ் அல்லது குளுக்ககன் நரம்பு வழியாக செலுத்தப்படுகிறது.
கடைசியாக மரபணு ரீதியாக வடிவமைக்கப்பட்ட இன்சுலின் இன்ட்ராமுஸ்குலர் மற்றும் தோலடி முறையில் நிர்வகிக்கப்படலாம். உணர்வு ஒரு நபருக்குத் திரும்பும்போது, அவர் கார்போஹைட்ரேட் நிறைந்த உணவுகளை உண்ண வேண்டும், இது இரத்தச் சர்க்கரைக் குறைவின் மறு வளர்ச்சியைத் தடுக்கும்.
அளவு மற்றும் நிர்வாகம்
Sc இன் டோஸ் ஒவ்வொரு வழக்கிலும் தனித்தனியாக ஒரு நிபுணரால் தீர்மானிக்கப்படுகிறது. இது நோயாளியின் இரத்தத்தில் உள்ள குளுக்கோஸின் அளவை அடிப்படையாகக் கொண்டது. மருந்தின் சராசரி தினசரி டோஸ் 0.5 முதல் 1 IU / kg வரை மாறுபடும், இது இரத்தத்தில் உள்ள குளுக்கோஸின் அளவு மற்றும் நோயாளியின் தனிப்பட்ட பண்புகள் ஆகியவற்றைப் பொறுத்தது, அவர் மனித மற்றும் மரபணு ரீதியாக வடிவமைக்கப்பட்ட இன்சுலின் ஐசோபானுக்கு எவ்வாறு பிரதிபலிக்கிறார்.
ஐசோபன் இன்சுலின், மனித மற்றும் மரபணு ரீதியாக வடிவமைக்கப்பட்ட மருந்தாக, வழக்கமாக தொடையில் தோலடி முறையில் செலுத்தப்படுகிறது, ஆனால் பிட்டம், முன்புற வயிற்று சுவர் மற்றும் தோள்பட்டையின் டெல்டோயிட் தசை ஆகியவற்றில் ஊசி போடலாம். நிர்வகிக்கப்படும் மருந்தின் வெப்பநிலை அறை வெப்பநிலையாக இருக்க வேண்டும்.
பாதுகாப்பு முன்னெச்சரிக்கைகள்
உடற்கூறியல் பகுதிக்குள், ஊசி மண்டலத்தை மாற்ற பரிந்துரைக்கப்படுகிறது. இது லிபோடிஸ்ட்ரோபியின் வளர்ச்சியைத் தடுக்கும். இன்சுலின் சிகிச்சையுடன், நீங்கள் இரத்த சர்க்கரையை தொடர்ந்து கண்காணிக்க வேண்டும்.
மனித மற்றும் மரபணு ரீதியாக வடிவமைக்கப்பட்ட இன்சுலின் அதிகமாக இருக்க முடியும் என்பதற்கு மேலதிகமாக, இரத்தச் சர்க்கரைக் குறைவுக்கான காரணங்களும் இருக்கலாம்:
- உணவைத் தவிர்ப்பது;
- வயிற்றுப்போக்கு, வாந்தி;
ஹார்மோன்-இன்சுலின் தேவையை குறைக்கும் நோய்கள் (பிட்யூட்டரி, பிட்யூட்டரி, அட்ரீனல் கோர்டெக்ஸ், தைராய்டு சுரப்பி, பலவீனமான சிறுநீரக மற்றும் கல்லீரல் செயல்பாடு);
- மருந்து மாற்று;
- ஊசி மண்டலத்தின் மாற்றம்;
- அதிகரித்த உடல் செயல்பாடு;
- பிற மருந்துகளுடன் தொடர்பு.
மனித மற்றும் மரபணு ரீதியாக வடிவமைக்கப்பட்ட இன்சுலின் இடைவெளியில் வைக்கப்பட்டால் அல்லது அளவு தவறாக இருந்தால், ஹைப்பர் கிளைசீமியா ஏற்படலாம், இதன் அறிகுறிகள் பொதுவாக படிப்படியாக உருவாகின்றன (பல மணிநேரம் அல்லது நாட்கள் கூட). ஹைப்பர் கிளைசீமியாவுடன் சேர்ந்து:
- தாகத்தின் தோற்றம்;
- உலர்ந்த வாய்
- அடிக்கடி சிறுநீர் கழித்தல்;
- குமட்டல், வாந்தி;
- பசியின்மை;
- தலைச்சுற்றல்
- சருமத்தின் வறட்சி மற்றும் சிவத்தல்;
- வாயிலிருந்து அசிட்டோனின் வாசனை.
டைப் I நீரிழிவு நோயால் ஹைப்பர் கிளைசீமியாவுக்கு சரியான நேரத்தில் சிகிச்சை செய்ய முடியாவிட்டால், மிகவும் உயிருக்கு ஆபத்தான நீரிழிவு நோய், கெட்டோஅசிடோசிஸ் உருவாகலாம்.
அடிசனின் நோய், பலவீனமான தைராய்டு, கல்லீரல் மற்றும் சிறுநீரக செயல்பாடு, வயதானவர்களுக்கு ஹைப்போபிட்யூட்டரிஸம் மற்றும் நீரிழிவு நோய் ஆகியவற்றில், அளவை சரிசெய்து, மனித மற்றும் மரபணு ரீதியாக வடிவமைக்கப்பட்ட இன்சுலினை கவனமாக பரிந்துரைக்க வேண்டியது அவசியம்.
நோயாளி வழக்கமான உணவை மாற்றும் அல்லது உடல் செயல்பாடுகளின் தீவிரத்தை அதிகரிக்கும் நிகழ்வுகளிலும் ஒரு டோஸ் மாற்றம் தேவைப்படலாம்.
மனித மற்றும் மரபணு ரீதியாக வடிவமைக்கப்பட்ட இன்சுலின் ஆல்கஹால் சகிப்புத்தன்மையை குறைக்கிறது. அதன் முதன்மை நோக்கமான இன்சுலின் வகையின் மாற்றம் தொடர்பாக, வாகனங்களை ஓட்டும் திறன் அல்லது பல்வேறு வழிமுறைகளைக் கட்டுப்படுத்தும் திறன் குறைவதற்கான அதிக நிகழ்தகவு உள்ளது.
ஒரு நபர் அதிக கவனத்துடன் இருக்க வேண்டும் மற்றும் மோட்டார் மற்றும் மன எதிர்வினைகளின் வேகம் தேவைப்படும் பிற ஆபத்தான வகை நடவடிக்கைகளுக்கு பாடங்கள் பரிந்துரைக்கப்படவில்லை.
செலவு
மாஸ்கோ மருந்தகங்களில் ஐசோபனுக்கான விலைகள் அளவு மற்றும் உற்பத்தியாளரைப் பொறுத்து 500 முதல் 1200 ரூபிள் வரை இருக்கும்.