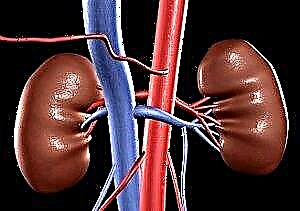
 நீரிழிவு நெஃப்ரோபதி- அது என்ன? இது டைப் 1 மற்றும் டைப் 2 நீரிழிவு நோயுடன் உருவாகும் ஒரு ஆபத்தான நோயியல் ஆகும், இதன் விளைவாக சிறுநீரகங்களின் இரத்த நாளங்கள் சேதமடைகின்றன, வடிகட்டுவதற்கான திறனில் குறைவு மற்றும் சிறுநீரக செயலிழப்பு வெளிப்பாடுகள்.
நீரிழிவு நெஃப்ரோபதி- அது என்ன? இது டைப் 1 மற்றும் டைப் 2 நீரிழிவு நோயுடன் உருவாகும் ஒரு ஆபத்தான நோயியல் ஆகும், இதன் விளைவாக சிறுநீரகங்களின் இரத்த நாளங்கள் சேதமடைகின்றன, வடிகட்டுவதற்கான திறனில் குறைவு மற்றும் சிறுநீரக செயலிழப்பு வெளிப்பாடுகள்.
இத்தகைய நோயியல் பெரும்பாலும் இயலாமைக்கு காரணமாகிறது மற்றும் பெரும்பாலும் ஆபத்தானது.
நெஃப்ரோபதியின் நோய்க்கிருமி உருவாக்கம்
 நீரிழிவு நெஃப்ரோபதியில் ஐசிடி குறியீடு 10 E10.2-E14.2 உள்ளது - நீரிழிவு நோயில் குளோமருலர் புண்கள். சிறுநீரக இரத்த நாளங்களில் ஏற்படும் மாற்றம் மற்றும் குளோமருலர் வடிகட்டுதல் செயல்பாடு (தந்துகி சுழல்கள்) ஆகியவற்றால் நோயியல் வகைப்படுத்தப்படுகிறது.
நீரிழிவு நெஃப்ரோபதியில் ஐசிடி குறியீடு 10 E10.2-E14.2 உள்ளது - நீரிழிவு நோயில் குளோமருலர் புண்கள். சிறுநீரக இரத்த நாளங்களில் ஏற்படும் மாற்றம் மற்றும் குளோமருலர் வடிகட்டுதல் செயல்பாடு (தந்துகி சுழல்கள்) ஆகியவற்றால் நோயியல் வகைப்படுத்தப்படுகிறது.
கார்போஹைட்ரேட் வளர்சிதை மாற்றத்தின் மீறல்கள் மற்றும் ஹைப்பர் கிளைசீமியாவின் தோற்றத்திற்கு எதிராக நெஃப்ரோபதியின் வளர்ச்சி ஏற்படுகிறது.
நோயின் நோய்க்கிருமிகளின் வெவ்வேறு கோட்பாடுகள் உள்ளன:
- வளர்சிதை மாற்ற கோட்பாடு. இரத்த குளுக்கோஸ் செறிவு அதிகரிப்பதற்கான அடிக்கடி நிகழ்வுகள் உயிர்வேதியியல் செயல்முறைகளில் செயலிழப்புகளை ஏற்படுத்துகின்றன. நீர்-எலக்ட்ரோலைட் சமநிலை மாறுகிறது, ஆக்ஸிஜன் நாளங்களின் கடத்துத்திறன் குறைகிறது, கொழுப்பு அமிலங்களின் பரிமாற்றம் மாறுகிறது, கிளைகேட்டட் புரதங்களின் உள்ளடக்கம் அதிகரிக்கிறது, சிறுநீரகங்கள் நச்சுத்தன்மையுடையவை மற்றும் குளுக்கோஸ் பயன்பாட்டு செயல்முறை தொந்தரவு செய்யப்படுகிறது. மரபணு கோட்பாட்டின் படி, ஹீமோடைனமிக் மற்றும் வளர்சிதை மாற்ற இடையூறுகளின் வெளிப்பாடு ஒரு மரபணு முன்கணிப்பு காரணமாக நெஃப்ரோபதியின் நிகழ்வைத் தூண்டுகிறது.
- ஹீமோடைனமிக் கோட்பாடு. இந்த கோட்பாட்டின் படி, நெஃப்ரோபதியின் காரணம் இரத்த அழுத்தத்தின் அதிகரிப்பு ஆகும், இது தந்துகி சுழல்களில் உயர் இரத்த அழுத்தத்தை ஏற்படுத்துகிறது மற்றும் சிறுநீரகங்களுக்கு இரத்த விநியோகத்தை சீர்குலைக்கிறது. பின்னர், சுழல்களின் கட்டமைப்பில் குறிப்பிடத்தக்க மாற்றங்கள் நிகழ்கின்றன, இது விரைவான வடிகட்டுதல் மற்றும் அதிகப்படியான புரத உள்ளடக்கத்துடன் சிறுநீரை உருவாக்குவது ஆகியவற்றில் வெளிப்படுகிறது, அதன் பிறகு வடிகட்டும் திறன் குறைகிறது மற்றும் குளோமெருலோஸ்கிளிரோசிஸ் உருவாகிறது (இணைப்பு செல்கள் மூலம் குளோமருலர் திசுக்களை மாற்றுவது). இதன் விளைவாக, சிறுநீரக செயலிழப்பு ஏற்படுகிறது.
நீரிழிவு நெஃப்ரோபதியின் ஆபத்து மிகவும் ஆபத்தானது நீரிழிவு நோயாளிகள் இத்தகைய காரணிகளின் ஆதிக்கம் கொண்டவர்கள்:
- பாலினம். ஆண்களில், நெஃப்ரோபதி பெரும்பாலும் கண்டறியப்படுகிறது.
- நீரிழிவு வகை. வகை 1 நீரிழிவு நோயாளிகள் நோயியலுக்கு மிகவும் ஆளாகிறார்கள்.
- நோயின் காலம். அடிப்படையில், நீரிழிவு நோயின் 15 ஆண்டுகளுக்குப் பிறகு சிறுநீரக சேதத்தின் முனைய நிலை உருவாகிறது.
- உயர் இரத்த அழுத்தம்
- சிறுநீரகங்களில் நச்சு விளைவைக் கொண்ட மருந்துகளை எடுத்துக்கொள்வது.
- மரபணு அமைப்பின் நோய்த்தொற்றுகள்.
- லிப்பிட் வளர்சிதை மாற்றத்தின் கோளாறுகள்.
- ஆல்கஹால் மற்றும் சிகரெட்டுகளின் பயன்பாடு.
- அதிக எடை.
- திருத்த நடவடிக்கைகளின் நீண்டகால பற்றாக்குறையுடன் அதிகரித்த குளுக்கோஸின் அடிக்கடி வழக்குகள்.
வெவ்வேறு கட்டங்களில் அறிகுறிகள்
 இந்த நோய் பொதுவாக நீண்ட காலமாக உருவாகிறது மற்றும் ஆரம்ப கட்டங்களில் அறிகுறியற்றது.
இந்த நோய் பொதுவாக நீண்ட காலமாக உருவாகிறது மற்றும் ஆரம்ப கட்டங்களில் அறிகுறியற்றது.
இது நோயறிதலையும் சிகிச்சையையும் பெரிதும் சிக்கலாக்குகிறது, ஏனெனில் நோயாளிகள் பெரும்பாலும் இறுதி அல்லது கடைசி முனைய கட்டத்தில் ஏற்கனவே உதவியை நாடுகிறார்கள், அவர்களுக்கு இனி உதவ முடியாது.
ஆகையால், நீரிழிவு நெஃப்ரோபதி நீரிழிவு நோயின் மிகவும் ஆபத்தான சிக்கலாகக் கருதப்படுகிறது, இது அடிப்படையில் மரணத்தில் முடிகிறது.
எதிர்காலத்தில், நோயியலின் வளர்ச்சியைப் பொறுத்து அறிகுறிகள் வெளிப்படும்.
நிலைகளின் அடிப்படையில் ஒரு வகைப்பாடு உள்ளது:
- அறிகுறியற்ற நிலை - மருத்துவ அறிகுறிகள் இல்லை, ஆனால் சிறுநீர் பற்றிய ஆய்வுகளில் அதிகரித்த குளோமருலர் வடிகட்டுதல் விகிதம் கவனிக்கப்படுகிறது, மேலும் சிறுநீரக இரத்த ஓட்டம் அதிகரிக்கிறது. மைக்ரோஅல்புமினின் காட்டி ஒரு நாளைக்கு 30 மி.கி க்கும் குறைவாக உள்ளது.
- கட்டமைப்பு மாற்றத்தின் கட்டம் சில ஆண்டுகளில் எண்டோகிரைன் கோளாறுகளின் தோற்றத்திலிருந்து தொடங்குகிறது. குளோமருலர் வடிகட்டுதல் வீதமும் மைக்ரோஅல்புமினின் செறிவும் மாறாது, ஆனால் தந்துகி சுவர்களின் தடித்தல் மற்றும் இடைவெளியின் அதிகரிப்பு உள்ளது.
- நீரிழிவு நோய் தொடங்கியதிலிருந்து 5-6 ஆண்டுகளுக்குப் பிறகு ப்ரீனெஃப்ரோடிக் நிலை உருவாகிறது.
 நோயாளிகளின் புகார்கள் இல்லை. சில நேரங்களில், உடல் செயல்பாடுகளுக்குப் பிறகு, அழுத்தம் அதிகரிக்கும். இரத்த வழங்கல் மற்றும் வடிகட்டுதல் வீதம் மாறாது, ஆனால் மைக்ரோஅல்புமினின் அளவு ஒரு நாளைக்கு 30 முதல் 300 மி.கி வரை உயர்கிறது.
நோயாளிகளின் புகார்கள் இல்லை. சில நேரங்களில், உடல் செயல்பாடுகளுக்குப் பிறகு, அழுத்தம் அதிகரிக்கும். இரத்த வழங்கல் மற்றும் வடிகட்டுதல் வீதம் மாறாது, ஆனால் மைக்ரோஅல்புமினின் அளவு ஒரு நாளைக்கு 30 முதல் 300 மி.கி வரை உயர்கிறது. - 15 வருட நோய்க்குப் பிறகு, நெஃப்ரோடிக் நிலை தொடங்குகிறது. அவ்வப்போது, சிறுநீரில் இரத்தம் தோன்றுகிறது, ஒரு நாளைக்கு 300 மி.கி.க்கு அதிகமான புரதம் தொடர்ந்து கண்டறியப்படுகிறது. சரிசெய்ய முடியாத வழக்கமான உயர் இரத்த அழுத்தம். சிறுநீரகங்களின் பாத்திரங்களில் இரத்த ஓட்டம் மற்றும் குளோமருலர் வடிகட்டுதல் வீதம் குறைகிறது. இரத்தத்தில் உள்ள யூரியா மற்றும் கிரியேட்டினின் ஆகியவை அனுமதிக்கப்பட்ட நெறியை சற்று மீறுகின்றன. முகம் மற்றும் உடலின் திசுக்களின் வீக்கம் தோன்றும். ஈ.எஸ்.ஆர் மற்றும் கொலஸ்ட்ரால் அதிகரிப்பு உள்ளது, மேலும் ஹீமோகுளோபின் குறைகிறது.
- முனைய நிலை (நெஃப்ரோஸ்கிளிரோசிஸ்). வடிகட்டுதல் மற்றும் சிறுநீரக செறிவு ஆகியவற்றின் செயல்பாடு குறைகிறது. இரத்தத்தில் யூரியா மற்றும் கிரியேட்டினின் செறிவு வேகமாக வளர்ந்து வருகிறது, மேலும் புரதத்தின் அளவு குறைந்து வருகிறது. சிலிண்ட்ருரியா மற்றும் சிறுநீர் மற்றும் புரதத்தில் இரத்தத்தின் இருப்பு காணப்படுகிறது. ஹீமோகுளோபின் பேரழிவு தரும். சிறுநீரகங்களால் இன்சுலின் வெளியேற்றப்படுவது நிறுத்தப்பட்டு, சிறுநீர் கழிப்பதில் சர்க்கரை எதுவும் கண்டறியப்படவில்லை. நீரிழிவு நோயாளிகள் நிலையான சிக்கலான அழுத்தம் மற்றும் கடுமையான வீக்கம் குறித்து புகார் கூறுகின்றனர். குளுக்கோஸ் அளவு குறைந்து இன்சுலின் தேவை மறைந்துவிடும். யுரேமியா மற்றும் டிஸ்பெப்டிக் நோய்க்குறியின் அறிகுறிகள் உருவாகின்றன, உடலின் போதை ஏற்படுகிறது மற்றும் அனைத்து நாள்பட்ட சிறுநீரக செயலிழப்பும் முடிவடைகிறது.
நோயியல் நோயறிதல்
வளர்ச்சியின் தொடக்கத்தில் நெஃப்ரோபதியைக் கண்டறிதல் இதைப் பயன்படுத்தி மேற்கொள்ளப்படுகிறது:
- மருத்துவ இரத்த பரிசோதனை;
- உயிர் வேதியியலுக்கான இரத்த பரிசோதனைகள்;
- சிறுநீரின் மருத்துவ மற்றும் உயிர்வேதியியல் ஆய்வுகள்;
- சிறுநீரக இரத்த நாளங்களின் அல்ட்ராசவுண்ட்;
- ஜிம்னிட்ஸ்கி மற்றும் ரெபெர்க்கின் மாதிரிகள்.
 கவனத்தை ஈர்க்கும் முக்கிய அளவுகோல் சிறுநீரக ஆய்வில் மைக்ரோஅல்புமின் மற்றும் கிரியேட்டினின் உள்ளடக்கம் ஆகும். மைக்ரோஅல்புமினில் ஒரு நிலையான அதிகரிப்பு இருந்தால், ஒரு நாளைக்கு 30 மி.கி ஏற்றுக்கொள்ளத்தக்க விதிமுறையுடன், நெஃப்ரோபதியின் நோயறிதல் உறுதிப்படுத்தப்படுகிறது.
கவனத்தை ஈர்க்கும் முக்கிய அளவுகோல் சிறுநீரக ஆய்வில் மைக்ரோஅல்புமின் மற்றும் கிரியேட்டினின் உள்ளடக்கம் ஆகும். மைக்ரோஅல்புமினில் ஒரு நிலையான அதிகரிப்பு இருந்தால், ஒரு நாளைக்கு 30 மி.கி ஏற்றுக்கொள்ளத்தக்க விதிமுறையுடன், நெஃப்ரோபதியின் நோயறிதல் உறுதிப்படுத்தப்படுகிறது.
பிந்தைய கட்டங்களில், அத்தகைய குறிகாட்டிகளின் அடிப்படையில் நோயறிதல் தீர்மானிக்கப்படுகிறது:
- அதிகப்படியான புரதத்தின் சிறுநீரின் தோற்றம் (300 மி.கி / நாளுக்கு மேல்);
- இரத்த புரதத்தில் குறைவு;
- யூரியா மற்றும் கிரியேட்டினின் உயர் இரத்த அளவு;
- குறைந்த குளோமருலர் வடிகட்டுதல் வீதம் (30 மிலி / நிமிடத்திற்கு கீழே);
- அழுத்தம் அதிகரிப்பு;
- ஹீமோகுளோபின் மற்றும் கால்சியம் குறைதல்;
- முகம் மற்றும் உடலின் வீக்கத்தின் தோற்றம்;
- அமிலத்தன்மை மற்றும் ஹைப்பர்லிபிடிமியாவின் வெளிப்பாடு காணப்படுகிறது.
நோயறிதலைச் செய்வதற்கு முன், பிற நோயியல் நோய்களுடன் ஒப்பீட்டு நோயறிதல் செய்யப்படுகிறது:
- நாள்பட்ட பைலோனெப்ரிடிஸ். யூரோகிராபி, அல்ட்ராசவுண்ட் மற்றும் பாக்டீரியூரியா மற்றும் லுகோசைட்டூரியாவின் அறிகுறிகளின் முடிவுகள் முக்கியத்துவம் வாய்ந்தவை.
- நாள்பட்ட மற்றும் கடுமையான குளோமெருலோனெப்ரிடிஸ்.
- சிறுநீரகத்தின் காசநோய். மைக்கோபாக்டீரியா மற்றும் தாவர வளர்ச்சியின் சிறுநீர் குறிகாட்டிகளில் ஆர்வம்.
இதற்காக, அல்ட்ராசவுண்ட், சிறுநீர் மைக்ரோஃப்ளோராவின் பகுப்பாய்வு, சிறுநீரக யூரோகிராபி ஆகியவை பயன்படுத்தப்படுகின்றன.
இதுபோன்ற சந்தர்ப்பங்களில் சிறுநீரக பயாப்ஸி பயன்படுத்தப்படுகிறது:
- ஆரம்ப மற்றும் வேகமாக முன்னேறும் புரோட்டினூரியா;
- தொடர்ச்சியான ஹெமாட்டூரியா;
- வளர்ந்த நெஃப்ரோடிக் நோய்க்குறி.
நோய் சிகிச்சை
 நாள்பட்ட சிறுநீரக செயலிழப்பு மற்றும் இதய நோய்களைத் தடுப்பது (பக்கவாதம், மாரடைப்பு, கரோனரி இதய நோய்) மருந்து சிகிச்சையின் முதன்மை குறிக்கோள்.
நாள்பட்ட சிறுநீரக செயலிழப்பு மற்றும் இதய நோய்களைத் தடுப்பது (பக்கவாதம், மாரடைப்பு, கரோனரி இதய நோய்) மருந்து சிகிச்சையின் முதன்மை குறிக்கோள்.
நீரிழிவு நெஃப்ரோபதியின் வளர்ச்சியின் ஆரம்ப கட்டங்களில் முற்காப்பு நோக்கங்களுக்காக ஏ.சி.இ இன்ஹிபிட்டர்களை நியமிப்பது மற்றும் அடுத்தடுத்த திருத்தங்களுடன் குளுக்கோஸ் செறிவைக் கட்டுப்படுத்துதல் ஆகியவற்றுடன் இருக்க வேண்டும்.
முன்-நெஃப்ரோடிக் கட்டத்தின் சிகிச்சையில் பின்வருவன அடங்கும்:
- புரத உள்ளடக்கம் குறைந்து கட்டாய உணவு.
- அழுத்தம் உறுதிப்படுத்தல். பயன்படுத்தப்பட்ட மருந்துகளான என்லாபிரில், லோசார்டன், ராமிபிரில். அளவு உயர் இரத்த அழுத்தத்திற்கு வழிவகுக்கக்கூடாது.
- கொழுப்புகள், புரதங்கள் மற்றும் கார்போஹைட்ரேட்டுகளின் தாதுப் பற்றாக்குறை மற்றும் வளர்சிதை மாற்றக் கோளாறுகளை மீட்பது.
 நெஃப்ரோடிக் நிலை உணவு கட்டுப்பாடுகளுடன் சிகிச்சையளிக்கப்படுகிறது. விலங்கு கொழுப்புகள் மற்றும் விலங்கு புரதங்களை குறைவாக உட்கொள்ளும் உணவு பரிந்துரைக்கப்படுகிறது. உப்பு மற்றும் பொட்டாசியம் மற்றும் பாஸ்பரஸ் நிறைந்த உணவுகளிலிருந்து விலக்கு காட்டப்பட்டுள்ளது.
நெஃப்ரோடிக் நிலை உணவு கட்டுப்பாடுகளுடன் சிகிச்சையளிக்கப்படுகிறது. விலங்கு கொழுப்புகள் மற்றும் விலங்கு புரதங்களை குறைவாக உட்கொள்ளும் உணவு பரிந்துரைக்கப்படுகிறது. உப்பு மற்றும் பொட்டாசியம் மற்றும் பாஸ்பரஸ் நிறைந்த உணவுகளிலிருந்து விலக்கு காட்டப்பட்டுள்ளது.
இரத்த அழுத்தத்தைக் குறைத்து, இரத்தத்தில் உள்ள கொழுப்பின் அளவையும் அதன் லிப்பிட் ஸ்பெக்ட்ரத்தையும் (ஃபோலிக் மற்றும் நிகோடினிக் அமிலம், ஸ்டேடின்கள்) இயல்பாக்குவதற்கு பரிந்துரைக்கப்படுகிறது. இந்த கட்டத்தில், இரத்தச் சர்க்கரைக் குறைவு பெரும்பாலும் காணப்படுகிறது, இது இன்சுலின் பயன்படுத்த மறுப்பதற்கான வாய்ப்பைக் குறிக்கிறது.
கடைசி, முனைய கட்டத்தின் சிகிச்சை உடலின் முக்கிய செயல்பாடுகளை பராமரிப்பதை அடிப்படையாகக் கொண்டது:
- ஹீமோகுளோபின் அதிகரிப்பு - ஃபெரோப்ளெக்ஸ், ஃபென்யுல்ஸ் பயன்படுத்தப்படுகின்றன;
- எடிமாவைப் போக்க டையூரிடிக்ஸ் எடுத்துக்கொள்வது - ஹைப்போதியாசைடு, ஃபுரோஸ்மைடு;
- இரத்த சர்க்கரை அளவு சரிசெய்யப்படுகிறது;
- உடலின் போதை நீக்கப்பட்டது;
- வைட்டமின் டி 3 எடுத்துக்கொள்வதன் மூலம் எலும்பு திசுக்களில் ஏற்படும் மாற்றங்கள் தடுக்கப்படுகின்றன;
- sorbents பரிந்துரைக்கப்படுகின்றன.
கடைசி கட்டத்தில், பெரினியல் டயாலிசிஸ், ஹீமோடையாலிசிஸ் மற்றும் மாற்று அறுவை சிகிச்சைக்கு சிறுநீரகத்தைக் கண்டுபிடிப்பது போன்ற கேள்வி அவசரமாக எழுப்பப்படுகிறது.
முன்னறிவிப்பு மற்றும் தடுப்பு
 சரியான நேரத்தில் தொடங்கப்பட்ட சிகிச்சையானது மைக்ரோஅல்புமினுரியாவின் வெளிப்பாட்டை அகற்றும். புரோட்டினூரியாவின் வளர்ச்சியின் போது கூட நாள்பட்ட சிறுநீரக செயலிழப்பு ஏற்படுவதைத் தடுக்க முடியும்.
சரியான நேரத்தில் தொடங்கப்பட்ட சிகிச்சையானது மைக்ரோஅல்புமினுரியாவின் வெளிப்பாட்டை அகற்றும். புரோட்டினூரியாவின் வளர்ச்சியின் போது கூட நாள்பட்ட சிறுநீரக செயலிழப்பு ஏற்படுவதைத் தடுக்க முடியும்.
10 ஆண்டுகளாக தாமதமாக சிகிச்சையளிப்பது டைப் 1 நீரிழிவு நோயாளிகளில் பாதி மற்றும் டைப் 2 நீரிழிவு நோயாளிகளுக்கு ஒவ்வொரு 10 நோயாளிகளுக்கும் சிறுநீரக செயலிழப்புக்கு வழிவகுக்கிறது.
முனையத்தின் பிற்பகுதி ஏற்பட்டால் மற்றும் சிறுநீரக செயலிழப்பு கண்டறியப்பட்டால், இந்த செயல்முறை மாற்ற முடியாதது மற்றும் நோயாளியின் உயிரைக் காப்பாற்ற அவசர சிறுநீரக மாற்று அறுவை சிகிச்சை அல்லது ஹீமோடையாலிசிஸ் தேவைப்படுகிறது.
புள்ளிவிவரங்களின்படி, ஒவ்வொரு 15 நோயாளிகளும், டைப் 1 நீரிழிவு நோயால் கண்டறியப்பட்டவர்கள் மற்றும் 50 வயதிற்குட்பட்டவர்கள் அல்ல, நீரிழிவு நெஃப்ரோபதியால் இறக்கின்றனர்.
பின்வரும் விதிகளை பின்பற்ற வேண்டும்:
- இரத்த சர்க்கரை செறிவு கட்டாய தினசரி பல கண்காணிப்பு. உணவுக்கு முன்னும் பின்னும் குளுக்கோஸ் அளவை அளவிடவும்.
- குளுக்கோஸ் அளவுகளில் தாவல்களைத் தவிர்த்து, ஒரு உணவைக் கடைப்பிடிக்கவும். உணவில் குறைந்தபட்சம் கொழுப்புகள் மற்றும் வேகமான கார்போஹைட்ரேட்டுகள் இருக்க வேண்டும். நீங்கள் சர்க்கரையை மறுக்க வேண்டியிருக்கும். உணவு மற்றும் அதிகப்படியான உணவுக்கு இடையிலான நீண்ட இடைவெளிகளையும் விலக்க வேண்டும்.
- நெஃப்ரோபதியின் அறிகுறிகள் தோன்றும்போது, விலங்கு புரதங்கள், கொழுப்புகளின் உட்கொள்ளலைக் குறைப்பது மற்றும் உப்பு உட்கொள்வதைத் தவிர்ப்பது அவசியம்.
- குறிப்பிடத்தக்க குறிகாட்டிகளை மாற்றும்போது, சரியான நடவடிக்கைகள் எடுக்கப்பட வேண்டும். இன்சுலின் அளவை ஒரு நிபுணர் பரிந்துரைக்க வேண்டும்.
- கெட்ட பழக்கங்களை மறுக்கவும்.
 சர்க்கரை அளவை அதிகரிக்க ஆல்கஹால் உதவுகிறது, அதே நேரத்தில் நிகோடின் இரத்த நாளங்களை கட்டுப்படுத்துகிறது மற்றும் இரத்த ஓட்டத்தை சீர்குலைக்கிறது.
சர்க்கரை அளவை அதிகரிக்க ஆல்கஹால் உதவுகிறது, அதே நேரத்தில் நிகோடின் இரத்த நாளங்களை கட்டுப்படுத்துகிறது மற்றும் இரத்த ஓட்டத்தை சீர்குலைக்கிறது. - உடல் எடையைக் கட்டுப்படுத்தவும். கூடுதல் பவுண்டுகள் குளுக்கோஸ் மாற்றங்களுக்கு ஒரு பொதுவான காரணம். கூடுதலாக, உறுப்புகளுக்கு இரத்த வழங்கல் அதிக எடையிலிருந்து தொந்தரவு செய்யப்படுகிறது மற்றும் இருதய அமைப்பின் நோய்கள் ஏற்படுகின்றன.
- ஏராளமான திரவங்களை குடிப்பதன் மூலம் நீர் சமநிலையை பராமரிக்கவும். தினமும் குறைந்தது 1.5 லிட்டர் தண்ணீர் குடிக்க வேண்டும்.
- மிதமான உடல் உழைப்புடன் உள் உறுப்புகளுக்கு இரத்த விநியோகத்தை மேம்படுத்தவும். நடைபயிற்சி மற்றும் விளையாட்டு விளையாடுவது இதயத்தை இயல்பாக்குகிறது, இரத்தத்தை ஆக்ஸிஜனுடன் நிறைவு செய்கிறது மற்றும் பாதகமான காரணிகளுக்கு உடலின் எதிர்ப்பை அதிகரிக்கும்.
- சிறுநீர் பாதை நோய்த்தொற்றுகளைத் தவிர்க்கவும். தாழ்வெப்பநிலை, போதிய தனிப்பட்ட சுகாதாரம் மற்றும் பாதுகாப்பற்ற பாலியல் சிறுநீரக நோயைத் தூண்டுகிறது.
- சுய மருந்து செய்ய வேண்டாம். மருத்துவருடன் உடன்பாடு ஏற்பட்ட பின்னரே மருந்துகளை உட்கொள்ள வேண்டும். பாரம்பரிய மருத்துவத்தின் சமையல் ஒரு மருத்துவரின் மருந்துகளை மாற்றக்கூடாது, ஆனால் அதை துணைக்கு மட்டுமே பயன்படுத்த முடியும்.
- இரத்த அழுத்தத்தைக் கண்காணிக்கவும். குறிகாட்டிகள் 130/85 க்குள் இருக்க வேண்டும்.
- அழுத்தம் குறிகாட்டிகளைப் பொருட்படுத்தாமல், ACE தடுப்பான்கள் பரிந்துரைக்கப்பட வேண்டும்.
நீரிழிவு சிறுநீரக பாதிப்பு குறித்த வீடியோ பொருள்:
நீரிழிவு நோயைக் கண்டறிந்த உடனேயே தடுப்பு நடவடிக்கைகள் தொடங்கப்பட வேண்டும். டைப் 1 நீரிழிவு மற்றும் டைப் 2 நீரிழிவு நோயாளிகளுக்கு ஆண்டுக்கு இரண்டு முறை நோய் தொடங்கியதிலிருந்து 5 ஆண்டுகளுக்குப் பிறகு ஒரு மருத்துவரை சந்திக்க வேண்டும்.
மருத்துவர் வருகையின் போது, சிறுநீர் புரதம், யூரியா மற்றும் கிரியேட்டினின் ஆகியவற்றைக் கண்காணிக்க சிறுநீர் கொடுக்கப்பட வேண்டும். குறிகாட்டிகளில் முதல் மாற்றங்களில், மருத்துவர் பொருத்தமான சிகிச்சையை பரிந்துரைப்பார்.
தொந்தரவு தூக்கம் மற்றும் பசியின்மை, குமட்டல் மற்றும் பலவீனம் போன்ற தோற்றத்தில், மூச்சுத் திணறல் ஏற்பட்டால் அல்லது கண்கள் மற்றும் கைகால்களின் கீழ் வீக்கம் காணப்பட்டால், முதல் ஆபத்தான அறிகுறிகளைப் பற்றி மருத்துவரிடம் தெரிவிக்கவும்.
இவை அனைத்தும் வளர்ச்சியின் ஆரம்பத்திலேயே நீரிழிவு நெஃப்ரோபதியின் வளர்ச்சியைக் கண்டறிந்து சரியான நேரத்தில் சிகிச்சையைத் தொடங்க அனுமதிக்கும்.

 நோயாளிகளின் புகார்கள் இல்லை. சில நேரங்களில், உடல் செயல்பாடுகளுக்குப் பிறகு, அழுத்தம் அதிகரிக்கும். இரத்த வழங்கல் மற்றும் வடிகட்டுதல் வீதம் மாறாது, ஆனால் மைக்ரோஅல்புமினின் அளவு ஒரு நாளைக்கு 30 முதல் 300 மி.கி வரை உயர்கிறது.
நோயாளிகளின் புகார்கள் இல்லை. சில நேரங்களில், உடல் செயல்பாடுகளுக்குப் பிறகு, அழுத்தம் அதிகரிக்கும். இரத்த வழங்கல் மற்றும் வடிகட்டுதல் வீதம் மாறாது, ஆனால் மைக்ரோஅல்புமினின் அளவு ஒரு நாளைக்கு 30 முதல் 300 மி.கி வரை உயர்கிறது. சர்க்கரை அளவை அதிகரிக்க ஆல்கஹால் உதவுகிறது, அதே நேரத்தில் நிகோடின் இரத்த நாளங்களை கட்டுப்படுத்துகிறது மற்றும் இரத்த ஓட்டத்தை சீர்குலைக்கிறது.
சர்க்கரை அளவை அதிகரிக்க ஆல்கஹால் உதவுகிறது, அதே நேரத்தில் நிகோடின் இரத்த நாளங்களை கட்டுப்படுத்துகிறது மற்றும் இரத்த ஓட்டத்தை சீர்குலைக்கிறது.