சமீபத்திய ஆண்டுகளில், மருத்துவ புள்ளிவிவரங்கள் மிகவும் மகிழ்ச்சியாக இல்லை, ஏனென்றால் எங்கள் தோழர்கள் மேலும் மேலும் தைராய்டு பிரச்சினைகளால் பாதிக்கப்படத் தொடங்கினர்.
ஒரு விதியாக, இது இந்த உடலின் செயல்பாடுகளை மீறுவது மற்றும் ஹார்மோன்களின் போதிய உற்பத்தி அல்ல. இந்த நிகழ்வுக்கு முக்கிய காரணம் அயோடினின் குறிப்பிடத்தக்க குறைபாடு மற்றும் விரைவாக மோசமடைந்து வரும் சுற்றுச்சூழல் நிலைமை.
மிகவும் பொதுவான வியாதிகளில் ஒன்றை ஹைப்போ தைராய்டிசம் என்று அழைக்கலாம். இந்த நோயால், நீண்ட காலமாக ஹார்மோன்கள் போதுமான அளவுகளில் உற்பத்தி செய்யப்படுகின்றன.
நோயின் வளர்ச்சியின் மென்மையும் ரகசியமும் இருந்தபோதிலும், தெளிவான அறிகுறிகளால் பெரும்பாலும் அதன் புறக்கணிக்கப்பட்ட வடிவங்களை மருத்துவர்கள் கண்டறிந்து, விரைவில் உதவியை நாட வேண்டிய கட்டாயத்தில் உள்ளனர்.
நோய்வாய்ப்படும் அபாயத்தை இயக்குபவர் யார்?
தைராய்டு சுரப்பியுடன் இதே போன்ற பிரச்சினைகள் நபரின் பாலினம் மற்றும் வயதைப் பொருட்படுத்தாமல் ஏற்படலாம். ஆபத்து குழுவில் பாதிக்கப்பட்ட அல்லது நோய்வாய்ப்பட்ட நோயாளிகள் உள்ளனர்:
- உள்ளூர் கோயிட்டர்;
- ஆட்டோ இம்யூன் தைராய்டிடிஸ்;
- subacute தைராய்டிடிஸ்.
ஹைப்போ தைராய்டிசம் ஹைப்போதலாமஸ் மற்றும் பிட்யூட்டரி சுரப்பியின் செயலிழப்புகளால் கணிசமாக மேம்படுத்தப்படுகிறது. மருத்துவ பரிசோதனையின் போது ஹார்மோன் அளவுகளில் சரிவு ஏற்பட்டால், இந்த நிலைக்கு காரணம் நிறுவப்பட வேண்டும் மற்றும் ஹார்மோன்களுக்கான கூடுதல் இரத்த பரிசோதனைகள் எடுக்கப்பட வேண்டும்.
ஹைப்போ தைராய்டிசத்தின் வளர்ச்சிக்கான முன்நிபந்தனைகள்
மருத்துவத்திற்கு முதன்மை மற்றும் இரண்டாம் நிலை ஹைப்போ தைராய்டிசம் தெரியும்.
முதன்மை
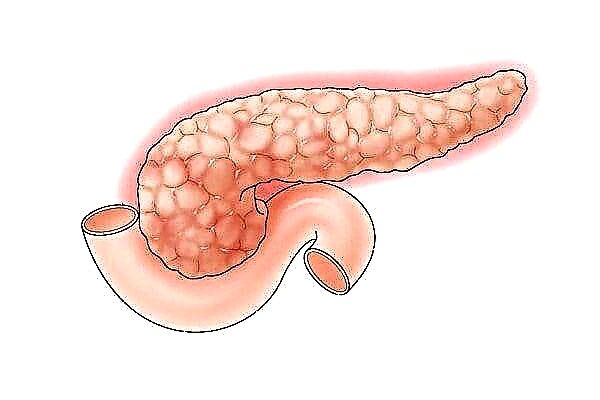
இந்த வழக்கில், தைராய்டு சுரப்பியில் மட்டுமே அழிவு ஏற்படுகிறது. இந்த நோயியல் செயல்முறை ஹார்மோன் உற்பத்தியில் படிப்படியாக குறைவதைத் தூண்டுகிறது.
பல காரணங்கள் இருக்கலாம்.
முதலாவதாக, பல்வேறு வகையான நியோபிளாம்கள், தொற்று நோய்கள், காசநோய் மற்றும் உறுப்பு அழற்சி ஆகியவற்றைக் கவனிக்க வேண்டும்.
கூடுதலாக, ஹைப்போ தைராய்டிசத்திற்கான முன்நிபந்தனைகள் இதன் விளைவாக சிகிச்சை முறைகளின் சிக்கல்கள்:
- அறுவை சிகிச்சை;
- கதிரியக்க அயோடினைப் பயன்படுத்தி நச்சு கோயிட்டரின் சிகிச்சை;
- பல அயோடின் அடிப்படையிலான மருந்துகளின் பயன்பாடு;
- கழுத்துக்கு அருகில் அமைந்துள்ள அந்த உறுப்புகளின் புற்றுநோய் புண்களுக்கு கதிர்வீச்சு சிகிச்சையின் பயன்பாடு.
மிக பெரும்பாலும், ஹைப்போபிளாசியா காரணமாக ஹார்மோன்கள் போதுமான அளவு உற்பத்தி செய்யப்படுவதில்லை. கருப்பையக வளர்ச்சியின் போது ஏற்படும் குறைபாடுகள் காரணமாக தைராய்டு சுரப்பியின் வளர்ச்சியடையாததால் இந்த நோய் வகைப்படுத்தப்படுகிறது. இந்த நோயியல் பிறப்பு முதல் 2 வயது வரையிலான குழந்தைகளுக்கு ஏற்படுகிறது.
நீரிழிவு நோய்க்கு ஹைப்போ தைராய்டிசம் ஒரு முன்நிபந்தனையாக இருக்கலாம்!
இரண்டாம் நிலை
இரண்டாம் நிலை ஹைப்போ தைராய்டிசத்தைப் பற்றி பேசுகையில், அவை தைராய்டு-தூண்டுதல் ஹார்மோனின் செயல்பாட்டில் குறுக்கீடுகள் என்று பொருள். இது ஒரு போதிய கட்டமைப்பைப் பெறலாம் அல்லது கொள்கையளவில் உருவாக்கப்படாமல் போகலாம். எந்தவொரு சந்தர்ப்பத்திலும், உடற்கூறியல் ரீதியாக மாறாத உறுப்பு உடலுக்கு தைராக்ஸைன் வழங்க முடியாது.
பிட்யூட்டரி செல்கள் சேதமடைவதற்கான காரணம் உள்விளைவு கோளாறுகள்:
- காயங்கள்
- நியோபிளாம்கள்;
- போதிய இரத்த ஓட்டம்;
- ஆட்டோ இம்யூன் அழிவு.
முதன்மை மற்றும் இரண்டாம் நிலை ஹைப்போ தைராய்டிசத்திற்கு இடையிலான முக்கிய வேறுபாடு, உள் சுரப்பின் பிற உறுப்புகளுக்கு சேதம் ஏற்படும் அறிகுறிகளின் மருத்துவப் படத்தைக் கடைப்பிடிப்பதாகும், எடுத்துக்காட்டாக, அட்ரீனல் சுரப்பிகள் மற்றும் கருப்பைகள். இதைக் கருத்தில் கொண்டு, மிகவும் கடுமையான மீறல்கள் காணப்படுகின்றன:
- நுண்ணறிவு குறைந்தது;
- பிறப்புறுப்பு பகுதியின் கோளாறுகள்;
- அதிகப்படியான உடல் முடி;
- எலக்ட்ரோலைட் தொந்தரவுகள்.
பல "முகமூடிகளுக்கு" பின்னால் ஹைப்போ தைராய்டிசம் மறைக்கப்படலாம் என்பதை அறிவது முக்கியம். ஒரு ஹார்மோன் குறைபாட்டால், பெண்கள், மனச்சோர்வடைந்து, தூக்கமின்மை மற்றும் பிற தூக்கக் கோளாறுகளால் துன்புறுத்தப்படுகிறார்கள்.
நீங்கள் நோய்க்கு சிகிச்சையளிக்கவில்லை என்றால், காலப்போக்கில், இன்ட்ராக்ரானியல் உயர் இரத்த அழுத்தத்தின் நோய்க்குறி உருவாகிறது மற்றும் நிலையான ஒற்றைத் தலைவலி காணப்படுகிறது.
மறைந்த ஹைப்போ தைராய்டிசம் பெரும்பாலும் தொராசி மற்றும் கர்ப்பப்பை வாய் ஆஸ்டியோகாண்ட்ரோசிஸ் என்ற போர்வையில் செல்கிறது.
பெரும்பாலும், நோயின் இதய “முகமூடிகள்” ஏற்படுகின்றன: குறைந்த அடர்த்தி கொண்ட இரத்தக் கொழுப்பு மற்றும் இரத்த அழுத்தத்தில் குறிப்பிடத்தக்க அதிகரிப்பு.
என்ன சோதனைகள் தேவை?
ஒரு விதியாக, ஹைப்போ தைராய்டிசம் தைராய்டு ஹார்மோன் குறைபாட்டுடன் தொடர்புடையது. இந்த நிலை ஆற்றல் இருப்புகளை விரைவாகக் குறைக்கிறது. எனவே, முதலில், நீங்கள் ஹார்மோன்களுக்கான சோதனைகளை எடுக்க வேண்டும்.
இத்தகைய மருத்துவ ஆய்வுகள் சரியான நோயறிதலை நிறுவவும் முழு சிகிச்சையைத் தொடங்கவும் உதவுகின்றன. பிந்தையது பின்வரும் காரணிகளைப் பொறுத்தது:
- நோயாளியின் பொதுவான நிலை;
- வயது வகை;
- நோய் புறக்கணிப்பு.
தைராய்டு சுரப்பியின் செயல்பாட்டின் அளவையும் அதன் சேதத்தின் அளவையும் தீர்மானிக்க உதவும் ஒரு சிறப்பு சோதனையை நடத்துவது மிதமிஞ்சியதாக இருக்காது.
ஆரம்பத்தில், மருத்துவர் சிரை இரத்தத்தை பகுப்பாய்வு செய்ய பரிந்துரைக்கிறார். ஒரு நோயியல் இருந்தால், அதில் உள்ள ஹார்மோன்கள் அனுமதிக்கப்பட்ட நெறியின் அளவை விடக் குறைவாக இருக்கும். ஆரோக்கியமான ஆணுக்கு, ஏற்றுக்கொள்ளக்கூடிய காட்டி 9 முதல் 25 மில்லி வரையிலும், ஒரு பெண்ணுக்கு 9 முதல் 18 வரையிலும் இருக்கும்.
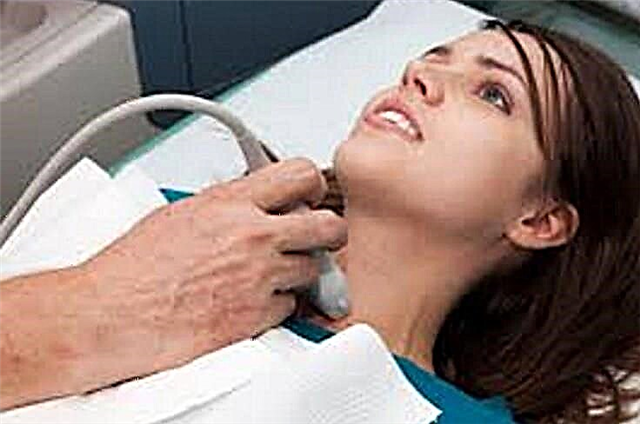
அல்ட்ராசவுண்ட் பரிசோதனை (அல்ட்ராசவுண்ட்) குறைவான தகவலறிந்ததாக இருக்காது. அதன் முடிவுகளின்படி, தைராய்டு சுரப்பியின் விலகலின் அளவை மருத்துவரால் அடையாளம் காண முடியும் மற்றும் ஹைப்போ தைராய்டிசத்தின் புறக்கணிப்பை நிறுவ முடியும்.
பருவமடைதல் மற்றும் மாதவிடாய் காலத்தில் உறுப்பு சற்று விரிவடையக்கூடும் என்பதை நினைவில் கொள்ள வேண்டும். அத்தகைய காட்டி நெறியாக கருதப்படுகிறது.
ஹார்மோன் சோதனைகள் ஒவ்வொன்றாக மாறுபடும். நோயாளிக்கு TSH (பிட்யூட்டரி சுரப்பியின் தைராய்டு-தூண்டுதல் ஹார்மோன்) க்கு இரத்த தானம் பரிந்துரைக்கப்படலாம். அதன் அதிகரித்த விகிதத்துடன், குறைக்கப்பட்ட தைராய்டு செயல்பாட்டைப் பற்றி பேசலாம். இந்த சூழ்நிலையில், நோயாளி கூடுதலாக ட்ரையோடோதைரோனைன் (டி 3) மற்றும் தைராக்ஸின் (டி 4) பற்றிய ஆய்வுக்கு உட்படுத்தப்பட வேண்டும்.
பெறப்பட்ட தரவுகளின் அடிப்படையில், உட்சுரப்பியல் நிபுணர் பொருத்தமான மருந்து சிகிச்சையை பரிந்துரைப்பார், இது நோயாளி சரியாக பின்பற்ற வேண்டும். இல்லையெனில், ஹார்மோன் குறைபாடு நாள்பட்டதாகிவிடும். மேம்பட்ட கட்டங்களில், மைக்ஸெடிமா கோமா உருவாகலாம்.
பகுப்பாய்வு எப்போது நம்பகமானதாக இருக்கும்?
பகுப்பாய்வு செய்வதற்கான இரத்த மாதிரி நாளுக்கு 30 நாட்களுக்கு முன்னர் மிகவும் துல்லியமான முடிவைப் பெற, வேறு மருத்துவரின் பரிந்துரைகள் இல்லாவிட்டால் ஹார்மோன்களை விலக்க வேண்டும். கூடுதலாக, நீங்கள் குறைந்தது 2-3 நாட்களை விட்டுவிட வேண்டும்:
- அயோடின் கொண்ட மருந்துகளின் பயன்பாடு;
- செயலில் உடல் செயல்பாடு;
- புகைத்தல் மற்றும் ஆல்கஹால்.
ஹார்மோன்களுக்கான இரத்தம் வெறும் வயிற்றுக்கு தானம் செய்யப்படுகிறது என்பதை நினைவில் கொள்ள வேண்டும். மேலும், நோயாளி குறைந்தது அரை மணி நேரம் ஓய்வில் இருக்க வேண்டும்.
ஹைப்போ தைராய்டிசத்தின் ஆபத்து என்ன?
பல உறுப்புகள் மற்றும் கிட்டத்தட்ட அனைத்து உடல் அமைப்புகளின் இயல்பான செயல்பாடு தைராய்டு சுரப்பியின் போதுமான செயல்பாட்டைப் பொறுத்தது. அதனால்தான் தைராய்டு சுரப்பியை தவறாமல் கண்காணிப்பது மிகவும் முக்கியமானது மற்றும் ஆபத்தான அறிகுறிகள் இருந்தால், உட்சுரப்பியல் நிபுணரால் சரியான நேரத்தில் பரிசோதிக்கப்பட வேண்டும்.
நீரிழிவு மற்றும் இதய செயலிழப்புக்கு ஆளாகக்கூடியவர்களுக்கு ஹைப்போ தைராய்டிசம் ஆபத்தானது. கர்ப்பிணி பெண்கள் குறிப்பாக கவனமாக இருக்க வேண்டும்.
ஹார்மோன் அளவு குறைவது கருவின் வளர்ச்சியை மோசமாக பாதிக்கிறது மற்றும் கருச்சிதைவு அல்லது முன்கூட்டிய பிறப்பை கூட ஏற்படுத்தும்.
கூடுதலாக, தைராய்டு சுரப்பியில் உள்ள கோளாறுகள் மலட்டுத்தன்மையை ஏற்படுத்தும்.
இந்த நாளமில்லா வியாதியின் போக்கில், இரத்தத்தில் உள்ள ஹார்மோன்களின் ஏற்றத்தாழ்வுடன் தொடர்புடைய உடலில் ஏற்படும் மாற்றங்களை மாற்ற முடியாத சாத்தியக்கூறுகள் அதிகம். இந்த காரணத்திற்காக, சரியான நேரத்தில் ஹார்மோன்களுக்கு இரத்த பரிசோதனை செய்வது முக்கியம்.