டைப் 1 நீரிழிவு நோயைக் கண்டறிந்த நோயாளிகளுக்கு சிகிச்சையளிக்க இன்சுலின் ஹுமுலின் என்.பி.எச் பயன்படுத்தப்படுகிறது. கணையத்தால் இன்சுலின் என்ற ஹார்மோனை சுயாதீனமாக உற்பத்தி செய்ய முடியவில்லை என்ற உண்மையால் நோயாளிகள் பாதிக்கப்படுகின்றனர்.
மனித இன்சுலின் மாற்றாக ஹுமுலின் உள்ளது. பல விமர்சனங்கள் இந்த மருந்தின் செயல்திறனையும் அதன் எளிதான சகிப்புத்தன்மையையும் குறிக்கின்றன.
மருந்தின் விலை 1,500 ரூபிள் வரை மாறுபடும். இன்று, நீங்கள் மருந்தின் ஏராளமான ஒப்புமைகளையும், அதேபோல் ஒத்த மருந்துகளையும் காணலாம்.
மருந்தின் முக்கிய பண்புகள்
இந்த மருந்து இன்சுலின் சார்ந்த நீரிழிவு நோய் முன்னிலையிலும், கர்ப்ப காலத்தில் டைப் 2 நீரிழிவு நோயிலும் பயன்படுத்தப்படுகிறது.
ஹுமுலின் என்ற மருந்தின் பல வகைகள் உள்ளன.
இந்த மருந்துகள் உடலில் செயல்படும் நேரத்தில் வேறுபடுகின்றன.
இன்றுவரை, பின்வரும் வகையான மருந்துகள் மருந்து சந்தையில் கிடைக்கின்றன:
- இன்சுலின் ஹுமுலின் பி (சீராக்கி) - ஒரு குறுகிய செயல்பாட்டு மருந்து.
- ஹுமுலின் என்.பி.எச் என்பது நடுத்தர வெளிப்பாட்டின் ஒரு மருந்து ஆகும், இது நிர்வாகத்திற்கு ஒரு மணி நேரத்திற்குப் பிறகு செயல்பாட்டைக் காட்டத் தொடங்குகிறது, மேலும் ஆறு முதல் எட்டு மணி நேரத்திற்குப் பிறகு அதிகபட்ச விளைவு அடையப்படுகிறது.
- இன்சுலின் ஹுமுலின் எம் 3 என்பது வெளிப்பாட்டின் அடிப்படையில் நடுத்தர கால மருந்தாகும். இன்சுலின் ஹுமுலின் ரெகுலர் மற்றும் ஹுமுலின் என்.பி.எச் ஆகியவற்றைக் கொண்ட இரண்டு கட்ட இடைநீக்க வடிவத்தில் கிடைக்கிறது.
மருந்தின் முக்கிய விளைவு குளுக்கோஸ் வளர்சிதை மாற்றத்தின் செயல்முறையை ஒழுங்குபடுத்துவதோடு, புரத அனபோலிசத்தை துரிதப்படுத்துவதையும் நோக்கமாகக் கொண்டுள்ளது.
பின்வரும் காரணிகளின் முன்னிலையில் டைப் 2 நீரிழிவு நோய்க்கு சிகிச்சையளிக்க ஹுமுலின் ரெகுலேட்டர் பயன்படுத்தப்படுகிறது:
- சிக்கலான சிகிச்சையின் போது சர்க்கரையை குறைக்கும் மருந்துகளுக்கு எதிர்ப்பின் வெளிப்பாடு இருந்தால்;
- கெட்டோஅசிடோசிஸின் வளர்ச்சி;
- காய்ச்சல் தொற்று தொடங்கியிருந்தால்;
- வளர்சிதை மாற்ற கோளாறுகள் ஏற்படுகின்றன;
- என்றால், நோயாளியை இன்சுலின் சிகிச்சையின் நீண்ட காலத்திற்கு மாற்ற வேண்டிய அவசியம் உள்ளது.
இன்சுலின் ஹுமுலின் என்ற மருந்தை இரண்டு முக்கிய வடிவங்களில் வழங்கலாம்:
- சருமத்தின் கீழ் செலுத்தப்படும் ஊசிக்கான இடைநீக்கம்.
- ஊசிக்கான தீர்வு.
இன்று, ஹுமுலினுக்கு பதிலாக ஏராளமான மருந்துகள் உள்ளன. இவை அனலாக் மருந்துகள், அவற்றின் கலவையில் அதே செயலில் உள்ள பொருள் - இன்சுலின். இந்த மாற்றுகளில் பின்வருவன அடங்கும்:
- ஆக்ட்ராபிட் மற்றும் அப்பிட்ரா;
- பயோசுலின் மற்றும் பெர்சுலின்;
- ஜென்சுலின் மற்றும் ஐசோபன் இன்சுலின்;
- இன்சுலாங் மற்றும் இன்சுமான்;
- லாண்டஸ் மற்றும் பென்சுலின்.
சில சந்தர்ப்பங்களில், புரோட்டமைன் ஹாக்டார்னின் பயன்பாடு. நீங்களே மருந்துகளைத் தேர்ந்தெடுப்பது அல்லது மாற்றுவது தடைசெய்யப்பட்டுள்ளது. நோய்க்குறியியல் மற்றும் தனிப்பட்ட குணாதிசயங்களின் தீவிரத்தை கணக்கில் எடுத்துக்கொண்டு, சரியான மருந்துகளில் நோயாளிக்கு தேவையான மருந்தை கலந்துகொள்ளும் மருத்துவர் மட்டுமே பரிந்துரைக்க முடியும்.
மருந்து பயன்படுத்துவதற்கான வழிமுறைகள்
 நோயாளியின் தனிப்பட்ட குணாதிசயங்கள் மற்றும் இரத்தத்தில் உள்ள குளுக்கோஸின் அளவை அடிப்படையாகக் கொண்டு, மருந்தின் அனைத்து அளவுகளும் கலந்துகொள்ளும் மருத்துவரால் பரிந்துரைக்கப்படுகின்றன.
நோயாளியின் தனிப்பட்ட குணாதிசயங்கள் மற்றும் இரத்தத்தில் உள்ள குளுக்கோஸின் அளவை அடிப்படையாகக் கொண்டு, மருந்தின் அனைத்து அளவுகளும் கலந்துகொள்ளும் மருத்துவரால் பரிந்துரைக்கப்படுகின்றன.
ஹுமுலின் ஹுமுலின் பிரதான உணவுக்கு அரை மணி நேரத்திற்கு முன்பு ரெகுலேட்டர் செலுத்த பரிந்துரைக்கப்படுகிறது, அதே நேரத்தில் அதிகபட்ச தினசரி ஊசி மருந்துகள் ஆறுக்கு மிகாமல் இருக்க வேண்டும்.
சில சந்தர்ப்பங்களில், ஊசி போடப்படுவது சாப்பிடுவதற்கு முன்பு அல்ல, ஆனால் ஒரு மணி நேரம் அல்லது இரண்டு நாட்களுக்குப் பிறகு.
லிபோடிஸ்ட்ரோபி உருவாவதைத் தவிர்ப்பதற்காக ஒவ்வொரு புதிய ஊசி ஒரு புதிய இடத்திலும் அறிமுகப்படுத்தப்பட வேண்டும். அத்தகைய ஒரு சீராக்கி தோலடி, உள்ளுறுப்பு மற்றும் நரம்பு வழியாக கூட நிர்வகிக்கப்படலாம். பிந்தைய முறைகள் குறிப்பாக அறுவை சிகிச்சையின் போது அல்லது ஒரு நோயாளிக்கு நீரிழிவு கோமாவுடன் மருத்துவர்களால் கடைப்பிடிக்கப்படுகின்றன.
கூடுதலாக, சில சந்தர்ப்பங்களில் மருந்து நீண்ட காலமாக செயல்படும் ஆண்டிபிரைடிக் மருந்துகளுடன் இணைக்கப்படுகிறது.
மருந்துகளின் தேவையான அளவு ஒரு மருத்துவ நிபுணரால் தீர்மானிக்கப்படுகிறது, பொதுவாக ஒரு நாளைக்கு 30 முதல் 40 அலகுகள் வரை இருக்கும்.
இன்சுலின் ஹுமுலின் என்.பி.எச் என்ற மருந்தைப் பொறுத்தவரை, அதை நரம்பு வழியாக நிர்வகிக்க கண்டிப்பாக தடைசெய்யப்பட்டுள்ளது. ஒரு இடைநீக்கம் அல்லது குழம்பு தோலின் கீழ் நிர்வகிக்கப்படுகிறது அல்லது சில சந்தர்ப்பங்களில், உள்முகமாக.
ஒரு ஊசி சரியாக செய்ய, உங்களுக்கு சில திறன்கள் தேவைப்படும்.
மருந்து ஊசி போடுவது எப்படி?
 சருமத்தின் கீழ் இன்சுலின் ஊசி அறிமுகப்படுத்தப்படுவதன் மூலம், ஊசி இரத்த நாளத்திற்குள் நுழையாமல் பார்த்துக் கொள்ள வேண்டும், மேலும் ஊசி போடுவதற்கு முன்பு உடனடியாக மசாஜ் இயக்கங்களையும் செய்ய வேண்டாம்.
சருமத்தின் கீழ் இன்சுலின் ஊசி அறிமுகப்படுத்தப்படுவதன் மூலம், ஊசி இரத்த நாளத்திற்குள் நுழையாமல் பார்த்துக் கொள்ள வேண்டும், மேலும் ஊசி போடுவதற்கு முன்பு உடனடியாக மசாஜ் இயக்கங்களையும் செய்ய வேண்டாம்.
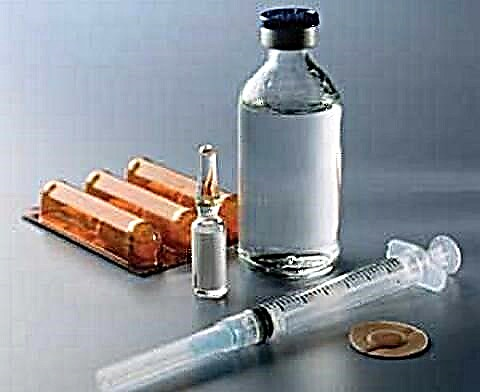
இன்றுவரை, இன்சுலின் ஊசி போட பல்வேறு சிறப்பு சாதனங்கள் உள்ளன. கார்ட்ரிட்ஜ்கள், ஒரு சிரிஞ்ச் பேனா, இன்சுலின் சிரிஞ்ச்கள் ஆகியவை இதில் அடங்கும்.
இடைநீக்கத்தைப் பயன்படுத்துவதற்கு முன்பு, அதை உள்ளங்கையில் உருட்ட வேண்டும், இதனால் ஆம்பூலுக்குள் இருக்கும் திரவம் ஒரே மாதிரியாக மாறும். அதே நேரத்தில், நுரை தோற்றத்திற்கு பங்களிக்கும் சோர்னிங்கையும் தவிர்க்க வேண்டும்.
உட்செலுத்தலுக்கு இன்சுலின் சிரிஞ்ச் பயன்படுத்தப்பட்டால், மருத்துவர் பரிந்துரைக்கும் டோஸ் 1 மில்லிலிட்டருக்கு 100 யூனிட் என்ற விகிதத்தில் அமைக்கப்படுகிறது. சிறப்பு தோட்டாக்கள் பயன்பாட்டிற்கான அவற்றின் சொந்த வழிமுறைகளைக் கொண்டுள்ளன, அவற்றை நீங்கள் முதலில் அறிந்திருக்க வேண்டும். ஒரு விதியாக, ஒரு ஊசியை எவ்வாறு சரியாக நூல் மற்றும் கட்டுவது என்பது பற்றிய தகவல்கள் இதில் உள்ளன. மேலும், இத்தகைய சாதனங்கள் ஒற்றை பயன்பாட்டிற்கு மட்டுமே நோக்கம் கொண்டவை, அவற்றை மீண்டும் நிரப்புவது கண்டிப்பாக தடைசெய்யப்பட்டுள்ளது.
NPH ஐ ரெகுலேட்டருடன் இணைந்து பயன்படுத்தலாம். இந்த வழக்கில், குறுகிய-செயல்பாட்டு இன்சுலின் முதலில் சேகரிக்கப்பட வேண்டும், பின்னர் நீடிக்க வேண்டும். இரண்டு மருந்துகளும் கலக்காதபடி ஒரு கோணத்தை கவனமாக உருவாக்கவும்.
பின்வரும் மருந்துகளின் குழுக்கள் உட்செலுத்தப்பட்ட மருந்துகளின் செயல்திறனைக் குறைக்கும் என்பதையும் கவனத்தில் கொள்ள வேண்டும்:
- வாய்வழி கருத்தடை.
- கார்டிகோஸ்டீராய்டுகள்.
- தைராய்டு நோய்களுக்கான சிகிச்சைக்கான ஹார்மோன் மருந்துகள்.
- சில வகையான டையூரிடிக்ஸ் மற்றும் ஆண்டிடிரஸண்ட்ஸ்.
சர்க்கரையை குறைக்கும் விளைவை அதிகரிக்க, இது போன்ற வழிமுறைகள்:
- இரத்தச் சர்க்கரைக் குறைவு மாத்திரைகள்;
- அசிடைல்சாலிசிலிக் அமிலம்;
- ஆல்கஹால் மற்றும் அதைக் கொண்ட தயாரிப்புகள்.
கூடுதலாக, சல்போனமைடுகள் சர்க்கரையை குறைக்கும் விளைவை அதிகரிக்க முடியும்.
மருந்துகளைப் பயன்படுத்துவதற்கான முன்னெச்சரிக்கைகள்
 கலந்துகொண்ட மருத்துவரின் அனைத்து பரிந்துரைகளும் அறிவுறுத்தல்களும் கண்டிப்பாக பின்பற்றப்பட்டால் மட்டுமே மருந்தின் நடுநிலை விளைவு மற்றும் உடலில் அதன் விளைவு உறுதி செய்யப்படுகிறது.
கலந்துகொண்ட மருத்துவரின் அனைத்து பரிந்துரைகளும் அறிவுறுத்தல்களும் கண்டிப்பாக பின்பற்றப்பட்டால் மட்டுமே மருந்தின் நடுநிலை விளைவு மற்றும் உடலில் அதன் விளைவு உறுதி செய்யப்படுகிறது.
பக்க விளைவுகள் ஏற்படக்கூடிய சந்தர்ப்பங்கள் உள்ளன.
பக்க விளைவுகளின் நிகழ்வு பெரும்பாலும் ஊசி நுட்பத்தை மீறுவது அல்லது பரிந்துரைக்கப்பட்ட அளவுகளை மீறுவது ஆகியவற்றுடன் தொடர்புடையது.
முக்கிய முன்னெச்சரிக்கைகள் பின்வருவனவற்றை உள்ளடக்குகின்றன:
- இரத்தச் சர்க்கரைக் குறைவு ஏற்படக்கூடும், இதன் கடுமையான வடிவம் பெரும்பாலும் இரத்தச் சர்க்கரைக் கோமாவின் தொடக்கத்தை ஏற்படுத்துகிறது. நோயாளி மனச்சோர்வு மற்றும் நனவு இழப்பை அனுபவிக்கலாம்.
- ஒவ்வாமை எதிர்விளைவுகளின் வளர்ச்சி, அவை சருமத்தின் அரிப்பு, சிவத்தல், திசுக்களின் வீக்கம் போன்ற வடிவங்களில் வெளிப்படுகின்றன. இத்தகைய அறிகுறியியல் தற்காலிகமானது, மேலும், ஒரு விதியாக, ஓரிரு நாட்களுக்குப் பிறகு சுயாதீனமாக செல்கிறது.
- ஒரு முறையான ஒவ்வாமை தோற்றம். இத்தகைய எதிர்வினைகள் சுவாசம், இதயத் துடிப்பு மற்றும் நிலையான மதிப்புகளுக்குக் கீழே இரத்த அழுத்தம் குறைதல் போன்ற சிக்கல்களின் வடிவத்தில் உருவாகின்றன. மூச்சுத் திணறல் மற்றும் அதிகரித்த வியர்வை தோன்றும்.
அரிதாக, லிபோடிஸ்ட்ரோபியைக் காணலாம். மதிப்புரைகளின்படி, அத்தகைய எதிர்மறை வெளிப்பாடு விலங்கு தோற்றத்தின் தயாரிப்புகளில் மட்டுமே இருக்க முடியும்.
மருந்து கண்டிப்பாக முரணாக உள்ளது:
- இரத்தச் குளுக்கோஸ் அளவைக் குறைக்கும் திறனைக் கொண்டிருப்பதால், இரத்தச் சர்க்கரைக் குறைவின் முன்னிலையில்;
- மருந்தின் ஒன்று அல்லது அதற்கு மேற்பட்ட கூறுகளுக்கு அதிக உணர்திறன் காணப்பட்டால்.
முறையற்ற முறையில் தேர்ந்தெடுக்கப்பட்ட டோஸ் அல்லது அதிகப்படியான அளவு பின்வரும் அறிகுறிகளின் வடிவத்தில் தன்னை வெளிப்படுத்தலாம்:
- இரத்த சர்க்கரையின் குறிப்பிடத்தக்க குறைவு இயல்பை விட குறைவாக உள்ளது.
- பதட்டத்தின் அதிகரித்த நிலை.
- தலைவலி.
- நடுக்கம் மற்றும் உடலின் பொதுவான பலவீனம்.
- வலிப்புத்தாக்கங்களின் தோற்றம்.
- சருமத்தின் பல்லர்.
- குளிர் வியர்வையின் தோற்றம்.
மேலே உள்ள அறிகுறிகளை அகற்ற, எளிதில் ஜீரணிக்கக்கூடிய கார்போஹைட்ரேட்டுகள் அதிக அளவில் உள்ள உணவுகளை நீங்கள் உண்ணலாம். அதிகப்படியான அளவு கடுமையானதாக இருந்தால், உடனடியாக மருத்துவ நிபுணரை தொடர்பு கொள்ள வேண்டும்.
கர்ப்ப காலத்தில் அல்லது தாய்ப்பால் கொடுக்கும் போது மருந்துகளைப் பயன்படுத்தலாம். முதல் மூன்று மாதங்களில் பெண்களுக்கு ஹார்மோனின் தேவை குறைகிறது, அதன் பிறகு (இரண்டாவது மற்றும் மூன்றாவது மூன்று மாதங்களில்) இது அதிகரிக்கிறது என்பதை கவனத்தில் கொள்ள வேண்டும்.
மருத்துவ ஆய்வுகள் இன்சுலின் ஊசி போடுவது ஒரு பிறழ்வு விளைவைக் கொண்டிருக்கவில்லை என்பதைக் காட்டுகிறது.
மருந்தைப் பயன்படுத்தும் போது சிறப்பு வழிமுறைகள்
 சில நேரங்களில் இதேபோன்ற விளைவைக் கொண்ட நோயாளியை மற்றொரு மருந்தின் பயன்பாட்டிற்கு மாற்றுவது அவசியம்.
சில நேரங்களில் இதேபோன்ற விளைவைக் கொண்ட நோயாளியை மற்றொரு மருந்தின் பயன்பாட்டிற்கு மாற்றுவது அவசியம்.
அத்தகைய முடிவு கலந்துகொள்ளும் மருத்துவரால் மட்டுமே எடுக்கப்படுகிறது.
ஹார்மோனின் செயல்பாடு, அதன் வகை அல்லது வகை, உற்பத்தி முறை உள்ளிட்ட எந்த மாற்றங்களுக்கும், முன்னர் பயன்படுத்தப்பட்ட மருந்துகளின் அளவை மதிப்பாய்வு செய்ய வேண்டியிருக்கும்.
புதிய மருந்தின் முதல் பயன்பாட்டிற்குப் பிறகு அளவு திருத்தம் தோன்றும். ஒவ்வொரு குறிப்பிட்ட வழக்கையும் பொறுத்து, சில வாரங்கள் அல்லது மாதங்களுக்குப் பிறகு, அளவு மாற்றங்களை படிப்படியாக செய்யலாம்.
பின்வரும் காரணிகளை வெளிப்படுத்தியதன் விளைவாக இன்சுலின் அளவின் அதிகரிப்பு தேவைப்படலாம்:
- கடுமையான நரம்பு அதிர்ச்சிகள் அல்லது உணர்ச்சி மன அழுத்தம்;
- அதிகரித்த உடல் செயல்பாடு.
கூடுதலாக, நிர்வகிக்கப்படும் மருந்தின் குறைந்த அளவு தேவைப்படலாம். ஒரு விதியாக, அட்ரீனல் சுரப்பிகள், பிட்யூட்டரி சுரப்பி, கல்லீரல் அல்லது சிறுநீரகங்களின் செயலிழப்பின் விளைவாக இது வெளிப்படுகிறது.
ஒவ்வாமை எதிர்விளைவுகளின் வெளிப்பாடு சில நேரங்களில் முறையற்ற ஊசி மற்றும் அறிவுறுத்தல்களில் குறிப்பிடப்பட்டுள்ள விதிகளுக்கு இணங்காததால் நிகழ்கிறது என்பதையும் நினைவில் கொள்ள வேண்டும்.
மருந்தைப் பயன்படுத்துவதற்கு முன், நீங்கள் பின்வரும் விதிகளை நினைவில் கொள்ள வேண்டும்:
- அதில் வண்டல் அல்லது கொந்தளிப்பு காணப்பட்டால் ஊசி போடுவதற்கான தீர்வை ஒருபோதும் பயன்படுத்த வேண்டாம்.
- இன்சுலின் அறிமுகம் அறை வெப்பநிலையில் செய்யப்பட வேண்டும்.
நோயாளி அதிகரித்த அளவு இன்சுலின் (ஒரு நாளைக்கு நூறு யூனிட்டுகளுக்கு மேல்) பயன்படுத்தினால், அவர் மருத்துவமனையில் சேர்க்கப்பட வேண்டும் மற்றும் மருத்துவ பணியாளர்களின் நிலையான கண்காணிப்பில் இருக்க வேண்டும். இன்சுலின் எவ்வாறு செயல்படுகிறது என்பது இந்த கட்டுரையில் உள்ள வீடியோவின் தலைப்பு.