உடலில் இன்சுலின் பங்கு மிகைப்படுத்தப்படுவதற்கு நம்பத்தகாதது. இன்சுலின் குறைபாட்டின் எந்த அளவும் ஒரு தீவிர நாளமில்லா நோயால் நிரம்பியுள்ளது - நீரிழிவு நோய். 40 ஆண்டுகளுக்கு முன்பு, நீரிழிவு நோயாளிகள் 10-15 ஆண்டுகளுக்கு மேல் வாழ்ந்ததில்லை.
இரத்த குளுக்கோஸ் அளவை இயல்பாக்குவதற்கு நவீன மருத்துவம் மிகவும் பொருத்தமான கரையக்கூடிய மனித மரபணு ரீதியாக வடிவமைக்கப்பட்ட இன்சுலினைப் பயன்படுத்துகிறது. இந்த மருந்துக்கு நன்றி, நீரிழிவு ஒரு வாக்கியமாக நின்றுவிட்டது, நோயாளிகளுக்கு முழு மற்றும் நீண்ட ஆயுளுக்கு வாய்ப்பு அளிக்கிறது.
இன்சுலின் ஏன் "மரபணு பொறியியல்" என்று அழைக்கப்படுகிறது
 சில நோயாளிகள் "மரபணு ரீதியாக வடிவமைக்கப்பட்டவர்கள்" என்ற வார்த்தையால் பயப்படுகிறார்கள், இது "மோசமான GMO களை" நினைவூட்டுகிறது.
சில நோயாளிகள் "மரபணு ரீதியாக வடிவமைக்கப்பட்டவர்கள்" என்ற வார்த்தையால் பயப்படுகிறார்கள், இது "மோசமான GMO களை" நினைவூட்டுகிறது.
உண்மையில், இந்த மருந்தின் கண்டுபிடிப்புதான் நீரிழிவு நோயால் பாதிக்கப்பட்ட மக்களின் மில்லியன் கணக்கான உயிர்களைக் காப்பாற்றியது.
ஆரம்பத்தில், மருத்துவர்கள் விலங்குகளிடமிருந்து தனிமைப்படுத்தப்பட்ட இன்சுலின் பயன்படுத்தினர் (முக்கியமாக பன்றிகள் மற்றும் மாடுகள்). இருப்பினும், இந்த ஹார்மோன் மனிதர்களுக்கு அந்நியமானது மட்டுமல்லாமல், உடனடியாக இரத்த ஓட்டத்தில் நுழைந்து, குளுக்கோஸில் தாவல்களைத் தூண்டி, நிறைய சிக்கல்களை ஏற்படுத்தியது.
நீரிழிவு நோயாளியின் அனைத்து தேவைகளையும் கருத்தில் கொண்டு கரையக்கூடிய இன்சுலின் உருவாக்கப்பட்டது, பல்வேறு ஒவ்வாமை எதிர்வினைகளை நீக்குகிறது. அதன் செயல் முடிந்த பிறகு, அது சாதாரண அமினோ அமிலங்களாக உடைந்து உடலில் இருந்து வெளியேற்றப்படுகிறது.
முக்கிய மருந்தியல் பண்புகள்
கரையக்கூடிய மனித இன்சுலின் குறுகிய செயல்பாட்டு இன்சுலின் மாற்று மருந்துகளைக் குறிக்கிறது.
செல் சுவர் ஏற்பியுடன் சேர்ந்து, மருந்து ஒரு இன்சுலின் ஏற்பி வளாகத்தை உருவாக்குகிறது, இது உள்விளைவு செயல்முறைகளைத் தூண்டுகிறது:
- திசுக்களால் குளுக்கோஸின் முழு செயலாக்கத்திற்கும் ஒருங்கிணைப்பிற்கும் நொதிகளை தனிமைப்படுத்துதல்;
- உள்விளைவு போக்குவரத்து மற்றும் குளுக்கோஸ் அதிகரிப்பு;
- கல்லீரலில் கிளைகோஜன் உருவாவதற்கான வீதம் குறைந்தது;
- புரதங்கள் மற்றும் கொழுப்புகளின் உற்பத்தியைத் தூண்டுகிறது.
தோலடி நிர்வாகத்துடன், மருந்து 20-30 நிமிடங்களுக்குப் பிறகு செயல்படத் தொடங்குகிறது, இது 1-3 மணி நேரத்திற்குள் அதன் அதிகபட்சத்தை அடைகிறது, இது 5-8 மணி நேரம் நீடிக்கும்.
இந்த மருந்து திசுக்களில் வித்தியாசமாக விநியோகிக்கப்படுகிறது: எடுத்துக்காட்டாக, இது நஞ்சுக்கொடி தடையை ஊடுருவி தாய்ப்பாலுக்குள் செல்லாது. அதன் நடவடிக்கை முடிந்தபின், மனித இன்சுலின் இன்சுலினேஸால் அழிக்கப்பட்ட பின்னர் சிறுநீரகங்கள் வழியாக (சுமார் 80%) வெளியேற்றப்படுகிறது.
பயன்பாட்டிற்கான அறிகுறிகள்
வழக்கமாக, மருத்துவர்கள் இதில் கரையக்கூடிய இன்சுலின் பரிந்துரைக்கின்றனர்:
- வகை 1 மற்றும் வகை 2 நீரிழிவு நோயின் சுய சிகிச்சை அல்லது சேர்க்கை சிகிச்சை;
- வாய்வழி (வாயால் எடுக்கப்பட்ட) ஆண்டிடியாபெடிக் மருந்துகளுக்கு உடலின் முழு அல்லது பகுதி எதிர்ப்பு (எதிர்ப்பு);
- கர்ப்ப காலத்தில் நீரிழிவு நோய் (உணவு பயனற்றதாக இருந்தால்);
- நீரிழிவு நோயின் சிக்கல்கள் (கெட்டோஅசிடோசிஸ், ஹைப்பர்ஸ்மோலார் அல்லது கெட்டோஅசிடோடிக் கோமா);
- பல்வேறு நோய்த்தொற்றுகளின் பின்னணிக்கு எதிராக நீரிழிவு சிகிச்சையின் போக்கை;
- சர்க்கரை குறைக்கும் மருந்துகளின் வாய்வழி நிர்வாகத்தில் இருக்கும் நீரிழிவு நோயாளிகளின் அச்சுறுத்தல் நிலைமைகள் (அறுவை சிகிச்சைக்கு முந்தைய காலம், கடுமையான வியாதிகள், காயங்கள் அல்லது பனிக்கட்டிகளுடன், பிரசவத்திற்கு முன், போன்றவை);
- நீரிழிவு நெஃப்ரோபதி அல்லது கல்லீரல் குறைபாடு;
- டிஸ்ட்ரோபிக் தோல் புண்கள் (ஃபுருங்குலோசிஸ், கார்பன்கில்ஸ், அல்சர்);
- நீடித்த (நீடித்த) விளைவுடன் இன்சுலின் மாறுகிறது.
முரண்பாடுகள்
இன்சுலின் பயன்பாட்டிற்கு முரணானது:
- இரத்த குளுக்கோஸைக் குறைத்தல் (இரத்தச் சர்க்கரைக் குறைவு);
- இன்சுலின் உடலின் உணர்திறனை அதிகரிக்கும்.
பாதகமான எதிர்வினைகள்
நல்ல சகிப்புத்தன்மை இருந்தபோதிலும், இன்சுலின் இதைப் பயன்படுத்தும்போது பக்க விளைவுகளை ஏற்படுத்தும்:
- உடலால் மருந்தை நிராகரிப்பதன் காரணமாக அல்லது அதன் சொந்த இன்சுலின் மூலம் நோயெதிர்ப்பு எதிர்வினைகள் காரணமாக இரத்தச் சர்க்கரைக் குறைவின் வளர்ச்சி;
- ஒவ்வாமை எதிர்வினைகள் (முகம் மற்றும் சளி சவ்வுகளின் கூர்மையான வீக்கம், வலி மற்றும் மூச்சுத் திணறல் கொண்ட யூர்டிகேரியா, அரிப்பு அல்லது மிகவும் தீவிரமான குயின்கே எடிமா);
- இரத்தச் சர்க்கரைக் கோமா;
- நனவின் குறைபாடு (எப்போதாவது கோமாவை அடைகிறது);
- ஹைப்பர் கிளைசீமியா அல்லது நீரிழிவு அமிலத்தன்மை (காய்ச்சல் அல்லது தொற்றுநோய்களின் பின்னணிக்கு எதிராக, மோசமான உணவு, தவறவிட்ட ஊசி அல்லது தவறான டோஸுக்குப் பிறகு);
- தாகம், மயக்கம், பசி குறைதல், முகத்தின் சிவத்தல் போன்ற வடிவத்தில் நல்வாழ்வைக் குறைத்தல்;
- ஒன்றாக அறிமுகத்தில் உள்ளூர் எதிர்வினைகள் (எரியும், அரிப்பு, சிவத்தல், பெருக்கம் அல்லது கொழுப்பு திசுக்களின் வீக்கம்).

பிற மருந்துகளுடன் இணைத்தல்
சில மருந்துகளுடன் மனித இன்சுலின் பயன்படுத்தும் போது, அதன் இரத்தச் சர்க்கரைக் குறைவு பலப்படுத்தப்படுகிறது அல்லது பலவீனமடைகிறது.
இன்சுலின் எடுத்துக் கொள்ளும்போது சர்க்கரை குறைக்கும் விளைவு அதிகரிக்கக்கூடும்:
- சல்போனமைடுகள் (சல்போனமைடு அல்லது இரத்தச் சர்க்கரைக் குறைவு முகவர்கள்);
- MAO தடுப்பான்கள் (ஃபுராசோலிடோன், முதலியன);
- ஏ.சி.இ இன்ஹிபிட்டர்கள் (கேப்டோபிரில், எனலாபிரில், முதலியன);
- NSAID கள் தடுப்பான்கள் (ஆஸ்பிரின், டிக்ளோஃபெனாக், முதலியன);
- ஆண்ட்ரோஜன்கள் மற்றும் அனபோலிக் ஸ்டெராய்டுகள் (அனவர், ஆண்ட்ராக்சன், முதலியன);
- ஆண்டிமலேரியல் மருந்துகள் (குயினோலின், குயினிடின், முதலியன);
- டெட்ராசைக்ளின்ஸ் (டெட்ராசைக்ளின், டாக்ஸிசைக்ளின்);
- பிற மருந்துகள் (தியோபிலின், பைரிடாக்சின், மார்பின் போன்றவை)

மருந்தின் இரத்தச் சர்க்கரைக் குறைப்பு விளைவைக் குறைக்க, இதற்கான தொடர்பு:
- குளுக்கோகார்ட்டிகாய்டுகள்;
- ஆம்பெட்டமைன்கள்;

- ஈஸ்ட்ரோஜன்கள் (வாய்வழி கருத்தடை வடிவத்தில் உட்பட);
- டையூரிடிக்ஸ்;
- சிம்பாடோமிமெடிக்ஸ்;
- தைராய்டு ஹார்மோன்கள்;
- தனி மருந்துகள் (ட்ரையம்ட்டிரோன், ஃபெனிடோயின், குளுகோகன்).
மேலும், இன்சுலினுடன் இணைந்து, மருந்துகள் இரத்தச் சர்க்கரைக் குறைவு விளைவைக் குறைக்கலாம் அல்லது அதிகரிக்கலாம்:
- பீட்டா-தடுப்பான்கள்;
- ரெசர்பைன்;
- மார்பின்;
- ஆக்ட்ரியோடைடு.
பயன்பாடு மற்றும் அளவு தேர்வு
மனித இன்சுலின் நிர்வாகத்தின் அளவு மற்றும் முறை எப்போதும் உட்சுரப்பியல் நிபுணரால் தனித்தனியாக தீர்மானிக்கப்படுகிறது, நோயாளியின் இரத்த குளுக்கோஸ் மற்றும் சிறுநீரின் தேவையான குறிகாட்டிகளை கணக்கில் எடுத்துக்கொள்கிறது.
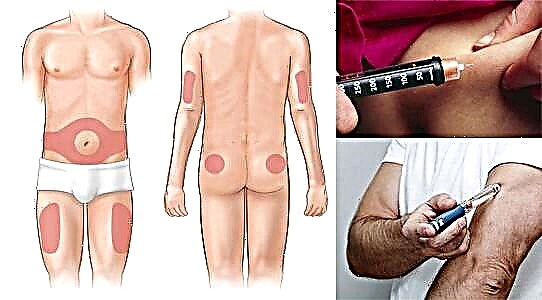
இந்த மருந்து நீரிழிவு நோயில் பல வழிகளில் நிர்வகிக்கப்படுகிறது: தோலடி (கள் / சி), இன்ட்ராமுஸ்குலர்லி (i / m) அல்லது நரம்பு வழியாக (i / v). பெரும்பாலும், இன்சுலின் தோலடி முறையில் நிர்வகிக்கப்படுகிறது. இதைச் செய்ய, மண்டலத்தைப் பயன்படுத்தவும்:
- அடிவயிறு;
- தோள்பட்டை;
- பிட்டம் மீது தோல் மடிப்புகள்.
நீரிழிவு நோயால் தூண்டப்பட்ட கடுமையான சூழ்நிலைகளில் இந்த மருந்து பொதுவாக நரம்பு வழியாக நிர்வகிக்கப்படுகிறது: கெட்டோஅசிடோசிஸ், நீரிழிவு கோமா.
உணவுக்கு 15-30 நிமிடங்களுக்கு முன், ஒரு நாளைக்கு 3 முறை இன்சுலின் வழங்க அறிவுறுத்தப்படுகிறது. சில நேரங்களில் மருந்தின் 5-6 ஒற்றை நிர்வாகம் அனுமதிக்கப்படுகிறது.
இன்சுலின் டோஸ் வழக்கமாக 1 கிலோ எடைக்கு 0.5-1 அலகுகள் என்ற விகிதத்தில் கணக்கிடப்படுகிறது. உடல் எடையில் ஒரு கிலோவிற்கு 0.6 மி.கி.க்கு மேல் இன்சுலின் வழங்கப்பட்டால், மருந்து ஒரு நாளைக்கு 2 முறையாவது வழங்கப்பட வேண்டும். சராசரியாக, தினசரி டோஸ் சுமார் 30-40 அலகுகள் (குழந்தைகளில், 8 அலகுகள்).
கர்ப்பிணிப் பெண்கள் பொதுவாக ஒரு கிலோ எடைக்கு 0.6 அலகுகள் பரிந்துரைக்கப்படுகிறார்கள். ஊசி மருந்துகள் வழக்கமாக ஒரு நாளைக்கு 3-5 முறை, உணவின் எண்ணிக்கைக்கு ஏற்ப உற்பத்தி செய்கின்றன.
பெரும்பாலும், வேகமாக செயல்படும் இன்சுலின் நீண்ட நேரம் செயல்படும் இன்சுலினுடன் இணைக்கப்படுகிறது.
இன்சுலின் நிர்வாக விதிகள்
அனுபவம் வாய்ந்த நீரிழிவு நோயாளிகள் கூட இன்சுலின் வழங்கும்போது தவறு செய்கிறார்கள்.
இன்சுலின் சிகிச்சையின் மிக முக்கியமான விதிகள்:
- மருந்தின் அடுக்கு வாழ்க்கை மற்றும் சேமிப்பக நிலைமைகளை சரிபார்க்கிறது: இது அதிக வெப்பம் அல்லது தாழ்வெப்பநிலைக்கு ஆளாகக்கூடாது.
- உதிரி இன்சுலின் குப்பிகளை குளிரூட்டவும். தொடங்கிய பாட்டிலை அறை வெப்பநிலையில் இருண்ட இடத்தில் வைத்தால் போதும்.
- அறிவுறுத்தல்கள் மற்றும் மருத்துவரின் பரிந்துரையுடன் மருந்தின் அளவை நல்லிணக்கம் செய்தல்.
- ஊசிக்கு முன் ஒரு சிரிஞ்சிலிருந்து காற்றை விடுங்கள். ஆல்கஹால் சருமத்தை துடைப்பது அவசியமில்லை. இன்சுலின் சிகிச்சையின் தொற்று மிகவும் அரிதானது, மற்றும் ஆல்கஹால் மருந்தின் விளைவைக் குறைக்கிறது.
- அறிமுகப்படுத்த சரியான இடத்தைத் தேர்ந்தெடுப்பது. குறுகிய நடிப்பு இன்சுலின், இது வயிறு. தோள்பட்டை அல்லது குளுட்டியல் மடிக்குள் செலுத்தப்படும்போது, மருந்து மிகவும் மெதுவாக செயல்படுகிறது.
- முழு மேற்பரப்பு பகுதியையும் பயன்படுத்தும் வடிவத்தில் ஊசி இடத்திலுள்ள சிக்கல்களைத் தடுப்பது. குறுகிய-செயல்பாட்டு இன்சுலின் அறிமுகத்திற்கு, முழு வயிற்றுப் பகுதியும் பயன்படுத்தப்படுகிறது: விலையுயர்ந்த விளிம்புகளின் மேற்புறத்திலிருந்து இன்குவினல் மடிப்பு வரை, உடற்பகுதியின் பக்கவாட்டு மேற்பரப்புகளுடன். பழைய ஊசி இடங்களிலிருந்து சுமார் 2 செ.மீ பின்வாங்குவது முக்கியம், 45-60 டிகிரி கோணத்தில் ஒரு சிரிஞ்சை அறிமுகப்படுத்துகிறது, இதனால் மருந்து கசியாது.
- மருந்தை வழங்குவதற்கு முன், கட்டைவிரல் மற்றும் கைவிரல்களால் தோலை ஒரு மடிப்புகளில் எடுத்துக்கொள்வது நல்லது. இது தசையில் நுழைந்தால், மருந்து அதன் செயல்பாட்டைக் குறைக்கும். ஊசியைச் செருகிய பின், சிரிஞ்சை சுமார் 5-10 விநாடிகள் வைத்திருங்கள்.
- வயிற்றில், குறுகிய-செயல்பாட்டு இன்சுலின் உணவுக்கு 20 நிமிடங்களுக்கு முன் சிறப்பாக நிர்வகிக்கப்படுகிறது. மற்ற இடங்களில், உணவுக்கு அரை மணி நேரத்திற்கு முன்பு மருந்து நிர்வகிக்கப்படுகிறது.
மருந்தின் வர்த்தக பெயர்
இன்சுலின் ஊசி போடுவதற்கான தீர்வு வடிவில் தயாரிக்கப்பட்டு மருந்தகங்களில் விற்கப்படுகிறது.
மரபணு ரீதியாக வடிவமைக்கப்பட்ட மனித இன்சுலின் பிராண்ட் பெயர்களில் தயாரிக்கப்படலாம்:
- பயோசுலின்;
- ஆக்ட்ராபிட்;
- ஆக்ட்ராபிட் என்.எம்;
- ஜென்சுலின்;
- நாங்கள் அதை வழிநடத்துவோம்;
- பென்ஃபில்.
 நவீன மரபணு தொழில்நுட்பங்களுக்கு நன்றி, செயற்கை (மறுசீரமைப்பு) மனித இன்சுலின் உருவாக்கப்பட்டது. அவர்தான் தயாரிப்புகளின் செயலில் உள்ள பொருள்: ஹுமோதர், ஹுமுலின், இன்சுமான், கன்சுலின், ஹுமலாக், அப்பிட்ரா சோலோஸ்டார், மிக்ஸ்டார்ட். இந்த மருந்துகள் அமினோ அமிலங்களின் தலைகீழ் வரிசையில் ஆரம்பத்திலிருந்து வேறுபடுகின்றன, இது அவற்றுக்கு புதிய பண்புகளைச் சேர்க்கிறது (எடுத்துக்காட்டாக, நீண்ட இரண்டு கட்ட விளைவு), இது நீரிழிவு நோயாளிகளுக்கு மிகவும் முக்கியமானது.
நவீன மரபணு தொழில்நுட்பங்களுக்கு நன்றி, செயற்கை (மறுசீரமைப்பு) மனித இன்சுலின் உருவாக்கப்பட்டது. அவர்தான் தயாரிப்புகளின் செயலில் உள்ள பொருள்: ஹுமோதர், ஹுமுலின், இன்சுமான், கன்சுலின், ஹுமலாக், அப்பிட்ரா சோலோஸ்டார், மிக்ஸ்டார்ட். இந்த மருந்துகள் அமினோ அமிலங்களின் தலைகீழ் வரிசையில் ஆரம்பத்திலிருந்து வேறுபடுகின்றன, இது அவற்றுக்கு புதிய பண்புகளைச் சேர்க்கிறது (எடுத்துக்காட்டாக, நீண்ட இரண்டு கட்ட விளைவு), இது நீரிழிவு நோயாளிகளுக்கு மிகவும் முக்கியமானது.
பாதகமான எதிர்வினைகள்
நல்ல சகிப்புத்தன்மை இருந்தபோதிலும், இந்த மருந்து வடிவத்தில் பக்க விளைவுகளை ஏற்படுத்தக்கூடும்:
- நோயாளியின் சொந்த இன்சுலின் மூலம் நோயெதிர்ப்பு எதிர்வினைகள்;
- ஒவ்வாமை எதிர்வினைகள் (யூர்டிகேரியா, அரிப்பு) அல்லது குயின்கேவின் எடிமா (முகம் மற்றும் சளி சவ்வுகளின் கூர்மையான வீக்கத்துடன், பல்லர்,
- சுவாசிப்பதில் சிரமம், நீல தோல் அல்லது நனவு இழப்பு);
- இரத்தச் சர்க்கரைக் கோமா;
- தொந்தரவு உணர்வு (எப்போதாவது கோமாவை அடைகிறது);
- ஹைப்பர் கிளைசீமியா அல்லது நீரிழிவு அமிலத்தன்மை (காய்ச்சல் அல்லது தொற்றுநோய்களின் பின்னணிக்கு எதிராக, மோசமான உணவு, தவறவிட்ட ஊசி அல்லது தவறான டோஸுக்குப் பிறகு);

- தாகம், மயக்கம், பசி குறைதல், முகத்தின் சிவத்தல்;
- அறிமுகத்தில் நோயியல் வெளிப்பாடுகள் (எரியும், அரிப்பு, பெருக்கம் அல்லது கொழுப்பு திசுக்களின் வீக்கம்).
சில நேரங்களில் மருந்து உட்கொள்ளும் ஆரம்பத்தில் பல்வேறு காட்சி இடையூறுகள் (இரட்டை பார்வை, மங்கலானவை, முதலியன) அல்லது எடிமாவின் தோற்றம் போன்ற வெளிப்பாடுகள் உள்ளன. ஆனால் அவை உடலின் தகவமைப்பு எதிர்வினை மற்றும் பல வார சிகிச்சையின் பின்னர் கடந்து செல்கின்றன.
அதிகப்படியான அளவு
சில சந்தர்ப்பங்களில் இன்சுலின் நிர்வாகம் ஹைப்பர் கிளைசீமியாவுக்கு வழிவகுக்கிறது.
ஹைப்பர் கிளைசீமியாவின் முக்கிய அறிகுறிகள் வடிவத்தில் வெளிப்பாடுகள்:
- பலவீனங்கள்;
- பல்லர்;
- குளிர் வியர்வை;
- படபடப்பு
- தலைவலி;
- பசியின் உணர்வுகள்;
- உடலில் நடுக்கம்;
- நாக்கு, உதடுகள், கைகால்களின் உணர்வின்மை.
இதே போன்ற அறிகுறிகள் தொடங்கும் போது, நோயாளி உடனடியாக எளிதில் ஜீரணிக்கக்கூடிய சில கார்போஹைட்ரேட் உணவை (வழக்கமாக மிட்டாய், சர்க்கரை அல்லது இனிப்பு தேநீர்) எடுத்துக் கொள்ள வேண்டும்.
சிக்கல்கள்
இன்சுலின் மூலம் நீண்டகால சிகிச்சை பல்வேறு சிக்கல்களுக்கு வழிவகுக்கும். முக்கியமானது:
- இரத்தச் சர்க்கரைக் குறைவின் நிகழ்வு. உணவுக் கோளாறுகள், போதைப்பொருள் அதிகப்படியானது, அதிகப்படியான உடற்பயிற்சி, சிறுநீரகம் மற்றும் கல்லீரல் நோய்கள் ஆகியவற்றால் இதை எளிதாக்க முடியும்.
- போஸ்டினெக்ஷன் லிபோடிஸ்ட்ரோபி. நோயியல் தடுப்பு என்பது உட்செலுத்துதல் தளத்தை மாற்றுவது, இன்சுலினுக்கு நோவோகைன் கரைசலை (0.5-1.5 மில்லி) சேர்ப்பது மற்றும் கொழுப்பு திசுக்களின் தடிமன் ஒரு சிரிஞ்சை செலுத்துதல்.
- மருந்து எதிர்ப்பு. பிற (பெரும்பாலும் ஒருங்கிணைந்த) சர்க்கரை குறைக்கும் மருந்துகள் தேர்ந்தெடுக்கப்படுகின்றன.
- ஒவ்வாமை எதிர்வினைகள். பயன்படுத்தப்பட்ட சிக்கலான சிகிச்சை (ஆண்டிஹிஸ்டமின்கள், குளுக்கோகார்ட்டிகாய்டுகள்) மற்றும் போதைப் பொருளை மாற்றியமைத்தல்.

கரையக்கூடிய மனித இன்சுலின் பல நீரிழிவு நோயாளிகளுக்கு ஆயுட்காலம். இருப்பினும், இந்த மருந்தை புத்திசாலித்தனமாகப் பயன்படுத்துவது முக்கியம், அதன் நிர்வாகத்திற்கான அனைத்து விதிகளையும் கணக்கில் எடுத்துக்கொள்கிறது. மருத்துவர் இந்த மருந்தை பரிந்துரைப்பது, அதன் அளவைக் கணக்கிடுவது மற்றும் முழு சிகிச்சையின் போது நோயாளியின் நிலையை கண்காணிப்பது அவசியம்.